El cáncer de piel es un motivo frecuente de derivación a dermatología, pero también puede ser un hallazgo incidental durante la exploración por otro motivo de consulta. El objetivo del estudio fue comparar las características de las lesiones diagnosticadas de un cáncer cutáneo de forma incidental y compararlas con aquellas que constituían el motivo de derivación con pacientes diagnosticados de cáncer de piel (carcinoma espinocelular, carcinoma basocelular y melanoma) durante un año en una consulta de dermatología. Se recogieron diferentes variables y se realizó el análisis estadístico mediante la prueba de la Ji cuadrado de Pearson comparando el grupo en el que el diagnóstico era el motivo de derivación frente al grupo en el que el diagnóstico fue hallazgo incidental.
ResultadosSe recogieron datos de 433 pacientes, con una mediana de edad de 72 años, con 233 (51,3%) pacientes del sexo femenino y un predominio de fototipos II y III. El carcinoma basocelular fue en todos los análisis la neoplasia más frecuente, representando un 68,4% (296/433). Un 26% de los tumores cutáneos malignos diagnosticados no estaban relacionados con el motivo de derivación. El análisis estadístico demostró que las diagnosticadas de forma incidental estaban localizadas en zonas no visibles, tenían un menor tamaño y menor tiempo de evolución.
ConclusionesLa alta tasa de cáncer de piel diagnosticado de forma incidental por el dermatólogo resalta la necesidad de realizar exploraciones exhaustivas a nuestros pacientes para facilitar la detección temprana y el tratamiento precoz.
Skin cancer is a common cause for referral to dermatology, but it may also be an incidental finding during examination of patients referred for other reasons. The objective of the study was to compare the characteristics of skin cancer lesions (squamous skin carcinoma, basal cell carcinoma, melanoma) diagnosed at a dermatology department over 1 year between patients referred for suspected skin cancer and those referred for another reason but in whom skin cancer was detected as an incidental finding. Pearson's χ2 test was used to compare different study variables between the 2 groups.
ResultsData were collected from 433 patients with a mean age of 72 years; 233 (51.3%) of the patients were female. The most common skin types were Fitzpatrick types II and III. Basal cell carcinoma was the most frequent cancer in all the analyses and accounted for 68.4% of all cancers diagnosed (296/433). Twenty-six percent of the malignant skin tumors were detected incidentally. Statistical analysis revealed that these tumors tended to be located in nonvisible areas and were smaller and of more recent onset than tumors initially suspected to be malignant.
ConclusionsThe high rate of skin cancer diagnosed incidentally by dermatologists highlights the need to carry out thorough examinations of patients in order to facilitate early detection and treatment.
La patología dermatológica constituye uno de los principales motivos de consulta en atención primaria (AP), con un porcentaje aproximado de un 7-8% de las consultas totales, representando el sexto o séptimo lugar respecto a las consultas por especialidades más frecuentes en AP1. Por este motivo, los médicos de familia tienen un papel importante en la evaluación de los problemas cutáneos de sus pacientes y la derivación al dermatólogo de referencia cuando corresponda.
Particularmente, las consultas referentes a cáncer cutáneo, debido a su alta prevalencia, constituyen un motivo frecuente de derivación. Según el metaanálisis de Tejera-Vaquerizo et al.2, las tasas brutas globales de incidencia de carcinoma basocelular (CBC), carcinoma espinocelular (CEC) y melanoma en España fueron de 113,05; 38,16 y 8,82 por 100.000 personas al año, respectivamente.
Pese a la tendencia cada vez mayor de la aplicación de la dermatoscopia en AP, no siempre se dispone de una formación adecuada. Junto a ello, el hecho de que puedan tratarse de lesiones asintomáticas o poco expresivas clínicamente, contribuye a que pasen desapercibidas por los mismos pacientes, familiares e incluso por los propios profesionales sanitarios.
Paralelamente, los dermatólogos podemos tener la percepción de diagnosticar tumores cutáneos malignos de manera «accidental» en pacientes derivados por otros motivos, sin relación con el motivo de consulta. Por ello, el objetivo principal de este estudio fue determinar la proporción de diagnósticos de cáncer cutáneo «incidentales» en pacientes derivados por otro motivo, y comparar las diferencias clínicas, demográficas y epidemiológicas respecto a los pacientes derivados con ese diagnóstico.
Material y métodosSe realizó un estudio observacional descriptivo prospectivo y transversal de todos los cánceres cutáneos diagnosticados en los pacientes derivados en primera visita al Servicio de Dermatología del Hospital Universitario Son Llàtzer, entre el 1 de febrero de 2018 y el 31 de enero de 2019. Para el estudio se recogieron los datos de las variables estudiadas en una base de datos anonimizada y disociada. El estudio fue aprobado por el Comité de Ética de Investigación de las Islas Baleares.
En el estudio participaron los 8 dermatólogos adscritos al servicio según su práctica clínica habitual, por lo que se realizaban exploraciones cutáneas orientadas al motivo de consulta, pero que podían variar según el dermatólogo responsable, edad del paciente y/o antecedentes personales y familiares del mismo, pero sin ningún protocolo establecido que incluyera la exploración completa de todos los pacientes. Para el estudio se incluyeron solo los melanomas, los CBC, los CEC, los queratoacantomas y la enfermedad de Bowen y se excluyeron del análisis otros tipos de cáncer cutáneo por ser infrecuentes, tales como carcinoma de Merkel, dermatofibrosarcoma protuberans, letálides y porocarcinoma, entre otros.
La variable principal del estudio fue la forma en que fue diagnosticado el cáncer cutáneo: si fue realizado por el médico que refería el paciente para su valoración en dermatología se clasificó como «grupo motivo de consulta», si fue realizado durante la exploración dermatológica realizada por otro diagnóstico en la primera visita, fue clasificado como «grupo incidental».
El resto de variables recogidas fueron: fecha de consulta (dd/mm/aaaa), género (varón o mujer), edad (variable continua en años), fototipo (I-VI, con posterior categorización a fototipos claros I-III vs. oscuros IV-VI), historia personal previa de cáncer cutáneo (sí vs. no), prioridad de derivación (urgente, preferente o normal), quién advirtió la lesión (paciente, familiar, médico de familia, otro profesional sanitario), tiempo de evolución (variable continua en meses, con posterior categorización según mayor o menor de 6 meses), localización (cabeza/cuello, extremidades superiores e inferiores, espalda y tronco anterior), tamaño (variable continua en cm, con posterior categorización según mayor o menor de 1cm y mayores de 2cm), diagnóstico de sospecha del médico remitente, sintomatología (prurito, sangrado, ulceración, dolor) y diagnóstico final (melanoma, CBC, CEC, queratoacantoma o enfermedad de Bowen). Aunque en la gran mayoría de los casos el diagnóstico se confirmó histológicamente, en algunos CBC superficiales el diagnóstico fue clínico y dermatoscópico.
Del conjunto de datos, se realizó un análisis descriptivo (frecuencia y porcentaje de las variables cualitativas, medidas de centralización y dispersión de las variables cuantitativas) y posteriormente, se procedió a un estudio descriptivo de todas las variables analizadas en estos grupos y un análisis estadístico de las diferencias de distribución de dichas variables según los grupos definidos. Para ello se utilizó la prueba de la Ji cuadrado de Pearson y se estableció un nivel de significación estadística para un valor de p<0,05. Se usó el programa estadístico SPSS v.23®.
ResultadosAnálisis global de los pacientes diagnosticados de cáncer de pielSe incluyeron en el análisis un total de 433 pacientes, con un ligero predominio de sexo femenino (222/433, 51,3%) y una mediana de edad de 72 años (rango de 26 a 101 años). El 46,9% de los pacientes tenían un fototipo II, seguido del III (44,6%), IV (7,4%), V (0,9%) con solo un paciente del fototipo VI (0,2%). Un 27,7% (120/433) presentaba antecedentes previos de cáncer cutáneo (tabla 1).
Características generales de los pacientes diagnosticados con cáncer de piel. Resumen de las características de los pacientes según sexo, edad, fototipo e historia personal de cáncer cutáneo
| Número total de pacientes | 437 | |
| Edad (x±std, rango) | 70±0,6 (26-101) | |
| Variables sociodemográficas | n (%) | |
| Sexo | Mujeres | 222 (51,3) |
| Hombres | 211 (48,7) | |
| Fototipo | II | 203 (46,9) |
| III | 193 (44,6) | |
| IV | 32 (7,4) | |
| V | 4 (0,9) | |
| VI | 1 (0,2) | |
| Historial de cáncer de piel | Sí | 120 (27,7) |
| No | 313 (72,3 | |
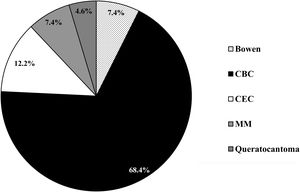
El CBC fue el tumor cutáneo más frecuentemente diagnosticado en un 68,3% (296/433) de los casos, seguido del CEC con un 12,2%, (53/433), enfermedad de Bowen con un 7,4% (32/433), melanoma maligno con un 7,4% (32/433) y queratoacantoma con un 4,6% (20/433) (fig. 1).
Respecto a la clínica, un 63,27% (274/433) de las lesiones eran asintomáticas sin presentar prurito, sangrado, ulceración ni dolor. Por otro lado, hubo un 28,4% (123/433) de pacientes que referían sangrado en alguna ocasión, ulceración un 27,9% (121/433), prurito un 21,5% (93/433) y dolor un 7,6% (33/433) de los casos.
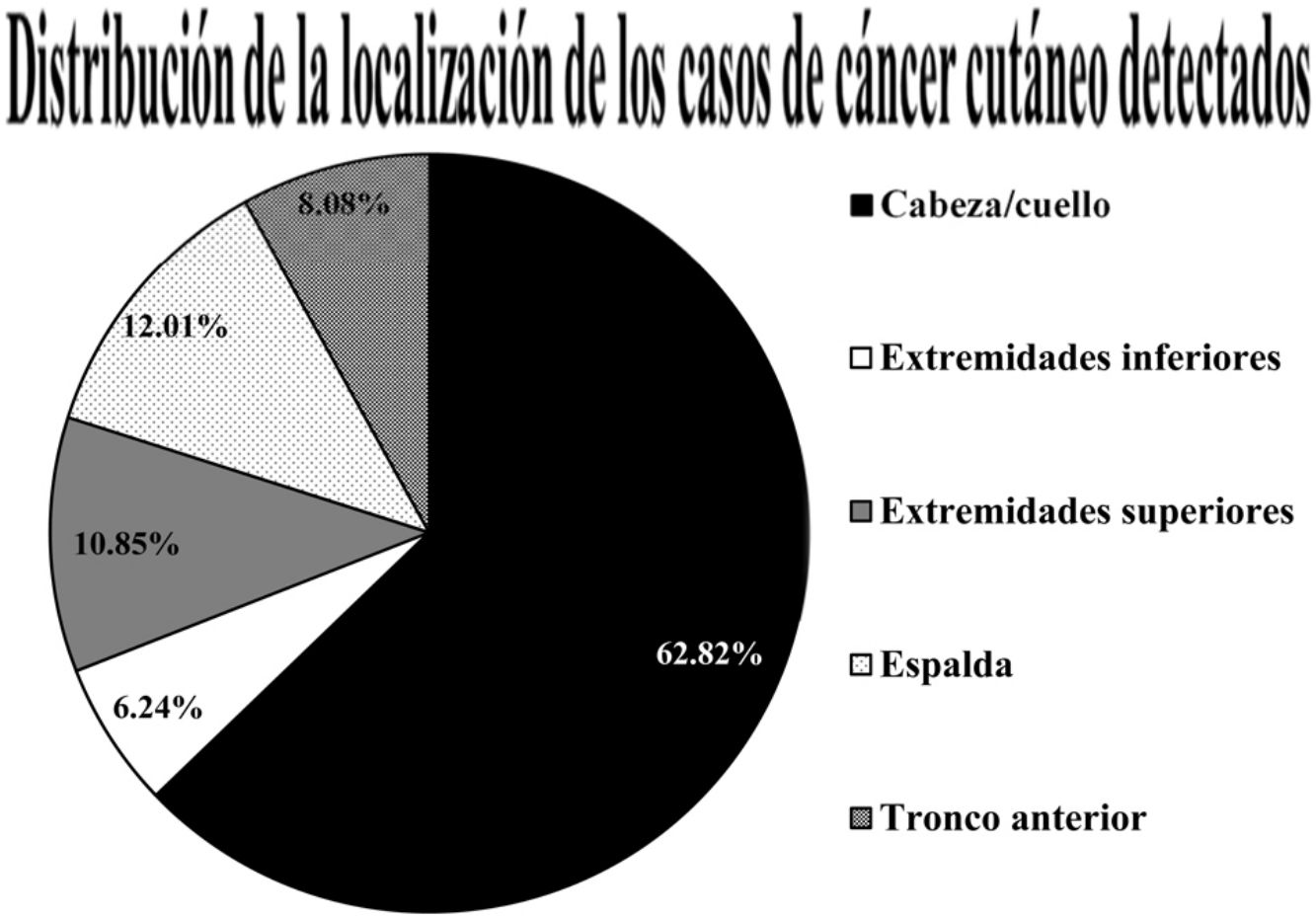
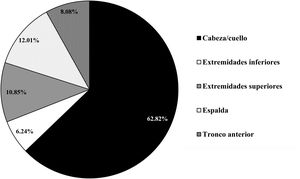
El tiempo de evolución fue superior a 6 meses en un 62,4% (270/433) con solamente un 1,6% de lesiones con menos de un mes de evolución. Un 62,8% (272/433) de las lesiones estaban localizadas en la cabeza y el cuello, siendo la localización predominante, seguida de la espalda 12% (52/433), extremidades superiores 10,9% (47/433), tronco anterior 8,08% (35/433) y extremidades inferiores 6,23% (27/433) (fig. 2). Con relación al tamaño, un 52,9% (229/433) de las lesiones medían menos de 1cm y un 12% (52/433) superaban los 2cm.
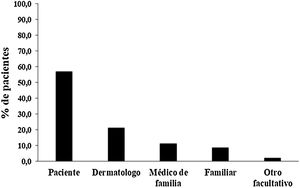
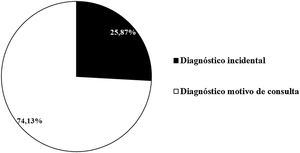
En relación con quién advertía la lesión, en un 57% (247/433) de los casos era el propio paciente, seguidos del dermatólogo en un 23,3% (101/433), médico de familia en un 11,1% (48/433), un familiar en un 8,5% (37/433) y otros facultativos en último lugar con un 2,07% (9/433) (fig. 3). Un 25,9% (112/433) de los tumores cutáneos malignos diagnosticados no tenían relación con el motivo por el cual los pacientes eran derivados a la consulta, es decir, no se mencionaba su sospecha en la hoja de derivación, considerándose en ellos un diagnóstico incidental (fig. 4).
No se observaron diferencias de sexo ni de historia personal de cáncer cutáneo entre ambos grupos. La media de edad fue ligeramente más elevada en el grupo motivo de derivación 70±0,4 años (rango 26-101 años) que en el grupo incidental donde fue de 68±0,6 años (rango 30-67 años). Tampoco se detectaron diferencias significativas respecto a los fototipos de Fitzpatrick.
En relación con la detección de la lesión, se encontraron diferencias significativas (p≤0,05), siendo mayoritariamente el dermatólogo quien detectó la patología en el grupo incidental y el paciente en el grupo motivo de derivación. En esta variable, los datos se distribuían de la siguiente forma: en el grupo incidental en un 70% (79/112) de los casos el dermatólogo fue el principal responsable seguido del propio paciente en un 24,1% (27/112) y los familiares en un 3,6% (2/112). Sin embargo, en el grupo motivo de derivación el paciente fue el principal detector en un 68,5% (220/321), seguido del médico de familia con un 14,3% (46/321) y un porcentaje no despreciable de los familiares con un 10,3% (33/321).
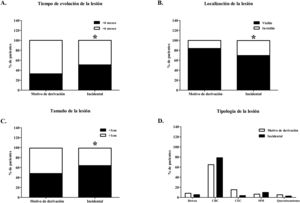
También se encontraron diferencias significativas (p<0,05) en el tiempo de evolución (fig. 5A), la localización de las lesiones en zonas visibles (fig. 5B) y tamaño (fig. 5C). No hubo diferencias respecto a la sintomatología de prurito, dolor, ulceración o sangrado entre ambos grupos.
Características de las lesiones según motivo de consulta. A) Tiempo de evolución de la lesión. B) Localización de la lesión. C) Tamaño de la lesión. D) Tipología de la lesión. Se realizó el test estadístico χ2 para comparar el grupo motivo de consulta con el grupo detección incidental (*p<0,05 cuando enfrentamos ambos grupos).
Por último, tanto en el grupo motivo de derivación como en el incidental el CBC fue el tumor cutáneo más frecuentemente diagnosticado, con un 64,8% (208/321) y 78,6% (88/112), respectivamente. En ambos grupos el carcinoma epidermoide fue la segunda neoplasia más frecuentemente diagnosticada con un 15,3% (49/321) y 3,6% (4/112) en el grupo motivo de derivación e incidental (fig. 5D). Respecto al melanoma, hubo un 9,8% (11/112) en el grupo incidental frente al 6,5% (21/321) diagnosticados en el grupo de motivo de derivación.
DiscusiónSegún nuestro conocimiento, se trata del primer estudio realizado en España de estas características. Como hallazgo relevante, destaca que aproximadamente uno de cada 4 (25,9%) pacientes diagnosticados de cáncer cutáneo en la consulta de dermatología eran remitidos por otro motivo, siendo el diagnóstico un hallazgo incidental, sin estar relacionado con el motivo indicado en el de derivación por el médico remitente. Este dato es distinto del resultado obtenido en el estudio de Viola et al.3, en el que se analizaban las lesiones de manera individual (no por paciente como en nuestro estudio) del total de visitas derivadas a dermatología por presentar lesiones sospechosas de malignidad, obteniendo un 40,9% de tumores cutáneos malignos diagnosticados de forma incidental. Por ello, los resultados de este último estudio no son comparables al nuestro, ya que si bien detectaron un total de 149 lesiones malignas en 98 pacientes, con un 40,9% (61/149) de lesiones incidentales, debemos tener en cuenta que si se contaran de forma individual por paciente el porcentaje sería menor, ya que muchos de ellos presentaban lesiones múltiples. También conviene mencionar el estudio de Kingsley-Loso et al.4, en el que analizan a 2.257 pacientes que presentan un total de 3.328 lesiones incidentales biopsiadas durante un periodo de 8 años y 3 meses. Sus resultados indicaban que un 50,8% de las lesiones incidentales confirmadas histológicamente eran tumores cutáneos malignos, con una cifra del 6,9% de lesiones cutáneas incidentales malignas confirmadas por biopsia a nivel individual por cada paciente.
La media de edad en torno a los 70 años y el predominio de fototipos claros de la población de estudio son factores que podrían predisponer a un mayor riesgo de desarrollar cáncer cutáneo, pese a que solo en un 27,7% había antecedentes personales del mismo.
Respecto a la detección de las lesiones, los resultados sitúan al dermatólogo como el principal implicado en un 70% de los hallazgos incidentales, remarcando la importancia de las exploraciones físicas cutáneas completas en la consulta, independientemente del motivo de derivación y especialmente si hay antecedentes personales de cáncer cutáneo. Este dato concuerda con el estudio realizado por Oliveria et al.5, cuyo resultado demostraba que los dermatólogos tenían un mayor tasa de detección de cáncer cutáneo en comparación con médicos de AP e internistas.
Por otro lado, en nuestra serie el paciente era consciente de la presencia de la lesión en solo un 24% de las neoplasias cutáneas incidentales. Este dato remarca la necesidad de promoción de campañas de detección de cáncer cutáneo, dirigidas tanto a pacientes como a familiares, con el objetivo de conseguir un diagnóstico precoz. Además, los estudios demuestran que el screening del cáncer cutáneo se asocia a menor mortalidad y mejores resultados a largo plazo6. Sin embargo, factores como la poca priorización de la prevención del cáncer de piel en AP y/o el bajo índice de detección de lesiones malignas pueden dificultar este proceso7. A ello también contribuyen otros factores como el escaso tiempo en las consultas de AP y la presencia de otras comorbilidades de los pacientes, entre otros7.
Referente a los tipos de cánceres cutáneos, como en otros estudios3,8, el CBC ha sido la neoplasia más frecuentemente diagnosticada y el melanoma en último lugar, representando este último un 9,8% de los diagnósticos incidentales de nuestra serie, valor que coincide con el resultado obtenido por Viola et al.3. No obstante, hay estudios con resultados diferentes, como el de Cherian et al.9, en el que realizan un análisis retrospectivo durante 12 meses evaluando las exploraciones cutáneas completas frente aquellas dirigidas únicamente al motivo de derivación. En este estudio los resultados indicaban que del total de 94 melanomas hubo un 60,6% (57/94) diagnosticados de forma incidental, correspondiendo la mayoría de ellos a melanomas in situ (un 71,9%) 9. Por otro lado, otro estudio confirmó que un mayor acceso al dermatólogo (definido como un dermatólogo adicional cada 10.000 habitantes) se asociaba a un aumento del 39% de melanomas diagnosticados en estadios iniciales10. Todos estos resultados demuestran de nuevo los beneficios y resultados de un buen screening de cáncer cutáneo11.
Atendiendo a ambos grupos de comparación, se ha obtenido que en el grupo incidental había mayor porcentaje de CBC (78,6% frente al 64,8% en el grupo motivo de derivación) y menor de CEC o melanomas. Probablemente se debe a que los dermatólogos tienen mayor experiencia en el diagnóstico de CBC que pueden pasar inadvertidos por otros facultativos no dermatólogos, ya que en ocasión son lesiones menos expresivas clínicamente, a diferencia de los carcinomas escamosos o melanomas, que suelen tratarse de lesiones de rápido crecimiento o con signos clínicos de alarma que llevan a los pacientes a consultar por ellas.
Los datos de este estudio demuestran que un 66,4% de las neoplasias por las que se derivaba a los pacientes estaban localizadas preferentemente en la zona de la cabeza y el cuello, mostrando una tendencia observada también en otros estudios3,8 de consultar por lesiones localizadas en zonas fácilmente visibles. Por contraposición, en el grupo incidental había una mayor tendencia a estar localizadas en zonas no visibles, como la espalda.
También se ha observado que en el grupo incidental, un mayor porcentaje de las lesiones, 51% frente al 33% de las que eran motivo de consulta, tenían un tiempo de evolución inferior a 6 meses y además resultaban ser de menor tamaño, probablemente debido a que los pacientes tienden a consultar por lesiones de mayor tamaño, siendo las más pequeñas menos advertidas por los mismos. Sin embargo, en aquellos diagnosticados solo por el dermatólogo no se pudo constatar el tiempo de evolución. Por otro lado, la demora de tiempo entre la derivación y la visita por el especialista podría haber contribuido al hecho de que los tumores cutáneos diagnosticados en el grupo motivo de derivación tuvieran un tiempo de evolución mayor respecto al otro.
Aunque con diferente propósito a nuestro estudio, es interesante comentar un trabajo de Tejera et al.12 en el que un 22,7% de los pacientes presentaban un motivo de consulta adicional, siendo el eccema el más frecuente representante con el 17,2%, seguido de la alopecia con un 11,5% y la valoración de los nevus melanocíticos en un 10,3%. Sorprendente resulta que en este estudio solo un 2,3% de pacientes solicitaron valoración adicional de CBC.
Además, ya para finalizar, se debe mencionar que este estudio se ha realizado según la práctica clínica habitual y rutinaria de cada dermatólogo, sin realizarse exploraciones cutáneas especiales y/o más detalladas por el hecho de tratarse de un estudio observacional. En este aspecto, merece interés mencionar el estudio realizado por Helm et al.13 en el que proponen un esquema para realizar exploraciones cutáneas completas de manera ordenada con el objetivo de mejor la eficiencia y así disminuir la probabilidad de pasar por alto alguna área corporal.
ConclusionesEl cáncer cutáneo es un motivo frecuente de derivación a dermatología. La alta tasa de cáncer de piel diagnosticado de forma incidental por el dermatólogo resalta la necesidad de realizar exploraciones exhaustivas a nuestros pacientes para facilitar la detección temprana y el tratamiento precoz. Este hecho también remarca la importancia en la promoción de los programas de prevención de cáncer cutáneo así como también una mayor formación de los profesionales de AP en la detección de este tipo de lesiones y en el uso del dermatoscopio.
Conflicto de interesesNo existen conflictos de intereses, así como no se ha requerido financiación para el estudio.
Los autores de este artículo agradecen a Maria Fiorella Sarubbo y Khaoulah El Hayi (Unidad de investigación del Hospital son Llàtzer- Idisba) su colaboración en el análisis estadístico de los datos así como la revisión del artículo. También a Alex Llambrich, Antonia Vila, Elisabet Parera, Ignacio Torné, Antoni Nadal y Vicenç Rocamora su participación en la recopilación de datos durante el tiempo de estudio.