Presentamos el caso de un varón de 56 años, con antecedentes personales de EPOC e hipertensión arterial en tratamiento con eprosartan/hidroclorotiacida y atorvastatina/amlodipino, que acudió a la consulta de dermatología por un cuadro cutáneo eccematoso, pruriginoso, de 2 meses de evolución.
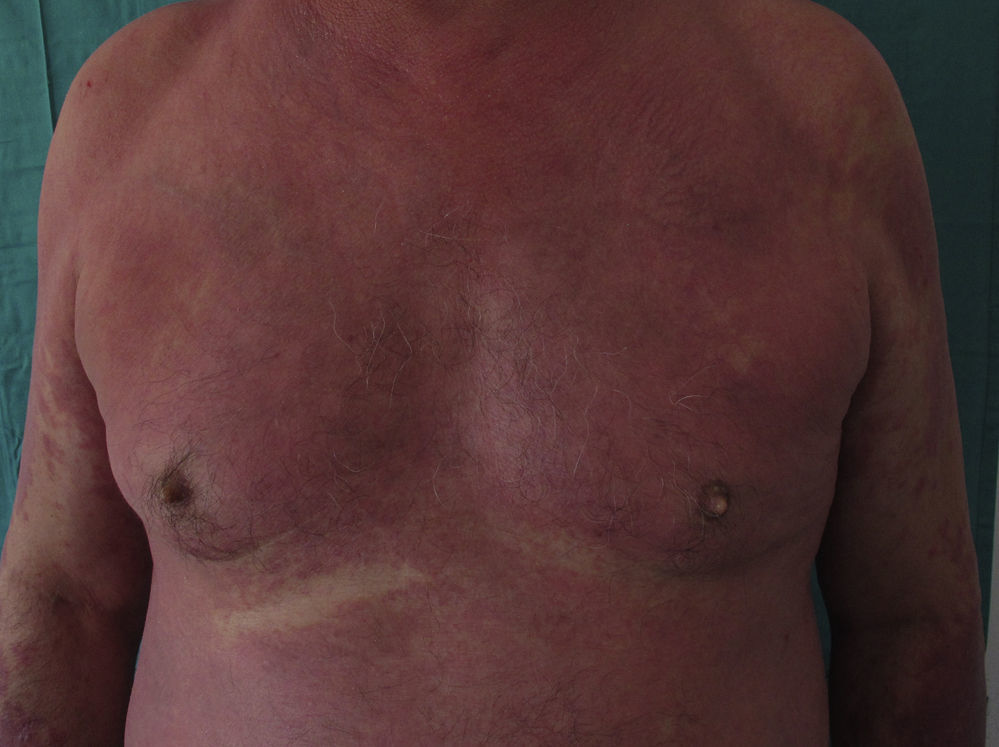
En la exploración física destacaban placas eritematosas coalescentes en los miembros superiores, la cara y el tercio superior del tronco, afectando aproximadamente al 25% de la superficie corporal. No existía afectación palmoplantar ni compromiso de mucosas (fig. 1.). Realizamos una biopsia de piel de la zona afectada que mostró una dermatitis perivascular superficial con presencia de eosinófilos y queratinocitos necróticos intraepidérmicos, sugestiva de toxicodermia. Los análisis de sangre practicados revelaron leucocitosis (15.330×10e9/l) con predominio de neutrófilos (82,2%), elevación de VSG, PCR y niveles de IgE (>5.000 UI/ml).
Con el diagnóstico de toxicodermia se suspendió la medicación antihipertensiva y se pautó prednisona a dosis de 1mg/kg/día con posterior pauta descendente. Tras 40 días de tratamiento, y debido al desarrollo de hábito cushingoide, optamos por reducir la dosis de corticoterapia hasta 10mg/día. Teniendo en cuenta la progresión de la dermatosis hacia una afectación eritrodérmica de casi el 90% de superficie corporal, se introdujo acitretino 25mg/día, que permitió estabilizar el cuadro disminuyendo la intensidad de la eritrodermia y el prurito. Su hipertensión basal fue controlada mediante medidas dietéticas tras un nuevo rebrote al adicionar temporalmente enalapril.
Todas las analíticas practicadas y los estudios de imagen realizados mensualmente no ofrecieron resultados diferentes de los iniciales. Ocho meses más tarde se detectó una eosinofilia del 20,8% (2.310×10e9/l). Una nueva biopsia cutánea no ofreció hallazgos adicionales y la punción-aspiración de médula ósea fue normal.
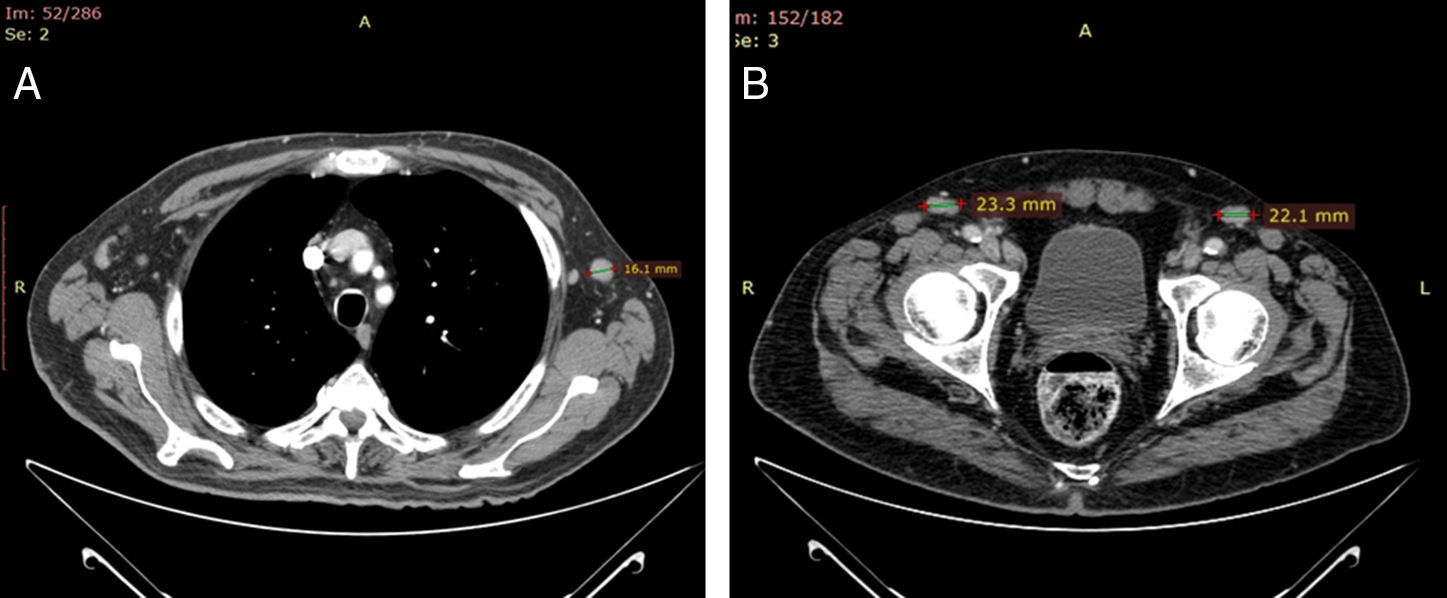
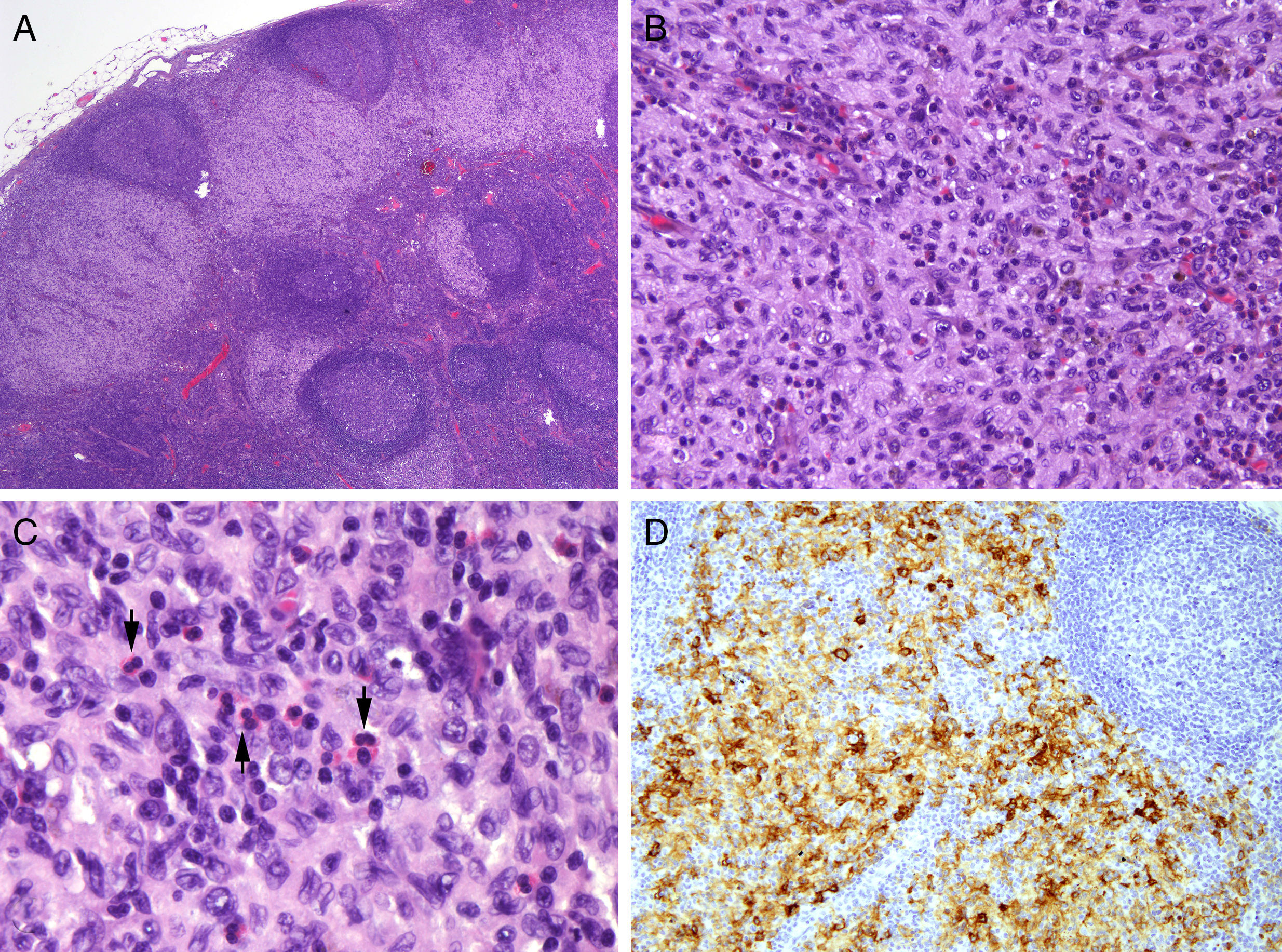
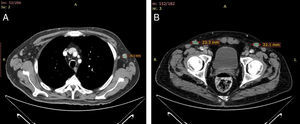
Semanas más tarde el paciente notó una adenopatía inguinal derecha de 2cm de diámetro mayor. La TAC tóraco-abdominal mostró adenopatías mediastínicas de tamaño significativo (fig. 2A), así como otras de localización axilar e inguinal bilaterales de tamaño superior a 1cm (fig. 2B). No se observaron hepatoesplenomegalia, adenopatías mesentéricas ni alteraciones óseas. El estudio histológico de la adenopatía inguinal mostró un ganglio caracterizado por una ocupación paracortical de agregados celulares formados por células grandes de núcleo cromatínico y hendiduras, junto a un amplio citoplasma eosinófilo. Además, se observaban microabscesos junto a ocasionales histiocitos y células plasmáticas. Las células eran positivas a S-100/CD1a y negativas a mieloperoxidasa y CD-117 y mostraban bajo índice proliferativo. Ante estos hallazgos se concluyó el diagnóstico histológico de histiocitosis sinusal de células de Langerhans (HCL) (figs. 3 A-D). Por tal motivo se suspendió el tratamiento con acitretino y se inició tratamiento con vinblastina (6mg/m2) en bolos por vía endovenosa durante 6 semanas y prednisona 40mg/m2/día vía oral 4 semanas y posterior pauta descendente, con mejoría de su clínica basal. Tras un seguimiento de 3 meses el paciente se encuentra asintomático.
Afectación ganglionar por la histiocitosis de células de Langerhans (A [H-E ×2]), senos subcapsulares ocupados y expandidos por una población celular predominantemente mononuclear con algunos eosinófilos (B [H-E ×20]). Un mayor aumento (C [H-E ×40]) permite ver en detalle los eosinófilos (flechas) y los núcleos elongados con hendiduras o plegamientos de las células de Langerhans (D [CD1a] ×10). Expresión positiva de CD1a en las células de Langerhans.
La eritrodermia, como estado patológico de la piel, se produce cuando al menos el 90% de la misma se encuentra afectada. Su diagnóstico etiológico es complejo1.Cuando cursa de manera insidiosa, es resistente al tratamiento, el paciente experimenta una pérdida de peso más o menos acentuada o hay una ausencia de dermatosis previa el dermatólogo debe estar en alertar ante la posibilidad de una neoplasia subyacente2. La histología es inespecífica, y si bien puede haber hallazgos propios de la enfermedad primaria a menudo el diagnóstico etiológico es desconocido3.
La HCL es una entidad relativamente infrecuente, caracterizada por la proliferación oligoclonal de células de Langerhans. Su incidencia es desconocida4 y su diagnóstico complejo. Desde el punto de vista cutáneo se han descrito presentaciones que se asemejan5,6 al pioderma gangrenoso, granuloma anular, amebiasis, xantomas eruptivos o verrugas planas, entre otros. La HCL puede afectar a uno o varios órganos, lo cual marcará el pronóstico y el tratamiento. Se ha descrito su asociación con neoplasias sólidas, linfomas o leucemias, y su origen común con neoplasias hematológicas ha sido ampliamente discutido7,8.
Existen diferentes estrategias terapéuticas en el manejo de la HCL en los pacientes adultos, determinadas por el número de órganos afectados y por el curso clínico de la enfermedad. En nuestro caso, aunque solo había afectación inicial linfática, se decidió una terapéutica agresiva, ya que se considera que aquella reduce considerablemente la morbimortalidad tal y como marcan las guías de práctica clínica de la Sociedad para la Evaluación y Tratamiento de los Desórdenes Histiocitarios9.
Tan solo en la serie presentada por Li et al.10 se hace referencia a la eritrodermia como forma de presentación inicial de HCL, como ocurrió en nuestro caso. El principal inconveniente en el abordaje de nuestro paciente fue el tiempo transcurrido entre la aparición de la eritrodermia y las adenopatías, cuyo estudio histológico permitió el diagnóstico definitivo, siendo todos los hallazgos hasta entonces inespecíficos. Creemos importante insistir en la repetición de pruebas complementarias y reevaluación estrecha de este tipo de pacientes, con eritrodermias de curso clínico atípico y mala respuesta terapéutica.

![Afectación ganglionar por la histiocitosis de células de Langerhans (A [H-E ×2]), senos subcapsulares ocupados y expandidos por una población celular predominantemente mononuclear con algunos eosinófilos (B [H-E ×20]). Un mayor aumento (C [H-E ×40]) permite ver en detalle los eosinófilos (flechas) y los núcleos elongados con hendiduras o plegamientos de las células de Langerhans (D [CD1a] ×10). Expresión positiva de CD1a en las células de Langerhans. Afectación ganglionar por la histiocitosis de células de Langerhans (A [H-E ×2]), senos subcapsulares ocupados y expandidos por una población celular predominantemente mononuclear con algunos eosinófilos (B [H-E ×20]). Un mayor aumento (C [H-E ×40]) permite ver en detalle los eosinófilos (flechas) y los núcleos elongados con hendiduras o plegamientos de las células de Langerhans (D [CD1a] ×10). Expresión positiva de CD1a en las células de Langerhans.](https://static.elsevier.es/multimedia/00017310/0000010500000006/v1_201406280127/S0001731013003232/v1_201406280127/es/main.assets/thumbnail/gr3.jpeg?xkr=ue/ImdikoIMrsJoerZ+w9/t1/zx4Q/XH5Tma1a/6fSs=)


