Un gran número de entidades dermatológicas adoptan formas anulares. Algunas de ellas son más propias de la edad adulta o de niños mayores, mientras que otras característicamente aparecen en niños pequeños.
Los eritemas anulares o figurados de la infancia son un grupo de dermatosis en los que la lesión primaria adopta una configuración de tipo anular, circinada oval o policíclica.
Sus similitudes en la forma de presentación clínica, edad de aparición y duración de las lesiones hacen que se trate de entidades de difícil diagnóstico, en ocasiones únicamente distinguibles por sutiles diferencias en sus manifestaciones clínico-patológicas.
Dentro de este grupo de enfermedades distinguimos una serie de cuadros clínicos con unas características peculiares, que permiten diferenciarlos entre sí y respecto a otras erupciones de carácter anular.
A modo práctico, hemos clasificado los eritemas anulares de aparición en la infancia en entidades cuya etiología está claramente establecida y en entidades cuyos patrones de reacción son característicos, pero de etiología incierta.
Many skin diseases appear as annular lesions. Some are more typical of adults or older children, whereas others usually appear in young children. Annular or figurate erythema of infancy comprises a group of dermatoses in which the primary lesion adopts an annular, oval circinate, or polycyclic pattern. Similarities in clinical presentation, age at onset, and duration of lesions mean that these conditions are difficult to diagnose; sometimes, they can only be identified by subtle differences in their clinicopathologic features. Clinical pictures enable us to distinguish one member of this group of diseases from another and also to differentiate them from other annular eruptions. For ease of description, we classify annular erythema of infancy into 2 types: conditions with a known etiology and conditions with characteristic reaction patterns but uncertain etiology.
Se denominan lesiones figuradas a aquellas que pueden adoptar formaciones anulares, arciformes, policíclicas, concéntricas o en escarapela. La disposición anular es aquella que adopta forma de anillo, diferenciándose el borde de la lesión del centro, ya sea por estar sobreelevado, tener escamas o presentar una coloración distinta1. La girada o arciforme se produce cuando el anillo periférico se resuelve parcialmente dejando fragmentos en forma de arco. La disposición policíclica es la que resulta de la confluencia de varias lesiones circulares, dando lugar a una lesión mayor de bordes festoneados1 (fig. 1).
Un gran número de entidades dermatológicas pueden adoptan formas anulares. Algunas de ellas son más propias de la edad adulta o de niños mayores, mientras que otras característicamente aparecen en niños pequeños. Aunque la tiña es la dermatosis anular más común en la infancia, existen otras dermatosis que deben incluirse en el diagnóstico diferencial de las lesiones anulares (tabla 1). La siguiente revisión trata de los denominados eritemas anulares o figurados.
Clasificación de las principales dermatosis que pueden adoptar configuración anular en función del componente predominante
| Eritemas anulares con o sin descamación | Eritemas anulares descamativos con bordes sobreelevados | Eritemas anulares de bordes sobreelevados | Eritemas anulares urticariales y de bordes sobreelevados | Eritemas anulares maculares o urticariales |
| Lupus neonatal | Lupus neonatal | Eritema marginado reumático | Eritema anular centrífugo | Urticaria |
| Psoriasis | Eritema necrolítico migratorio | Eritema crónico migrans | Eritema anular familiar | Urticaria anular aguda/ urticaria multiforme |
| Pitiriasis alba | Eritema gyratum repens | Eritema anular de la infancia | Eritema multiforme | |
| Pitiriasis versicolor | Eritema neonatal transitorio gyratum et atrophicans | Eritema anular eosinófilo | ||
| Impétigo ampollar | Sarcoidosis | Eritema neutrofílico figurado de la infancia | ||
| Lupus vulgar | Granuloma anular | |||
| Tiña corporis | Micosis fungoide | |||
| Dermatitis seborreica | ||||
| Poroqueratosis de Mibelli | ||||
Se han propuesto diversos mecanismos para explicar la configuración anular de las lesiones, no siempre satisfactorios.
Uno de los mecanismos propuestos se basa en la irrigación, de modo que cada mácula redonda representaría el territorio irrigado por una arteriola individual. Otros autores consideran que podría tratarse de la extensión centrífuga de un proceso patológico, ya sea infeccioso, neoplásico o un fenómeno alérgico.
Las lesiones anulares con bordes maculares o ligeramente sobreelevados ocurren en los eritemas figurados, como el eritema marginado reumático, en las erupciones por fármacos o en el lupus neonatal. Las lesiones anulares con escamas sugieren pitiriasis rosada, sífilis, tiña o psoriasis, mientras que lesiones como la micosis fungoide, la sífilis o el granuloma anular están constituidas por pápulas o nódulos que pueden adoptar una distribución anular.
Eritemas anulares o figurados de la infanciaLos eritemas anulares o figurados de la infancia son un grupo de dermatosis de carácter vascular reactivo, en los que la lesión primaria adopta una configuración de tipo anular, circinada oval o policíclica. Su diagnóstico es difícil y en ocasiones se identifican únicamente por sutiles diferencias en las manifestaciones clínico-patológicas.
Dentro de este grupo de enfermedades distinguimos una serie de cuadros clínicos (tabla 2) con unas características peculiares, bien definidas, que permiten diferenciarlos entre sí y respecto a otras erupciones de carácter anular.
Eritemas anulares de aparición en la infancia
| De causa conocida | De causa desconocida |
| Eritema marginado reumático | Eritema neonatal transitorio gyratum et atrophicans |
| Eritema crónico migrans | Eritema anular centrífugo |
| Lupus neonatal | Eritema anular familiar |
| Eritema anular de la infancia | |
| Eritema anular eosinófilo | |
| Eritema neutrofílico figurado de la infancia |
En la literatura la clasificación de los eritemas anulares o figurados es muy controvertida y está plagada de dudas, contradicciones y sinónimos desconcertantes. Su forma de presentación clínica, la edad de aparición, la duración de las lesiones individuales y la duración total de la erupción ha llevado a que se hayan acuñado multitud de términos descriptivos para designar estos trastornos2.
A modo práctico hemos separado aquellos eritemas anulares de aparición en la infancia cuya etiología es conocida (tabla 3) de aquellos cuyos patrones de reacción son característicos, pero de etiología incierta (tabla 4).
Eritemas anulares infantiles de causa conocida
| Nombre de la entidad | Edad de aparición | Morfología | Distribución | Histología | Etiología | Otras características |
| Eritema marginado reumático | Frecuente en niños | Pápulo-placas eritematosas sintomáticas, con extensión periférica y aclaramiento central | Tronco y raíz de extremidades | Infiltrado perivascular linfocitario con abundantes neutrófilos en dermis | Fiebre reumática activa. | Las lesiones se resuelven en horas o pocos días, pero pueden reaparecer durante semanas |
| Infección por estreptococo α-hemolítico grupo A | ||||||
| Eritema crónico migrans | Adultos y adultos jóvenes | Pápulas eritematoazuladas, que progresan rápidamente con borde eritematoso anular y resolución central | Tronco y raíz de extremidades | Infiltrado perivascular superficial y profundo de linfohistiocitario, células plasmáticas y eosinófilos | Infección por Borrelia burgdorferi | Puede asociar artralgias, mialgias y afectación cardiaca o neurológica |
| Eritema gyratum repens | Prácticamente exclusivo de adultos. | Múltiples lesiones eritematosas anulares, pruriginosas, con crecimiento en vetas de madera y escama en el borde | En cualquier parte del cuerpo, respentando cara, manos y pies | Hiperqueratosis, paraqueratosis focal, áreas de espongiosis e infiltrado linfohistiocitario perivascular | Erupción paraneoplásica | Considerada una reacción de hipersensibilidad frente antígenos tumorales |
| Extremadamente raro en la infancia | ||||||
| Lupus neonatal | De 0 a 6 meses (más frecuente a los 3 meses) | Placas eritematosas anulares, persistentes. Resolución a los 6-12 meses. Puede resolverse con telangiectasias, atrofia o cicatriz | Cara y cuero cabelludo | Atrofia epidérmica, hiperqueratosis, tapones foliculares, degeneración vacuolar y necrosis queratinocitos | Paso transplacentario de anticuerpos maternos Ac anti-Ro/SS-A, anti-La/SS-B y anti-U1RNP | Bloqueo cardíaco congénito en un 20–50% de los niños afectos |
Eritemas anulares infantiles de causa desconocida
| Nombre de la entidad | Edad de aparición | Morfología | Distribución | Histología | Otras características |
| Eritema neonatal transitorio gyratum et atrophicans | Primeros días de la vida | Placas eritematosas anulares, que progresan con un borde sobreelevado y centro atrófico | Tronco, cuello y labios | Atrofia epidérmica e infiltrado mononuclear. IFD depósito granular de IgG, C3 y C4 en la unión dermo-epidérmica | Se resuelve en meses sin lesiones residuales. Se considera una variante de lupus neonatal |
| Eritema anular centrífugo | Más frecuente en adultos, pero hay casos descritos en niños y recién nacidos | Pápula eritematosa que migra lentamente, desvaneciéndose en el centro y formando anillos
| Cualquier parte del cuerpo, preferentemente tronco y raíz de extremidades |
| Relacionado con infecciones (más frecuente en niños), fármacos, neoplasias y otras (sarcoidosis, LE subagudo…) aunque en la mayoría de casos es idiopático |
| 2 variantes: superficial y profunda | |||||
| Eritema anular familar | A los pocos días de nacer | Pápulas urticariales, intensamente pruriginosas, con crecimiento periférico y aclaramiento central, que dejan hiperpigmentación | Cualquier parte del cuerpo | Similar a la que encontramos en el EAC | Variante autosómica dominante del EAC. Las lesiones individuales duran pocos días, pero el curso es prolongado |
| Eritema anular de la infancia | Primeros meses de vida | Similar a EAC y EAF, pápulas eritematosas anulares, lento crecimiento y borde sobrelevado. Las lesiones duran pocos días | Cara, tronco y extremidades | Infiltrado perivascular linfohistiocitario superficial y profundo, con abundantes eosinófilos | Suele resolverse en <1 año. Una variedad persistente es el eritema anular persistente de la infancia relacionado con el EAC |
| Eritema anular eosinófilo | Preferentemente en adultos | Similar a EAC, con lesiones que persisten semanas o meses, apareciendo nuevas lesiones durante años | Tronco y extremidades | Infiltrado perivascular linfohistiocitario superficial y profundo, abundantes eosinófilos, degeneración vacuolar y mucina dérmica | Considerado una variante del EAI. |
| Diagnóstico diferencial con síndrome de Wells. | |||||
| Tratamiento antipalúdicos | |||||
| Eritema neutrofílico figurado de la infancia | Primera infancia | Lesiones similares a EAC, que desaparecen en 2–4 semanas sin secuelas, con tendencia a la cronicidad | La cara es la localización inicial, pudiendo aparecer posteriormente en extremidades superiores e inferiores | Infiltrado linfohistiocitario perivascular, con abundantes eosinófilos y leucocitoclasia en el espacio intersticial | Considerado una variante del EAI. Destaca la mala respuesta al tratamiento con corticoides tópicos y sistémicos |
EAC: eritema anullar centrífugo; EAF: eritema anular familiar; EAI: eritema anular de la infancia; IFD: inmunofluorescencia directa.
Se trata de un eritema evanescente que aparece en el curso de la fiebre reumática en un 10–20% de los casos (es más frecuente en niños que en adultos, reflejando la predominancia de la fiebre reumática en la población infantil)3,4 y es altamente específico de la misma, siendo uno de los criterios diagnósticos de la enfermedad (tabla 5)5. La fiebre reumática es una enfermedad inflamatoria multisistémica que aparece hasta en un 3% de pacientes que han sufrido una infección nasofaríngea previa no tratada por el estreptococo α-hemolítico del grupo A4.
Criterios de Jones para el diagnóstico de fiebre reumática
| Criterios mayores |
| Carditis |
| Poliartritis |
| Corea |
| Nódulos subcutáneos |
| Eritema marginado reumático |
| Criterios menores |
| Manifestaciones clínicas |
| Fiebre |
| Artralgias |
| Hallazgos de laboratorio |
| VSG elevada |
| PCR elevada |
| Alargamiento del intervalo P-R |
| Evidencia de infección estreptocócica previa |
| ASLO positivo |
| Cultivo faríngeo positivo o detección rápida de Ag estreptocócico |
PCR: proteína C reactiva; VSAG: velocidad de sedimentación globular.
La erupción es transitoria (desde unas horas hasta un par de días) y asintomática; es más notoria por las tardes y se manifiesta como pápulo-placas eritematosas, con extensión periférica, formando placas de disposición anular o policíclica, con aclaramiento central, sin descamación ni cambios epidérmicos. Las lesiones se localizan preferentemente en el tronco y en la parte proximal de las extremidades, pero pueden progresar rápidamente, afectando a la cara y a las manos.
En cuanto a sus características histológicas podemos encontrar un infiltrado perivascular superficial compuesto de linfocitos y neutrófilos, sin vasculitis5.
El tratamiento debe ser el de la infección estreptocócica subyacente, siendo efectivos los antibióticos b-lactámicos5. La evolución de la enfermedad no se ve modificada por el tratamiento de la infección estreptocócica, aunque se ha podido observar que los síntomas son más leves y a veces las lesiones pueden llegar a desaparecer.
Eritema crónico migransSe considera el eritema anular más frecuente en la población pediátrica.
Es un trastorno secundario a una mordedura de garrapata del género Ixodes e infección por la espiroqueta Borrelia burgdorferi. Se trata de una manifestación cutánea específica de la enfermedad de Lyme, pudiendo aparecer como manifestación inicial hasta en un 90% de los niños que padezcan dicha enfermedad6,7.
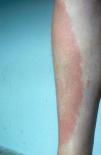
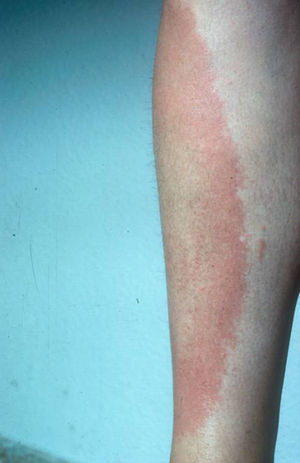
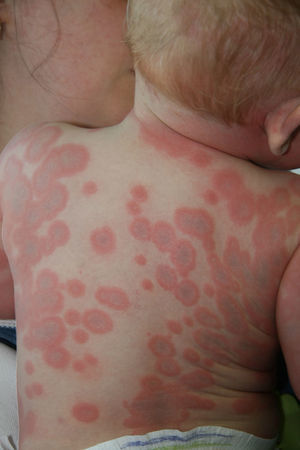
Aproximadamente unos 7–15 días después de la picadura de la garrapata infectada aparece una mácula o pápula eritematosa-azulada en el punto de inoculación, que se expande rápidamente para formar una placa anular eritematosa con aclaramiento central, cuyo diámetro está directamente relacionado con la duración de la lesión y que, presumiblemente, supondría la extensión del organismo desde el punto de entrada. Las lesiones suelen aparecer en el tronco y la raíz de las extremidades8 (fig. 2).
En la población pediátrica es más frecuente que se asocie urticaria y afectación de las manos y el cuello. La erupción se resuelve espontáneamente en un periodo comprendido entre 3 días a 8 semanas.
Pueden existir síntomas generales asociados como fiebre, artromialgias, cefalea, linfadenopatías regionales y neuropatía craneal o periférica.
A pesar de que el diagnóstico se establece en función de la clínica, las pruebas de confirmación serológica pueden ayudar a diferenciarlo del resto de eritemas anulares8.
Al efectuar la biopsia cutánea podemos observar la existencia de infiltrado perivascular linfocitario, con abundantes células plasmáticas, mastocitos y eosinófilos. Las tinciones argénticas pueden permitir la visualización de espiroquetas hasta en un 50% de los casos8.
Aunque el eritema crónico migrans se resuelve espontáneamente, su resolución puede verse acelerada con el empleo de terapia antibiótica. Debemos prestar atención a la edad del paciente a la hora de establecer la pauta antibiótica. En el caso de los niños mayores de 9 años podemos emplear doxiciclina 2–4mg/ kg/ día por vía oral durante tres semanas, mientras que en niños menores de 9 años usaremos amoxicilina 25–50mg/kg/día por vía oral durante tres semanas9.
Eritema gyratum repensSe considera una erupción paraneoplásica, relacionada la mayoría de las veces con el carcinoma de pulmón, de mama, de esófago, de estómago y con el genitourinario. No existen casos descritos en la edad pediátrica5; sin embargo, algunas entidades pueden simularlo, manifestándose con lesiones tipo eritema gyratum repens9. En cuanto a su patogenia se considera que interviene un mecanismo de hipersensibilidad cruzada entre antígenos tumorales y antígenos epidérmicos similares10,11.
Los pacientes presentan múltiples lesiones eritematosas anulares o policíclicas que rápidamente recubren todo el cuerpo respetando la cara, las manos y los pies. Estas lesiones, generalmente intensamente pruriginosas, crecen con una velocidad de hasta un centímetro al día, formando figuras concéntricas, que asemejan las vetas de la madera, con escamas en el borde de crecimiento8,11.
Los hallazgos histológicos son inespecíficos y consisten en hiperqueratosis, paraqueratosis focal, áreas de espongiosis y un infiltrado linfohistiocitario perivascular8.
El eritema gyratum repens suele tener un curso paralelo a la enfermedad neoplásica, resolviéndose cuando desaparece la causa subyacente y pudiendo reaparecer si se produce recurrencia tumoral12.
Lupus neonatalSe trata de una enfermedad autoinmune que sucede en recién nacidos y se relaciona con el paso transplacentario de anticuerpos maternos. Las manifestaciones principales de esta enfermedad son cutáneas, de carácter transitorio y cardiacas, responsables de la morbimortalidad de este cuadro.
Los anticuerpos maternos implicados en el desarrollo de esta enfermedad son anticuerpos IgG1 anti-Ro/SS-A en el 82-100% de los recién nacidos afectos, mientras que los anti-La/SS-B (47%) y los anti-U1RNP están presentes en una minoría de los pacientes5.
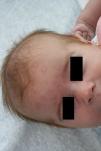
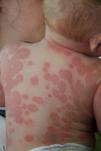
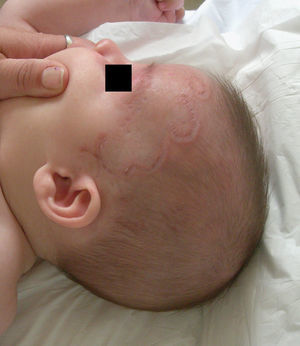
Las manifestaciones cutáneas aparecen hasta en un 40-50% de los casos de lupus neonatal, pudiendo estar presentes al nacimiento, o más frecuentemente en las primeras semanas de vida8. Clínicamente se pueden dividir en lesiones papuloescamosas y anulares. Las lesiones anulares se inician como máculas eritematosas, que se extienden periféricamente para formar placas anulares y que suelen asociar una fina escama (fig. 3).
Pueden afectar a cualquier parte de la economía cutánea, pero aparecen más frecuentemente en la cara y en el cuero cabelludo, sobre todo en el área periorbitaria y malar, donde suelen agravarse con la exposición solar.
La enfermedad es transitoria y las lesiones se resuelven hacia los 6 meses de vida, momento en el que los anticuerpos maternos desaparecen por completo de la circulación del lactante. No suele dejar cicatriz, aunque la despigmentación puede persistir muchos meses y en algunos niños pueden quedar telangiectasias residuales, hipopigmentación y/o ligera atrofia2,8.
Los hallazgos histológicos son similares a los que encontraríamos en las lesiones de lupus cutáneo subagudo, con atrofia epidérmica, hiperqueratosis, tapones foliculares, degeneración vacuolar y necrosis de queratinocitos de la unión dermo-epidérmica con un intenso infiltrado linfocitario perivascular superficial y perianexial. La inmunofluorescencia directa es positiva en el 50% de los casos, con depósitos de IgG e IgM y C3 en la unión dermoepidérmica y perivasculares.
En lo que respecta al tratamiento de las manifestaciones cutáneas se trata de una enfermedad autolimitada; debemos insistir en las medidas de protección solar en estos niños. La aplicación de corticoides tópicos de baja o mediana potencia puede ser beneficiosa.
Martin et al describieron el seguimiento a largo plazo de 49 niños con lupus neonatal y sus 45 hermanos no afectos, de los cuales sólo 6 desarrollaron una enfermedad reumatológica o autoinmune, y observaron cómo 4 de las 55 serologías realizadas mostraron unos anticuerpos antinucleares positivos (dos en 33 niños afectos y dos en 22 niños sanos), resultando los anticuerpos anti-Ro/SS-A y los anti-La/SS-B en todos ellos negativos. Estos datos nos sugieren que un pequeño porcentaje de estos pacientes podría desarrollar lupus eritematoso sistémico u otras enfermedades autoinmunes en la edad adulta, por lo que deberán seguir controles periódicos para establecer un diagnóstico y tratamiento precoz en caso de que sucediera13.
Eritemas anulares de causa desconocidaEritema neonatal transitorio gyratum et atrophicansSe trata de una entidad considerada por algunos autores como una variante del lupus neonatal14,15.
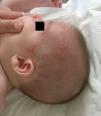
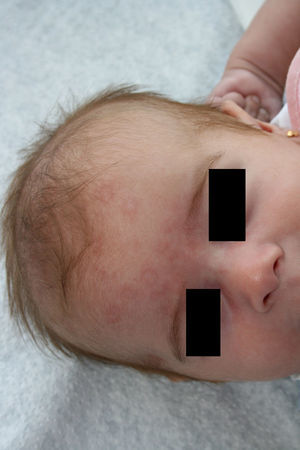
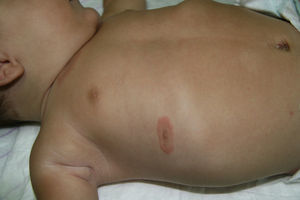
Aparece durante los primeros días de vida como placas eritematosas anulares que se localizan preferentemente en el tronco, el cuello y los labios, que en las siguientes semanas progresan con un borde sobreelevado y un centro atrófico, para resolverse de forma espontánea en los siguientes meses (antes del primer año de vida), sin lesiones residuales16 (fig. 4).
Histológicamente encontramos atrofia epidérmica en el centro de la lesión, ausencia de afectación del estrato basal, edema en la dermis, mucinosis y un infiltrado perivascular mononuclear, junto con una inmunofluorescencia directa que demuestra el depósito granular de Ig G, C3 y C4 en la unión dermoepidérmica y espacio pericapilar14. Estas características histopatológicas no son típicas del lupus neonatal, a pesar de que la espongiosis y mucinosis, sin afectación de la unión dermo-epidérmica pueden encontrarse en otros tipos de lupus eritematoso cutáneo14.
Aunque no existen hallazgos de laboratorios específicos de esta entidad, se recomienda realizar detección de anticuerpos anti-Ro/SS-A, anti-La/SS-B y anticuerpos antinucleares (ANA) en la madre y en el recién nacido para establecer el despistaje de lupus neonatal8. En el caso descrito por Gianotti y Ermacora16 el estudio de los ANA resultó negativo, tanto en los pacientes afectos como en las madres, sin que fuera posible testar los anticuerpos anti-Ro/SS-A en los mismos. Fueron Puig et al14 quienes describieron un caso de eritema neonatal transitorio gyratum et atrophicans en el que tanto los anticuerpos anti-Ro/SS-A, anti-La/SS-B y ANA resultaron positivos, considerando que correspondía a un subtipo de lupus neonatal.
Al tratarse de una erupción asintomática que se resuelve espontáneamente, no requiere tratamiento.
Eritema anular centrífugoEs un eritema anular migratorio, considerado como una reacción de hipersensibilidad frente a diferentes antígenos17. Su aparición ocurre de modo preferente en adultos, aunque también hay casos descritos en recién nacidos y niños8.
Se trata de un trastorno de causa desconocida, que se ha relacionado con infecciones (como el virus de Epstein Barr [VEB], el Molluscum contagiosum, la candidiasis, la dermatofitosis, la ascaris y la tuberculosis), fármacos (entre los que destacan amitriptilina, piroxicam, hidroxicloroquina, hidroclorotiazida y cimetidina), neoplasias (linfoma de Hodgkin, mieloma múltiple, leucemia, carcinoma prostático, carcinoma nasofaríngeo y carcinoma espinocelular) y otros trastornos como sarcoidosis, lupus eritematoso subagudo, síndrome de Sjögren, enfermedad hepática y alteraciones tiroideas. En la población pediátrica el eritema anular centrífugo se relaciona más frecuentemente con infecciones por Candida albicans, dermatofitos, VEB y poxvirus. A pesar de que su relación con las neoplasias es poco frecuente, en niños puede aparecer en relación con aquellas que son más frecuentes en esas edades, como la leucemia y el linfoma de Hodgkin8.
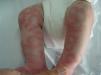
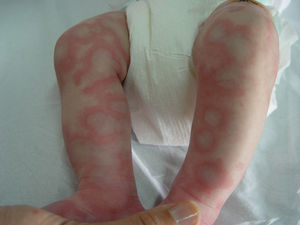
Suele ser asintomático o escasamente pruriginoso y remite espontáneamente en unas dos o tres semanas, reapareciendo en las mismas localizaciones o en otras diferentes a intervalos de tiempo variable. Las lesiones, únicas o múltiples, aparecen en cualquier parte del cuerpo, pero preferentemente sobre el tronco y la raíz de las extremidades, en forma de pápula eritematosa que migra lentamente (2–3mm/día), aplanándose a medida que crece, desvaneciéndose en su centro y dando lugar a lesiones anulares completas o segmentos de arco. Existen dos variantes, una superficial con borde descamativo periférico e intensamente pruriginosa, y una profunda que presenta un borde infiltrado pronunciado, sin descamación y asintomática (fig. 5).
Como ya hemos indicado, en función de la localización del infiltrado perivascular encontramos dos variantes; en la superficial destaca la paraqueratosis focal en el borde de la lesión, la espongiosis y el infiltrado linfohistiocitario perivascular superficial, mientras que en la profunda no existen cambios epidérmicos, destacando el infiltrado de células mononucleares perivascular superficial y profundo, melanófagos, ligera vacuolización y queratinocitos necróticos en la unión dermo-epidérmica.
En cuanto al tratamiento, los antihistamínicos son eficaces cuando existe prurito, especialmente en niños. El empleo de antibióticos o antifúngicos, en ausencia de enfermedad demostrada, ha sido de gran utilidad en algunos casos aislados, así como la administración de corticoides sistémicos18,19.
Eritema anular familiarSe trata de una entidad poco frecuente, de herencia autosómica dominante20, que sucede en los primeros días de vida y puede asociar, en un reducido número de casos, otras anomalías del desarrollo como retraso mental, blefaritis crónica y nistagmus21. Se cree que podría tratarse de una alteración hereditaria en la respuesta inmunológica frente a diferentes antígenos.
Las lesiones papulosas urticariales, intensamente pruriginosas, con crecimiento periférico y aclaramiento central, sobre cualquier parte del cuerpo, suelen desaparecen en unos 5 días dejando una hiperpigmentación residual. Existe un marcado dermografismo, pudiendo asociar lesiones vesiculosas y lengua geográfica. El curso de la enfermedad es prolongado, con casos descritos de más de 15 años de duración.
Los hallazgos histológicos son similares al eritema anular centrífugo, pudiendo encontrar un infiltrado inespecífico perivascular superficial y medio21.
El tratamiento es sintomático, intentando minimizar los síntomas.
Eritema anular de la infanciaEsta rara, pero benigna erupción cutánea, aparece en los primeros meses de vida como una posible reacción de hipersensibilidad frente a antígenos todavía no identificados21,22.
En la exploración física encontramos pápulas urticariales o placas eritematosas anulares o circinadas, de lento crecimiento con borde sobreelevado, asintomáticas, localizadas en la cara, el tronco y las extremidades. Las lesiones individuales se resuelven en pocos días, con aparición de otras nuevas, hasta que la resolución completa sucede alrededor del año de edad dejando una piel completamente normal (fig. 6).
Se ha descrito una variedad persistente, con lesiones más duraderas y cuya resolución no sucede durante el primer año, denominada eritema anular persistente de la infancia15,22 y que se ha intentado definir como una variedad del eritema anular centrífugo18,23.
Entre los hallazgos histológicos encontramos un infiltrado perivascular e intersticial linfohistiocitario, donde de forma característica podemos encontrar eosinófilos en el mismo.
Se han descrito variantes con predominio de neutrófilos o eosinófilos en los hallazgos histológicos, lo que ha dado lugar a la descripción de dos nuevas entidades.
Eritema anular eosinófiloEs una entidad de la que existen pocos casos descritos en la literatura24,25. Se considera una variante del eritema anular de la infancia. Se ha descartado su asociación con eosinofilia periférica, infestación por parásitos, alergia, enfermedad autoinmune o neoplasia.
Clínicamente se manifiesta como múltiples pápulas eritematosas, con extensión centrífuga, formando placas anulares o policíclicas de borde sobreelevado y aclaramiento central, asintomáticas o ligeramente pruriginosas, de aparición preferente sobre el tronco y las extremidades, pudiendo afectar a la cara. Típicamente las lesiones persisten durante semanas o meses, resolviéndose sin lesiones residuales y apareciendo otras nuevas en localizaciones diferentes durante años.
Entre los hallazgos histopatológicos encontramos un infiltrado perivascular superficial y profundo, intersticial y perianexial, linfohistiocitario, con abundantes eosinófilos, asociado a mucina en la dermis, degeneración vacuolar de la membrana basal y existencia de polvo nuclear, en ausencia de degranulación eosinofílica y figuras en llama (características que nos permiten diferenciarlo del síndrome de Wells)25.
El tratamiento con antipalúdicos ha demostrado capacidad para inhibir la eosinofilostaxis26, lo que se ha sugerido como mecanismo de acción eficaz en el tratamiento de este tipo de eritemas. Kahofer et al27 describieron un caso de eritema anular eosinófilo en el que indometacina fue capar de resolver completamente la erupción, reapareciendo la clínica al suspenderla debido a sus efectos adversos.
Eritema neutrofílico figurado de la infanciaPuede ser considerado como una variante del eritema anular de la infancia, de aparición predominante en la edad pediátrica.
Esta entidad inflamatoria poco frecuente (tres casos descritos en la literatura inglesa) se caracteriza por la aparición de lesiones eritematosas anulares o policíclicas, que crecen centrífugamente, con un borde sobreelevado y resolución central. Las lesiones suelen desaparecer en unas 2–4 semanas (sin secuelas); sin embargo, el curso de la enfermedad es crónico, con aparición de nuevas lesiones en las mismas zonas. La cara es la localización de inicio, pudiendo aparecer lesiones secundarias en las extremidades superiores e inferiores28,29.
Los hallazgos histológicos consisten en un infiltrado linfocitario perivascular con la presencia de abundantes neutrófílos en el intersticio y leucocitoclasia, en ausencia de signos de vasculitis. Las características clínicas, la evolución y la ausencia de síntomas sistémicos permiten diferenciarlo de otras dermatosis neutrofílicas como el pioderma gangrenoso y el síndrome de Sweet.
En cuanto al tratamiento destaca la mala respuesta a los corticoides tópicos y sistémicos.
Otros cuadros propios de la infancia con componente eritematoso anularUrticaria anular aguda/urticaria multiformeLa urticaria multiforme, también conocida como urticaria anular aguda o síndrome de hipersensibilidad urticarial agudo, representa una reacción de hipersensibilidad alérgica histamina-mediada tras infecciones víricas, bacterianas o después del consumo de fármacos30.
Es un subtipo de urticaria de presentación frecuente en lactantes y niños de edades comprendidas entre 4 meses y 4 años.
La mayoría de autores consideran que no se trata de una entidad individual, sino que es la forma de manifestarse la urticaria en la infancia precoz31 (hasta un 49% de los niños de entre 1–36 meses de edad presentan urticaria aguda con tinte hemorrágico) (fig. 7) y que suele diagnosticarse erróneamente como eritema multiforme o como enfermedad del suero.
Clínicamente se inicia como máculo-pápulas pruriginosas que crecen rápidamente para formar placas eritematosas anulares, policíclicas o arciformes de carácter evanescente (desaparecen en menos de 24 horas), pudiendo presentar aclaramiento central o adquirir un tono equimótico, que simula las lesiones en diana del eritema multiforme, pero sin existir necrosis epidérmica, ampollas ni afectación mucosa31.
La existencia de dermografismo, con aparición de eritema y edema en las zonas de traumatismo, representa una característica habitual de la urticaria multiforme. Otra de las manifestaciones típicas de dicha entidad es la aparición de angioedema en la cara, las manos y los pies. Puede confundirnos con la enfermedad del suero, sin embargo en este caso las lesiones individuales son fijas y no existe dermografismo asociado31.
Se trata de una erupción autolimitada con resolución de los episodios en unos 8–10 días, con buena respuesta a los antihistamínicos orales, reservando el uso de corticoides sistémicos para los casos más graves31.
Otros cuadros de aparición en la infancia en los que se han descrito eritemas anulares o figuradosEritema necrolítico migratorioEs una entidad poco frecuente caracterizada por la aparición de una erupción fluctuante asociada en la mayoría de ocasiones a un tumor pancreático productor de glucagón o glucagonoma. Se han descrito casos no relacionados con glucagonomas que, sin embargo, se asocian a cirrosis hepática y por déficit de zinc, pudiendo suceder en niños y manifestarse de forma similar a la acrodermatitis enteropática, afectando predominantemente a zonas periorificiales y acrales3.
Las lesiones cutáneas se presentan como una mácula anular eritematosa que posteriormente evoluciona a ampolla, resolviéndose en una o dos semanas, con una hiperpigmentación residual y descamación en la periferia. Dichas lesiones se extienden centrífugamente, coalesciendo en patrones arciformes. Aparecen preferentemente en el abdomen inferior, en las ingles, las nalgas y los muslos, con sensación urente o prurito, y suelen asociar manifestaciones sistémicas como pérdida de peso, diarrea, anemia, glositis dolorosa y otras menos frecuentes como trombosis venosas y manifestaciones psiquiátricas3.
El tratamiento debe ir encaminado a la enfermedad subyacente en caso de déficit de zinc, aportando suplementos dietéticos hasta restaurar los depósitos del mismo.
OtrasSe han descrito erupciones anulares que aunque no son específicas pueden aparecer en el curso de diferentes cuadros clínicos. Así, podemos encontrar lesiones anulares en entidades tan diversas como la enfermedad de Kawasaki32, donde las manifestaciones cutáneas en forma de eritema anular pueden dominar el cuadro, permitiendo un diagnóstico y tratamiento precoz; en el síndrome de Sjögren primario33, donde el eritema anular de bordes sobreelevados se reconoce como una manifestación cutánea del mismo; en la leucemia mieloide crónica juvenil34 en la que las manifestaciones cutáneas son frecuentes pero inespecíficas, incluyendo presentaciones en forma de eritema anular recurrente, y en las mujeres portadoras de enfermedad granulomatosa crónica35, en las que la presencia de placas eritematosas anulares fijas en la cara y la espalda debe hacernos sospechar esta entidad.
ConclusionesLa presencia de un eritema de disposición anular en un niño supone siempre un reto diagnóstico. Algunos cuadros clínicos resultan difíciles de clasificar, lo que puede haber provocado diferentes descripciones en la literatura. Las características clínicas, junto con los datos de las exploraciones complementarias, nos permiten diferenciar algunas patologías más graves de otras de carácter autolimitado.
Lo más importante es poder excluir aquellas entidades más peligrosas, o que requieran tratamiento específico, de aquellas de carácter benigno, en las que los padres pueden ser informados del carácter autolimitado del cuadro.
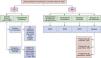
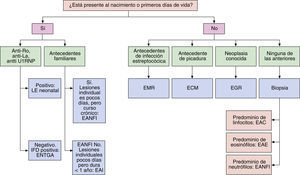
Los eritemas figurados no son en la mayoría de los casos entidades específicas, sino patrones de reacción que pueden diferir entre distintos individuos. Quizás el tiempo aportará mayor información en cuanto a la etiología y patogenia de los diferentes eritemas anulares o figurados, definiendo mejor el perfil de estas entidades y permitiendo clasificarlas con mayor exactitud. Hasta entonces, ante un eritema anular o figurado en la infancia deberemos prestar atención a la edad de aparición, las características de la lesión, la duración y localización, la evolución y los hallazgos histológicos para poder establecer una orientación diagnóstica y un tratamiento etiológico en aquellos cuadros de causa conocida (fig. 8).
Algoritmo diagnóstico de los eritemas anulares infantiles. EAC: eritema anular centrífugo; EAE: eritema anular eosinófilo; EAF: eritema anular familiar; EANFI: eritema anular de la infancia; EAN: eritema anular neutrofílico figurado de la infancia; ECM: eritema crónico migrans; EGR: eritema gyratum repens; EMR: eritema marginado reumático; ENTGA: eritema neonatal transitorio gyratum et atrophicans; IFD: inmunofluorescencia directa; LE: lupus eritematoso neonatal.
Los autores declaran no tener ningún conflicto de intereses