La epidermodisplasia verruciforme (EV) es un trastorno genético que se caracteriza por la infección cutánea persistente por el virus papiloma humano (VPH)1. Recientemente se ha descrito la aparición de lesiones similares a las de la EV clásica en pacientes con inmunodeficiencias hereditarias y adquiridas2-6. Algunos autores han propuesto denominar a estos cuadros EV adquirida2.
Una mujer de 19 años acudió a la consulta por presentar múltiples lesiones cutáneas asintomáticas desde hacía un año. Había realizado tratamientos tópicos con corticoides y antifúngicos sin mejoría. A los 8 años se le había realizado un trasplante renal debido a una insuficiencia renal secundaria a una glomerulonefritis focal y segmentaria que se había iniciado dos años antes. Por este motivo, desde los 6 años estaba en tratamiento inmunosupresor, inicialmente con prednisona y azatioprina, y desde la fecha del trasplante con prednisona, tacrolimus y micofenolato de mofetilo. No refería antecedentes familiares de interés ni historia de consanguinidad.
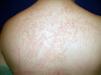
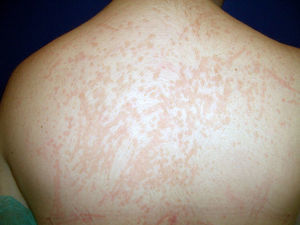
En la exploración física se objetivaron múltiples pápulas aplanadas, ovaladas, de aproximadamente 1cm de diámetro, de coloración eritemato-parduzcas y levemente descamativas, localizadas en la parte superior del tronco y la raíz de las extremidades superiores (fig. 1).
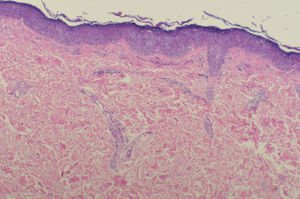
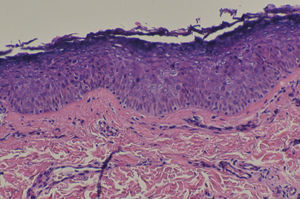
En el estudio histopatológico de una lesión del tronco se observaba una hiperqueratosis con ligera paraqueratosis. En una epidermis ligeramente acantósica el cuerpo espinoso estaba desorganizado con disqueratosis, mitosis y células de diferente tamaño dando un aspecto bowenoide. También existían, en la capa granulosa y la parte alta de la espinosa, células de citoplasma pálido y halo claro perinuclear característico de las verrugas planas (figs. 2 y 3).
Se realizó una identificación del VPH mediante la técnica de amplificación por reacción en cadena de la polimerasa y secuenciación automática posterior, en la que se detectó la presencia del VPH tipo 23.
La EV es un trastorno genético infrecuente que condiciona un aumento de la susceptibilidad a la infección cutánea por el VPH. Las primeras manifestaciones clínicas de la enfermedad aparecen en la infancia en forma de placas hipo o hiperpigmentadas y descamativas de tipo pitiriasis versicolor, o como pápulas aplanadas que remedan verrugas planas3,7. Hasta un 50% de los pacientes desarrolla carcinomas espinocelulares en torno a la cuarta década de vida. Los VPH más frecuentemente asociados a la EV (EV-VPH) son el 5, el 8, el 17 y el 20. Los serotipos 5 y 8 se han relacionado con el riesgo de malignización y se encuentran en más del 90% de los cánceres en estos pacientes. También se han asociado a transformación maligna los tipos 14d, 17, 20 y 471. Aunque el papel del virus en la oncogénesis no está totalmente definido, se postula que pueda estar implicado en las fases iniciales de la misma actuando sinérgicamente con otros cocarcinógenos como la radiación ultravioleta1,3.
En los últimos años se han publicado casos de dermatosis similares a la EV en varios estados de inmunodepresión, como la infección por el virus de la inmunodeficiencia humana4, los transplantados renales, la enfermedad de injerto contra huésped5 o el lupus eritematoso sistémico6. Estos cuadros se han denominado EV-like o EV adquirida1,2.
Los EV-VPH se detectan en cerca del 80% de los cánceres de piel no melanoma y de las lesiones precancerosas en los pacientes inmunodeprimidos. Sin embargo, el desarrollo de lesiones de tipo EV en relación con la infección por el VPH es muy poco frecuente, lo cual sugiere que los pacientes con esta clínica puedan tener cierta susceptibilidad genética. El haplotipo HLA-DQB10301, que se asocia a la EV clásica, también se ha hallado en 3 pacientes con EV adquirida y podría representar un alelo de susceptibilidad o un marcador de predisposición genética a la enfermedad5,8.
Las manifestaciones clínicas e histopatológicas de la EV adquirida son semejantes a las de la EV clásica. El hallazgo histopatológico característico consiste en una hiperqueratosis leve o moderada y acantosis a expensas de células de citoplasma amplio, pálido y basófilo con ocasionales halos claros perinucleares. Este patrón típico es infrecuente y se encontró sólo en 3 de 18 pacientes con EV clásica y en 8 de 19 pacientes con EV adquirida9,10. En los demás casos el estudio histopatológico mostró engrosamiento y desorganización de la capa granulosa y la presencia aislada de células con halo claro perinuclear9,10. En el estudio histopatológico de nuestro caso alternaban o coexistían, en distintas zonas, imágenes tipo verruga plana y áreas semejando la enfermedad de Bowen.
En conclusión, presentamos una paciente trasplantada renal con lesiones tipo EV en las que se demostró la presencia de VPH-23. La ausencia de familiares afectos y de consanguinidad, y el desarrollo del cuadro tras un periodo de inmunosupresión prolongado, llevaron al diagnóstico de EV adquirida.