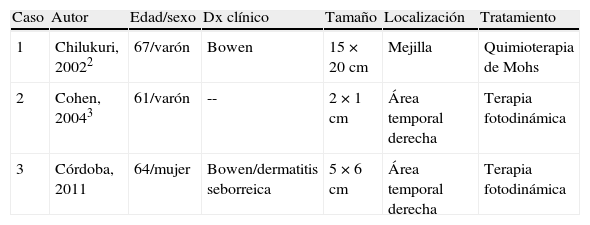
La enfermedad de Paget extramamaria (EPEM) descrita por Crocker en 18891, es una forma de adenocarcinoma intraepidérmico, que se produce en general en las áreas de alta densidad de las glándulas apocrinas. Clínicamente corresponde a una lesión eritemato-descamativa, que simula cuadros inflamatorios, tumorales e infecciosos. Se han descrito casos aislados en algunas localizaciones donde habitualmente no existen glándulas apocrinas, estos casos se denominan «EPEM ectópica»2. Presentamos un caso de EPEM en la región fronto-temporal derecha, que constituye el tercer caso publicado en la literatura2,3 (tabla 1).
Revisión bibliográfica de los casos de Paget con afectación facial
| Caso | Autor | Edad/sexo | Dx clínico | Tamaño | Localización | Tratamiento |
| 1 | Chilukuri, 20022 | 67/varón | Bowen | 15×20 cm | Mejilla | Quimioterapia de Mohs |
| 2 | Cohen, 20043 | 61/varón | -- | 2×1 cm | Área temporal derecha | Terapia fotodinámica |
| 3 | Córdoba, 2011 | 64/mujer | Bowen/dermatitis seborreica | 5×6 cm | Área temporal derecha | Terapia fotodinámica |
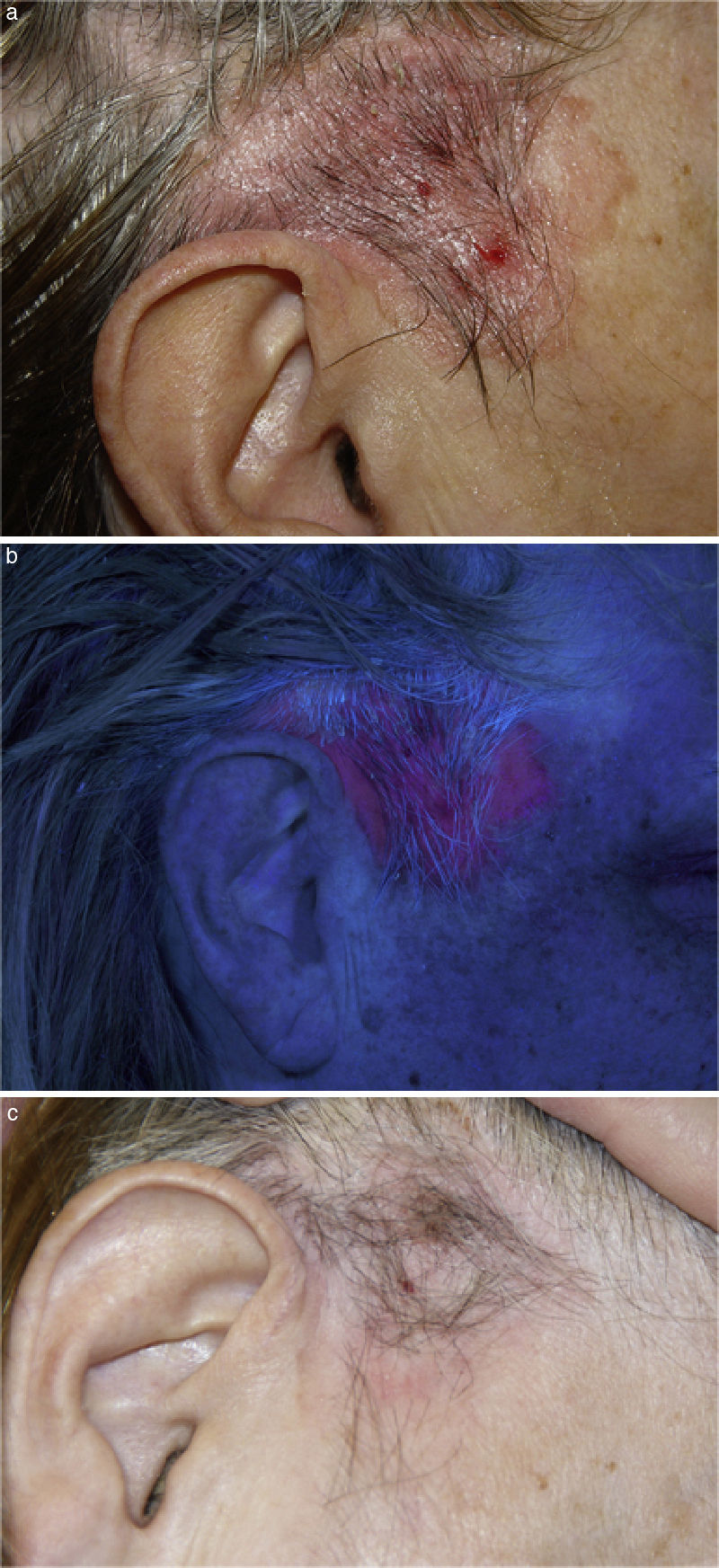
Se trataba de una mujer de 64 años, que acudió por una placa de 5cm en el área fronto-temporal derecha, que se extiendía hacia el área preauricular de 3 años de evolución. La placa presentaba una zona central eritematosa, algo descamativa, y ligeramente pigmentada en la periferia (fig. 1A). Se planteó el diagnóstico de carcinoma epidermoide intraepidérmico o de dermatitis seborreica y se trató con corticoides con una leve mejoría.
A) Placa eritematosa de 5cm de tamaño, con pigmentación lineal en la periferia localizada en área temporal derecha, que se extiende hacia piel preauricular no pilosa. B) Placa de fluorescencia roja intensa tras las 3h de incubación con metil-aminolevulinato. C) Remisión completa pasados 2 meses tras la segunda sesión de terapia fotodinámica.
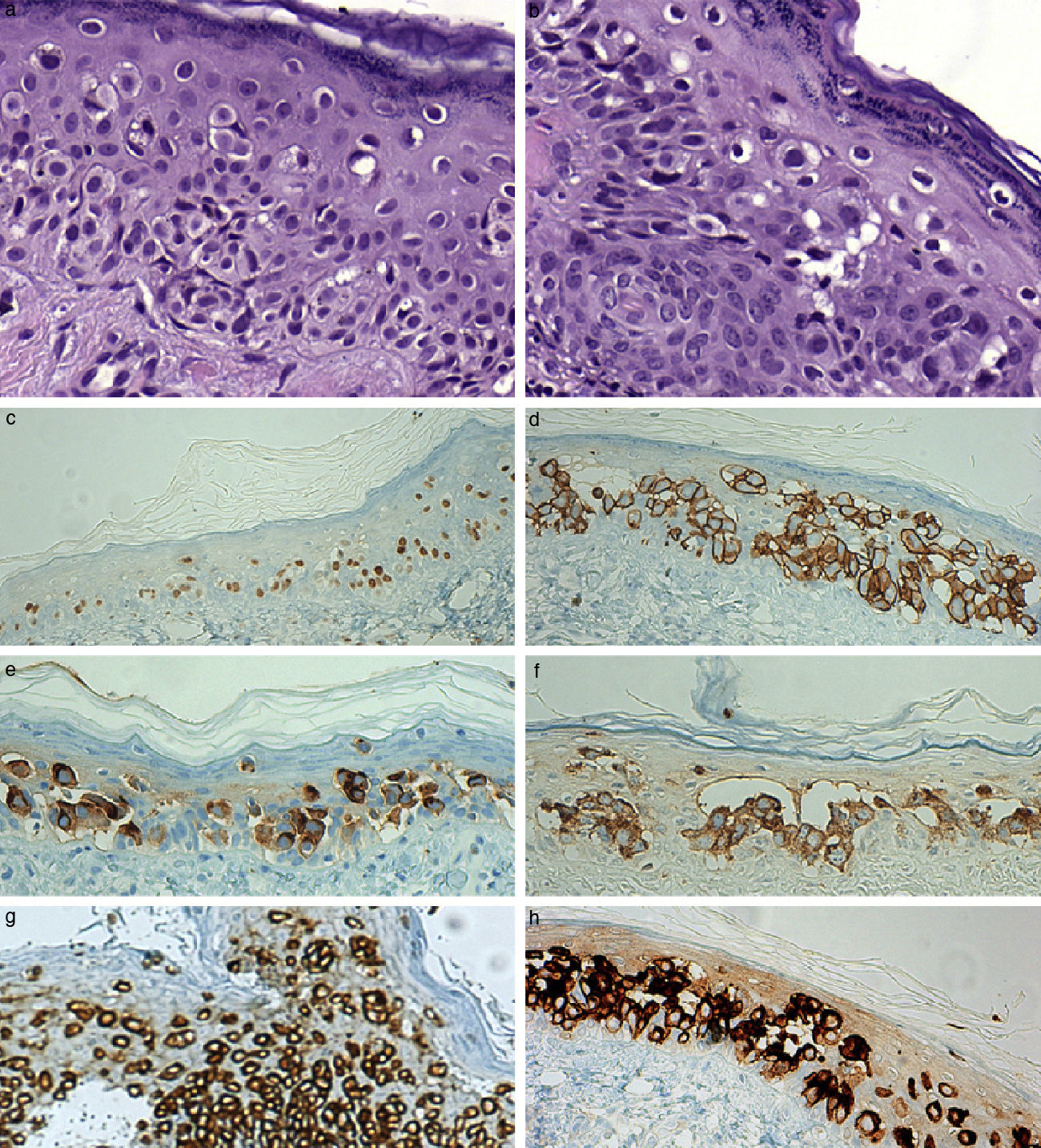
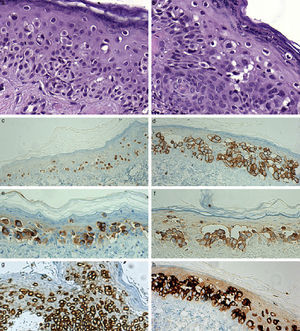
Se realizaron 2 biopsias, una en la zona central y otra en la periferia, que evidenciaron la ocupación de la epidermis por una población de células grandes, de citoplasma claro, con atipia nuclear, dispuestas de forma aislada o en nidos, acompañadas de escaso pigmento melánico. Dichas células se extendían a través de los anejos, sin infiltración dérmica (figs. 2A y B). Las células atípicas que ocupaban la epidermis resultaron positivas con citoqueratina 7 (fig. 2G) y citoqueratina CAM 5.2, que no se expresaban en la epidermis circundante, así como para receptores de estrógeno a nivel nuclear (fig. 2C). La expresión de Her2 fue intensa y continua en la membrana (fig. 2D). Otros marcadores positivos fueron CEA (fig. 2E), GCDFP-15 (fig. 2H), y MUC-1 (fig. 2F). Comprobamos la negatividad para S-100. Con ello se realizó el diagnóstico de EPEM de tipo «ectópico».
A y B) Imagen histológica de la lesión. Se observan las células claras que aisladamente ocupan la epidermis (H-E ×400). C) Expresión nuclear de receptores de estrógeno en las células atípicas (×200). D) Intensa tinción de membrana para Her2/neu (×200). E) Las células tumorales intraepidérmicas resultan positivas con CEA (×200). F) Se observa tinción citoplasmática para MUC-1 (×200). G) Expresión citoplasmática para citoqueratina 7 (×200). H) Resulta positivo el GCDFP-15 en el EPEM (×200).
Consideramos que por el tamaño de la placa, la cirugía como tratamiento de primera elección, probablemente iba a ser mutilante o con resultados estéticos poco satisfactorios para una paciente de 64 años. Se realizó terapia fotodinámica en 2 sesiones con una semana de intervalo entre ellas. Se aplicó el protocolo del servicio de dermatología con metil-aminolevulinato tópico. Bajo la luz de Wood se observaba fluorescencia en la lesión (fig. 1B). Se obtuvo muy buena respuesta al tratamiento en la revisión pasados 2 meses de la segunda sesión de la terapia fotodinámica (fig. 1C). Un año y medio después del tratamiento, la lesión recidivó parcialmente. Por este motivo, repetimos nuevamente 2 sesiones de terapia fotodinámica obteniendo una respuesta parcial. En la última visita se añadió tratamiento con imiquimod.
La afectación por la EPEM de la piel de la cara fue descrita por primera vez por Chilukuri et al. en 20022 en un paciente varón de 67 años, que presentaba una placa eritematosa en la mejilla de 10 años de evolución orientada clínicamente como enfermedad de Bowen. En 2004 se publicó otro caso de afectación facial3 en un varón de 61 años presentada en forma de una placa rosada en región fronto-temporal próxima al cantus lateral izquierdo. En ambos casos el tratamiento escogido consistió en cirugía micrográfica de Mohs.
El diagnóstico diferencial de la EPEM en el área fronto-temporal debe establecerse con dermatitis seborreica, eccema numular, enfermedad de Bowen y menos frecuentemente con liquen-escleroso y atrófico o liquen simple crónico. El diagnóstico diferencial histológico debe realizarse con otras neoplasias que ocupan la epidermis y están constituidas por células de citoplasma claro y de distribución dispersa; principalmente melanoma de extensión superficial o lentigo maligno, en cuyo caso los marcadores epiteliales resultarían negativos y los marcadores melanocíticos positivos (S-100, Melan-A, HMB-45, etc.). Se puede utilizar el P63, para diferenciar la EPEM de la variante pagetoide de la enfermedad de Bowen4–8.
En general la EPEM presenta únicamente agresividad local. En caso de EPEM avanzada o metastásica7 está indicado un tratamiento con quimioterapia sistémica5,7,9.
La cirugía es el tratamiento de elección en la EPEM2,3. Sin embargo, las tasas de recidiva son altas a pesar de realizar exéresis con amplios márgenes quirúrgicos. Esto es debido probablemente a la naturaleza multifocal de la enfermedad, así como al compromiso de piel aparentemente no afecta. Las tasas de recidiva son más altas en los casos de enfermedad invasiva5,7. La resección mediante cirugía micrográfica de Mohs mejora las tasas de curación, aunque no impide la recurrencia. La radioterapia puede ser útil como terapia adyuvante en pacientes con alto riesgo de recidivas5.
Dado que la EPEM se presenta en forma parcheada y a menudo se extiende más allá del tumor clínicamente visible, la terapia fotodinámica puede ser un tratamiento útil. Son susceptibles de este tratamiento los pacientes con afectación intraepitelial, en los que la cirugía es de alto riesgo o aquellos con riesgo elevado de morbilidad debido a la ubicación anatómica de la enfermedad. No obstante, dado el escaso número de estudios y publicaciones de casos tratados con esta técnica, solo debe emplearse si otras aproximaciones no son factibles.
Presentamos el tercer caso de EPEM con afectación de la cara (región fronto-temporal). Recordamos la necesidad de considerar esta entidad entre las lesiones que simulan otras dermatosis y cuyo diagnóstico inmunohistoquímico requiere incluir los marcadores habituales de los tumores de mama. Es el primer caso tratado con terapia fotodinámica con remisión completa temporal, por lo que puede constituir una buena opción terapéutica en situaciones de afectación exclusivamente intraepidérmica y de difícil abordaje quirúrgico.