INTRODUCCION
El hecho que mayores cambios puede provocar en la piel de la mujer durante la madurez sexual es el embarazo1. Algunos de éstos son cambios fisiológicos como la pigmentación de areolas, genitales y línea alba abdominal, o los cambios de los vasos como las arañas vasculares o el eritema palmar; otros son dermatosis de repercusión fundamentalmente estética como el melasma, las estrías o las pequeñas varices, pero otros, como el prúrigo o el herpes gestationis, son auténticas enfermedades de orden inmunológico específicas del embarazo.
Por otra parte, algunas enfermedades cutáneas autoinmunes mediadas por anticuerpos como el lupus eritematoso o la esclerodermia sistémica, de importante similitud clínica con la enfermedad injerto contra huésped, tienden a empeorar durante la gestación y el puerperio. Por último, el efecto que tiene el embarazo sobre otros procesos cutáneos preexistentes, como el acné, la dermatitis atópica o la psoriasis, es desconcertantemente impredecible. En esta revisión sólo estudiaremos los cambios cutáneos del embarazo (tabla 1) y los factores endocrinológicos e inmunológicos que pueden influir sobre ellos, sin considerar las dermatosis específicas del embarazo o la influencia de ésta sobre otras dermatosis.
CAMBIOS ENDOCRINOS
El embarazo está determinado por la llegada de un nuevo órgano endocrino, la placenta, productora de una serie de hormonas a las que el organismo materno debe adaptarse2 (tabla 2).
Los cambios endocrinos comienzan casi en el instante de ser fertilizado el óvulo y de implantarse en la mucosa endometrial. En este momento se inicia la secreción de gonadotropina coriónica, que impide la involución de cuerpo lúteo, que se ha originado después de ser expulsado el óvulo que acaba de ser fecundado. Así pues, el cuerpo lúteo continúa con la producción de estrógenos y progesterona durante los tres primeros meses de embarazo. El incremento de concentración de estos esteroides suprime la producción de hormona folículo estimulante (FSH) por la hipófisis, evitando nuevas ovulaciones y por tanto desapareciendo la menstruación (amenorrea gravídica).
Cerca de la novena semana de gestación la unidad feto-placentaria es capaz de sintetizar una cantidad importante de estrógenos y progesterona. Desde la duodécima semana en adelante, ante la suficiencia hormonal de esta unidad, el cuerpo lúteo involuciona lentamente, pero no cesa en su actividad hasta el final del embarazo.
También la placenta produce, además de los estrógenos y progesterona, otras hormonas como la somato-tropina coriónica humana hacia la quinta semana de embarazo, de acción general sobre el metabolismo, y la tireotropina coriónica estructuralmente diferente de la tireotropina hipofisaria, y la corticotropina coriónica3.
Por otra parte, casi todas las glándulas endocrinas de la mujer reaccionan frente al embarazo. La hipófisis anterior aumenta su producción de corticotropina (ACTH), tirotropina (TSH) y prolactina (PL). El incremento de actividad suprarrenal produce un aumento moderado de glucocorticoides. La secreción de aldosterona, cuya acción principal es disminuir la eliminación por la orina de sodio y agua, se duplica. Por esta razón se crea una tendencia, incluso en la mujer embarazada sana, a la retención hidrosalina, en la que colaboran los estrógenos y la progesterona. La glándula tiroides aumenta la producción de tiroxina.
Esta amplia variedad endocrina y sus interacciones desencadenan una serie de adaptaciones orgánicas, como, por ejemplo, un considerable incremento del volumen sanguíneo o el aumento de tamaño del tiroides y, por supuesto, del útero, que pasa de 7 a 30 cm de longitud. Las mamas se agrandan a expensas de un crecimiento de las glándulas mamarias y de una mayor vascularización que repercute en un considerable aumento del tejido parenquimatoso. También el sistema neurovegetativo y los órganos de los sentidos pueden modificar su equilibrio y sus percepciones ante esta nueva constitución hormonal.
CAMBIOS INMUNOLOGICOS
El embarazo es un estado inmunológico en el que existe un equilibrio entre tejidos antigénicamente diferentes. El feto podría considerarse como un aloinjerto frente al que la madre mantiene su inmunocompetencia, sin que por ello sea rechazado (tabla 3). Sin embargo, no se conocen todos los mecanismos que hacen posible esta tolerancia inmunológica4.
Tanto la inmunidad humoral como la celular se conservan indemnes durante el embarazo. La IgG materna es la única inmunoglobulina que atraviesa la barrera placentaria.
Por otra parte, entre el sistema inmune materno y el fetal existe una interacción basada en la relación entre las células Th1 y Th2. La progesterona favorece la producción de citocinas Th2. Este predominio de Th2 inhibe las respuestas Th1, lo que propicia la supervivencia fetal. Por otro lado esta situación facilita la superproducción de anticuerpos, lo que puede agravar cualquier enfermedad inmunológica de la gestante.
CAMBIOS EN LA FISIOLOGIA DE LA PIEL
Los cambios endocrinos e inmunológicos de la mujer gestante se reflejan también en la piel a través de modificaciones generalmente transitorias, como cambios del espesor de la piel y de las mucosas, cambios de la pigmentación del pelo, de las uñas, de las glándulas sudoríparas y de las sebáceas, y cambios vasculares (tabla 4). En un estudio realizado sobre 140 mujeres gestantes valorando la frecuencia de los cambios fisiólogicos cutáneos en el embarazo se encontraron cambios pigmentarios en el 90,7%, estrías en el 77,1%, edema de mucosas en el 48,5% y cambios vasculares en el 34,2% de los casos5.
Del espesor de la piel y las mucosas
La secreción aumentada de aldosterona, cuya acción principal es disminuir la eliminación por la orina de sodio y agua, favorece la retención hidrosalina. Los niveles aumentados de estrógenos y progesterona favorecen esta situación. El agua retenida inunda los tejidos, dando a la piel y a las mucosas un discreto aumento de volumen y una turgencia característica.
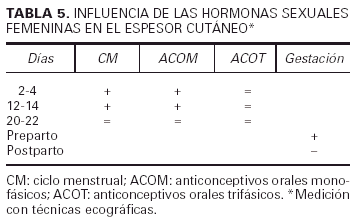
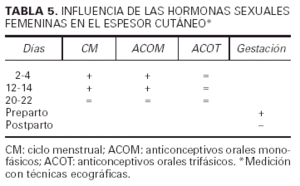
A este respecto, Eisenbeiss et al6 determinaron la influencia de las hormonas sexuales sobre el espesor y la ecodensidad de la piel de las mujeres usando un ecógrafo de alta frecuencia (20 MHz). Para ello consideraron varios grupos de mujeres: las que tenían un ciclo menstrual espontáneo (grupo I), las que tomaban anticonceptivos orales monofásicos (grupo II), las que tomaban anticonceptivos orales trifásicos (grupo III), y las mujeres embarazadas (grupo IV). La piel fue medida en varios lugares de brazos y piernas en los días 2-4 (fase A), 12-14 (fase B) y 20-22 del ciclo menstrual (fase C) de las mujeres no gestantes, y en las 2 semanas previas al parto y en las 6 semanas después de éste en las restantes con las técnicas ecográficas referidas. Los grupos I y III mostraron un aumento del espesor y ecodensidad cutánea en las fases A y B. El grupo II no evidenció cambios significativos en ninguna de las fases. En el grupo IV el espesor de la piel antes del parto estaba significativamente aumentado con respecto a la piel de las mismas zonas después del parto. La conclusión de los autores confirma el hecho de que las hormonas sexuales y el estado hormonal de la gestación en su conjunto favorecen la retención de agua en la piel, aumentando su espesor a expensas de aquélla6 (tabla 5).
Cambios de la pigmentación
La mayoría de las mujeres, y más aún las de piel y pelo oscuro, notan durante la gestación un aumento generalizado de la pigmentación melánica cutánea. Hacia el tercer mes los pezones, las areolas, la vulva y la línea media abdominal que va desde el monte de Venus hasta el ombligo se oscurecen, de forma que la línea alba llega a tomar un color marrón más o menos oscuro. Hacia el quinto mes aparece una ampliación del color de la areola mamaria que ha dado en llamarse areola secundaria. La hiperpigmentación puede extenderse al periné, ano y superficie interna de los muslos. La intensidad de toda esta nueva pigmentación se debilita después del parto.
La causa de esta hiperpigmentación se atribuye a los estrógenos y gestágenos maternos al principio de la gestación y a la actividad placentaria el resto del tiempo. Es posible que también esté aumentada la hormona melanocito-estimulante.
El melanocito es la célula responsable de la síntesis de melanina en los melanosomas, desde donde es transferida hasta los queratinocitos a través de sus dendritas. En el complejo proceso de la melanogénesis intervienen varias enzimas, entre las que destaca la tirosinasa, que actúa sobre la tirosina, precursora de la melanina. La actividad de esta enzima está mediada por la hormona estimulante del melanocito y por las hormonas sexuales, aumentadas durante la gesta-ción7.
También existe algún trabajo experimental que apoya esta hipótesis. Algunas especies, como las cobayas, sufren cambios pigmentarios similares a los del género humano. Snell et al en 1960 consiguieron inducir estos cambios pigmentarios del embarazo en cobayas no gestantes gracias a la inyección de pequeñas dosis de estrógenos y progesterona8.
También algunas mujeres notan un incremento del tamaño, número y actividad de sus nevos melanocíticos.
Cambios del pelo
Muchas mujeres refieren que el crecimiento del pelo durante el período de gestación es más vigoroso que fuera de él. En realidad aumenta el número de folículos anágenos, aunque después del parto se produce un descenso compensatorio. La exageración de este efecto puede llegar a producir una alopecia post-parto que se recupera espontáneamente pasados entre 3 y 12 meses después del alumbramiento.
Por otra parte, el estrés metabólico que supone el embarazo y el alto consumo durante éste de principios inmediatos, vitaminas y minerales, puede repercutir en el desarrollo del pelo. A este respecto se hizo un estudio sobre 70 mujeres gestantes y 66 mujeres controles, determinando mediante técnicas espectrofotométricas el contenido de calcio, hierro, cobre y zinc en el pelo y el suero de ambos grupos. En el suero no se encontraron diferencias estadísticamente significativas, salvo una disminución de calcio en el tercer trimestre de embarazo. Sin embargo, los niveles de todos los elementos medidos en el pelo eran ostensiblemente más bajos en el grupo de las gestantes9. En otro estudio similar sobre 101 mujeres embarazadas entre 18 y 41 años se introdujo en consideración la variable de fumadora no-fumadora. Los resultados fueron similares, salvo para los niveles de cobre, que se encontraban aumentados en las mujeres fumadoras10.
De forma esporádica para algunos autores, y de forma frecuente para otros, se presenta cierto grado de hirsutismo y otros signos de virilización en la segunda mitad del embarazo, hacia la semana 20. En general desaparece espontáneamente después del parto11.
Cambios de las uñas
Aunque habitualmente las uñas de los dedos de las manos crecen aproximadamente 1 cm cada 3 meses y las de los dedos de los pies 1 cm cada 9 meses, esta velocidad se encuentra acelerada durante el embarazo. Este aumento de la tasa de crecimiento parece estar en relación con el aumento generalizado del metabolismo y de la circulación periférica12. También el aumento difuso de la pigmentación cutánea puede manifestarse en un oscurecimiento del lecho ungueal.
Algunas mujeres refieren uñas quebradizas durante la gestación con exfoliación en láminas horizontales a partir del borde libre de la uña. Una vez que se ha producido la separación en láminas o capas, la rotura de las mismas se produce fácilmente, originando un aspecto astillado, irregular y en forma de sierra del borde de la uña. Es posible que esta alteración se deba a la ferropenia que con frecuencia existe durante este período.
Sólo en casos excepcionales algunas gestantes llegan a desarrollar onicólisis distal, similar a la que ocurre en la tireotoxicosis13.
Estas alteraciones suelen desaparecer de forma espontánea.
Cambios de las glándulas sudoríparas
La secreción ecrina general suele aumentar durante la gestación12, aunque la de las palmas de las manos puede disminuir14.
Sin embargo, existe polémica acerca del comportamiento de las glándulas apocrinas. La mayoría de los autores no encuentran cambios apreciables15. Sin embargo, el hecho de que la enfermedad de Fox-Fordyce mejore habitualmente durante el embarazo sugiere que la actividad de las glándulas sudoríparas apocrinas esté reducida.
En la enfermedad de Fox-Fordyce, propia de las mujeres en edad fértil, aparecen pápulas foliculares pruriginosas de evolución crónica que se sitúan en las zonas en las que existen glándulas apocrinas, que se encuentran dilatadas, obstruidas y rotas. En la mujer gestante la sintomatología y la clínica desaparecen, para reaparecer después del parto. Éste es el fundamento principal que sugiere una disminución de la actividad apocrina durante el embarazo16.
Cambios de las glándulas sebáceas
A pesar de que existe una considerable variabilidad individual, el grado de excreción de sebo tiende a incrementarse durante el embarazo, volviendo a la normalidad después del parto17. El hecho de que el alto nivel de estrógenos no frene este aumento indica que debe existir un potente estímulo sebotrópico. Sin embargo, este estímulo no debe provenir de la placenta, sino de la pituitaria, ya que las mujeres con gestaciones de gemelos o trillizos no tienen mayor secreción sebácea que las de feto único18. Esta secreción incrementada permanece durante la lactancia19, tal vez por acción de la prolactina que estimula a los andrógenos directamente.
Cambios vasculares
La hiperemia se puede considerar fisiológica durante el embarazo. Los cambios vasculares de la mujer gestante no difieren mucho de los que aparecen en enfermedades como el hipertiroidismo o la cirrosis. Todos ellos se atribuyen a los niveles elevados de estrógenos circulantes (tabla 6).
Las arañas vasculares aparecen más frecuentemente en las mujeres de raza blanca que en las de raza negra13. Se manifiestan como elevaciones angiomatosas puntiformes de las que irradian múltiples arborizaciones telangiectásicas tortuosas, como pequeñas arañas de múltiples brazos de color rojo vivo. Suelen aparecer entre el segundo y el quinto mes de embarazo en la cara, parte superior del tronco, las manos y los brazos. La mayoría desaparecen espontáneamente en los 3 meses siguientes al parto.
El eritema palmar es también bastante común, afectando al menos al 70% de las mujeres blancas y al 30% de las mujeres negras20. Aparece, generalmente, a la vez que las arañas vasculares, de forma limitada en la eminencia tenar e hipotenar o en toda la palma con forma de patrón moteado. Suele desaparecer después del parto.
Con menos frecuencia aparecen pequeños hemangiomas o puntos rubí, como elevaciones puntiformes de color rojo vivo, a veces pediculadas, que se abultan lentamente hasta el tamaño de una lenteja, localizadas de forma fundamental en la cara y el cuello. Se presentan a partir del tercer mes en el 5% de las mujeres gestantes21. No precisan tratamiento. Algunos desaparecen después del parto.
En algunas ocasiones aparece una gingivitis hipertrófica, o incluso pequeñas lesiones vasculares semejantes a un granuloma piógeno, conocidos como «epulis del embarazo» localizados en las encías, que pueden sangrar profusamente con el roce de la higiene bucal habitual. Desaparecen después del parto, y su significado y origen es similar al de los restantes cambios vasculares referidos. Aunque no precisan tratamiento, la vitamina C ha sido usada para mejorar la sintomatología.
También algunas mujeres desarrollan cierto grado de edema en la cara y en las manos, más pronunciado por la mañana, que suele desaparecer por la noche. El interés fundamental estriba en su diferenciación de otros edemas de causa renal, cardíaca o de los edemas de la preeclampsia.
DERMATOSIS DE REPERCUSION ESTÉTICA
Se pueden considerar así aquellas imperfecciones de la piel desencadenadas durante el embarazo, pero que no desaparecen después de su resolución. La causa fundamental de todos ellos se encuentra en los cambios hormonales, aunque pueden aparecer en otras situaciones similares. Su curso es benigno y su repercusión es fundamentalmente de tipo estético.
Melasma
Es una hiperpigmentación melánica que se manifiesta en forma de máculas irregulares, simétricas, bien delimitadas, distribuidas en frente, mejillas, labio superior y mentón, con una distribución que recuerda la silueta de una cruz de Malta. Su intensidad no es necesariamente proporcional a la intensidad de la pigmentación general de su piel.
Su frecuencia varía entre el 13% y el 75% de las mujeres embarazadas22, en especial las de tez oscura, y entre el 10% y el 20% de las que toman anticonceptivos orales de forma regular. Sólo uno de cada diez pacientes con melasma es varón.
El mecanismo íntimo es un exceso de melanina en la epidermis (70% de los casos), en la dermis (10% de los casos) o en ambas (20% de los casos), determinado por una serie de factores hormonales, genéticos y ambientales.
El predominio del melasma en mujeres y su alta incidencia en las embarazadas, en las que toman anticonceptivos orales o reciben terapia hormonal sustitutiva de la menopausia y en la evolución del cáncer de ovario, confirman la existencia de un estímulo hormonal básico. Esta relación ha llevado a pensar que existen receptores hormonales inductores de la melanogénesis en algunas células de determinadas zonas. Esto explicaría la reiterada repigmentación que se produce en la mayoría de los casos cuando se suspenden los tratamientos depigmentantes7.
También las alteraciones de la función de la glándula tiroides pueden influir en la aparición del problema. Lufti et al encontraron que la frecuencia de alteraciones tiroideas es cuatro veces mayor en los pacientes con melasma que en las pacientes controles23.
Además parece existir una predisposición familiar y racial. Así, en una investigación realizada en torno al Amazonas se encontró una mayor incidencia de melasma en las mujeres de la etnia Arawak que en las de la etnia Yanomami. En cualquier caso, la acción de los rayos ultravioleta es indispensable para que el melasma se manifieste24.
Una vez instaurado el cuadro clínico su eliminación es difícil. El pronóstico depende en gran parte del nivel de la piel en el que se encuentra el pigmento. Si es superficial, esto es, epidérmico, el resultado es mejor que si está situado más profundamente, esto es, en la dermis24.
Este dato puede ser valorado mediante la luz de Wood. Bajo su acción el melasma epidérmico se oscurece aún más, mientras que el profundo o dérmico se aclara. No obstante, en las pieles muy oscuras o negras esta variación de color puede ser inaparente.
En el tratamiento se consideran, en primer lugar, los medicamentos blanqueantes, como la hidroquinona al 2%-4%, el más usado, y el ácido azelaico al 20%, que actúan directamente sobre el melanocito, y los ácidos kójico y ascórbico que intervienen en la formación de melanina. Estos productos se asocian a menudo para potenciar su acción; también se asocian a la tretinoína, el ácido glicólico o la hidrocortisona, que favorecen su penetración y por tanto su eficacia.
En segundo lugar se encuentran los peelings o exfoliaciones químicas, como los de ácido glicólico, ácido tricloroacético o fenol, y el láser, sobre todo el de rubí Q-switched. Entre sus efectos secundarios se encuentra la hiperpigmentación, pudiendo agravarse el problema en lugar de mejorar.
Lo más importante para el éxito del tratamiento es la fotoprotección, evitando el sol directo y usando protectores para los rayos ultravioleta A y B, tanto durante el tratamiento como después de éste24. También los maquillajes cubrientes logran una doble función de camuflaje y de protección solar de tipo físico. Estas medidas de fotoprotección constituyen la única terapéutica recomendada durante el embarazo.
Estrías
Entre el 77% y el 90% de las mujeres embarazadas5, sobre todo a partir del sexto mes, desarrollan estrías, esto es, líneas de piel atrófica, resultado de una ruptura de la dermis bajo una epidermis intacta. También aparecen estrías durante la pubertad en el 70% de las chicas y en el 40% de los chicos adolescentes, en los individuos que ganan peso rápidamente, en los enfermos con determinadas alteraciones hormonales o en los que siguen tratamiento con corticoides. Inicialmente se presentan como trayectos lineales y zigzagueantes de 1 a 10 mm de ancho y varios centímetros de largo, formados por piel eritematosa y ligeramente sobreelevada. Estas estrías pronto se deprimen y adquieren un color rojo-violáceo. Con los años se vuelven de color blanco nacarado. En la palpación se evidencia una sensación de vacío. Las estrías del embarazo aparecen de forma simétrica, en primer lugar alrededor del ombligo, la pared abdominal, las caderas y los muslos, y posteriormente en las mamas y axilas. Las estrías de la adolescente suelen localizarse en los muslos, nalgas y mamas.
Aunque se invoca como principal causa la distensión cutánea, los intentos de reproducir experimentalmente las estrías no han conseguido éxito. Una muestra sencilla y no intencionada es la que ofrece la técnica de los expansores. Con ella se pretende conseguir un aumento de la cantidad de piel de una zona para después llevar a cabo una intervención quirúrgica reconstructiva en la que es necesaria. Esta piel distendida mediante los expansores no desarrolla estrías.
Es preciso que además exista una influencia hormonal, evidente en las situaciones de pubertad y embarazo. En los obesos existe igualmente un aumento de las hormonas esteroideas, que vuelven a sus valores normales cuando se reduce de peso. La actividad excesiva de la corteza suprarrenal, productora de los esteroides, lleva a una disminución de la formación de fibras de colágeno, sobre todo en determinadas zonas, las más afectadas. Pero tampoco esto es suficiente por sí solo, ya que existen mujeres con embarazos múltiples que no han llegado nunca a tener estrías abdominales, sino que es precisa también una predisposición genética.
No existe un tratamiento eficaz. Basándose en la acción estimuladora de la formación de colágeno que tienen algunos retinoides, se supuso que podrían mejorar el aspecto y la intensidad de las estrías. Sin embargo, los ensayos clínicos frente a placebo no han demostrado la utilidad de estos preparados25. La investigación se realizó sobre mujeres con estrías aparecidas durante el embarazo, a las que se trató con crema de tretinoína al 0,25% una vez al día durante 7 meses frente a otro grupo de las mismas características que fue tratada con placebo. El resultado en ambos grupos fue similar, no consiguiendo más mejoría que la producida por el paso del tiempo.
Otros preparados tópicos se han invocado como tratamiento de las estrías. Young et al26 llevaron a cabo un estudio clínico en el que compararon los resultados de varias cremas conteniendo extracto de centella asiática, alfa tocoferol e hidrolizados de colágeno y elastina que se aplicaron a 100 mujeres con estrías del embarazo comparando los resultados frente a cremas con placebo. No hubo cambios significativos en ninguno de los casos.
Sin embargo, los nuevos sistemas de láseres ablativos, como el de CO2, esto es, aquellos cuya luz es absorbida por todas las células que contienen agua, pueden mejorar el proceso en opinión de algunos autores27.
Varices
Los factores hormonales por una parte y el aumento mecánico de la presión venosa favorecen la aparición de varices en las piernas. Pueden dar lugar a una sensación de pesadez y dolores punzantes en las pantorrillas. En gran parte desaparecen después del parto, aunque existe el riesgo de que se instaure una insuficiencia venosa crónica. Las medidas terapéuticas más eficaces son las posturales y las medias de compresión28.
También, por el aumento de la presión en la región anal, pueden aparecer hemorroides, esto es, agrandamientos patológicos de los vasos del cuerpo cavernoso del recto. Este cuerpo eréctil se encuentra situado por debajo de la mucosa en el tercio craneal anal y pertenece funcionalmente al órgano de la continencia angiomuscular anorrectal. Una dieta que favorezca la defecación y el ejercicio moderado son las mejores medidas preventivas.
Acrocordones
Fibromas blandos del color de la piel normal, a menudo pedunculados y con pliegues en su superficie, pueden aparecer en gran número en la segunda mitad del embarazo (molluscum fibrosum gravidarum). Las localizaciones de elección son el cuello, las axilas y los pliegues submamarios. Generalmente son pequeños, pero pueden alcanzar hasta 5 mm de tamaño. Algunos regresan después del puerperio. Se ha sugerido que sean debidos a factores hormonales29.
Respuestas correctas a las preguntas correspondientes a la Revisión de Formación Médica Continuada del número 1, enero 2002.
Ricardo Ruiz Villaverde, José Blasco Melguizo, M. Cruz Martín Sánchez y Ramón Naranjo Sintes. Esclerosis tuberosa. Enfermedad de Pringle Bourneville. Actas Dermosifiliogr 2002;93:XXX-XXX