INTRODUCCION
El melanoma es una lesión maligna, generalmente muy agresiva, que ha adquirido gran protagonismo en la práctica clínica diaria. Su incidencia es cada vez mayor no sólo en España sino también en el resto de Europa y en Estados Unidos1-3. A pesar de que en los últimos años se ha ensayado una serie de tratamientos complementarios unos con efectos terapéuticos contrastados y otros con resultados prometedores4,5, el arma terapéutica más eficaz es el diagnóstico precoz y el tratamiento quirúrgico correcto6.
En la consulta de atención primaria tanto como en la de atención especializada, se presentan a diario gran número de lesiones pigmentadas. Seleccionar cuál de ellas es una lesión maligna y sobre todo cuál puede ser un melanoma es el principal reto con el que se enfrenta el médico especialista. Para muchos autores el índice de falsos negativos en el diagnóstico clínico de melanoma cutáneo está entre el 20 y el 50 %7-9, aunque para algunos dermatólogos desciende hasta el 12 %10. El objetivo de este artículo es valorar y comparar la precisión del diagnóstico clínico entre el servicio de dermatología y los restantes servicios no dermatológicos que han intervenido en el diagnóstico y tratamiento del melanoma, compararla con la experiencia de otros autores en este tema y evaluar y comparar el tiempo de demora entre el diagnóstico clínico y la extirpación quirúrgica del melanoma entre estos dos grupos.
MATERIAL Y MÉTODOS
El Hospital Santa María del Rosell de Cartagena es el único hospital público del Área de Salud II de la Comunidad Autónoma de la Región de Murcia. Su servicio de anatomía patológica es el servicio de referencia para el estudio de la patología quirúrgica de dicha área de salud. Para hacer este trabajo, se han estudiado retrospectivamente las hojas de petición de estudio anatomopatológico y los informes anatomopatológicos del trienio 2000-2002, en los que constaba el diagnóstico anatomopatológico de melanoma cutáneo primario. En estos informes se han valorado los siguientes datos: sexo y edad del paciente, servicio que efectuó la extirpación de la lesión, localización, tamaño, tipo de lesión y coloración de ésta y diagnóstico clínico que consta en la hoja de petición de estudio histopatológico. A propósito del diagnóstico anatomopatológico se valoraron el tipo de melanoma y el índice de Breslow. Se realizó la prueba t de Student para comparar las medias de los valores del índice de Breslow entre el Servicio de Dermatología y los servicios no dermatológicos.
Se han obtenido de la base de datos del Centro de Citaciones del Hospital y de los distintos Centros de Salud, la fecha en que se realizó el diagnóstico clínico de las lesiones, se ha contado el número de días hasta la intervención quirúrgica de éstas, y se obtuvo así el tiempo de demora del Servicio de Dermatología y de los restantes servicios. Se ha realizado un análisis estadístico de los tiempos de demora de estos dos grupos (contraste de medias por medio de la t de Student).
No se han incluido en el estudio los melanomas cutáneos recidivados ni las metástasis en tránsito ni a distancia, ni los melanomas de mucosas.
Los servicios médicos que intervinieron en el diagnóstico y tratamiento del melanoma fueron cinco: servicio de dermatología, servicio de cirugía general, centros de salud de atención primaria, servicio de urología y cirugía plástica. En el Área de Salud II, las lesiones cutáneas son extirpadas por tres servicios: dermatología, cirugía general y atención primaria. Los servicios que realizan los diagnósticos clínicos son generalmente atención primaria y dermatología. El servicio de dermatología diagnostica y trata a todos sus pacientes. En atención primaria se extirpan, en la cirugía menor ambulatoria, las lesiones que se consideran anodinas (papilomas queratósicos, quistes pequeños, nevos, etc.) y se remiten otras, de mayor complicación técnica, al servicio de cirugía general para tratamiento quirúrgico. Los cirujanos que reciben en su consulta estos pacientes, remitidos de atención primaria, los incorporan a su lista de espera quirúrgica de lesiones ambulatorias o, si consideran que la lesión, por su tamaño o localización (generalmente en la cara) sobrepasa sus habilidades técnicas en este campo, los remiten al servicio de dermatología. El servicio de cirugía general, por lo tanto, extirpa lesiones cutáneas ya diagnosticadas clínicamente. Los diagnósticos clínicos que los cirujanos hicieron constar en sus hojas de petición de estudio anatomopatológico, parecen ser los realizados por los médicos de atención primaria que les remitieron esos pacientes. Como consecuencia de esto, se han agrupado y comparado los datos clínicos e histopatológicos en dos grandes grupos: servicio de dermatología y servicios no dermatológicos, entendiendo que éstos corresponden en casi su totalidad a servicio de cirugía general y atención primaria. Aunque nuestro hospital no cuenta con servicio de cirugía plástica, la gerencia contrató un cirujano plástico durante unos meses, para disminuir lista de espera quirúrgica del servicio de dermatología. Esta actuación ya no existe en la actualidad. La actuación del Servicio de Urología ha sido casual.
RESULTADOS
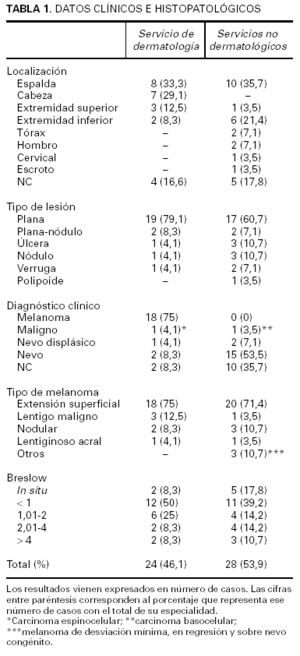
Los datos más relevantes se recogen en la tabla 1. El número total de casos con diagnóstico anatomopatológico de melanoma fue de 52, 18 diagnosticados en el año 2000, 22 casos en el año 2001 y 12 casos en el año 2002. Estos 52 casos representan el 1,2 % del total de pacientes (4.191) con lesiones cutáneas extirpadas en esos 3 años. Treinta pacientes eran mujeres (57,6 %) y el resto varones (42,4 %). Las edades de los pacientes oscilaron entre 41 y 80 años; en 39 casos (75 %) no constaba la edad del paciente en la hoja de petición de estudio anatomopatológico.
Los dermatólogos extirparon 24 lesiones y los servicios no dermatológicos 28 lesiones (los cirujanos generales extirparon 22; los médicos de familia de atención primaria, tres; el cirujano plástico, dos y extirpó una lesión localizada en el escroto un urólogo).
La localización más frecuente fue la espalda con 18 casos (34,6 %); las lesiones que se extirparon en el servicio de dermatología se localizaban con más frecuencia en la espalda y en la cara con 15 casos (62,5 %) y en los servicios no dermatológicos predominaban las lesiones en espalda y en extremidades inferiores con 16 casos (57,1 %). En 9 casos no se especificó en la hoja de petición la localización de la lesión.
El tamaño de las lesiones osciló entre 4 y 60 mm, con una media de 13,44 mm; siete lesiones (13,4 %) fueron menores de 7 mm. En este grupo de lesiones con diámetro inferior a 7 mm, cuatro fueron diagnosticadas por los servicios no dermatológicos como nevos y en un caso no se especificó el diagnóstico; las dos restantes fueron diagnosticadas clínicamente por los dermatólogos como melanoma y nevo displásico, respectivamente.
El aspecto macroscópico más comúnmente observado fue el de una lesión plana o ligeramente sobreelevada con bordes irregulares (n = 36, 69 %), 19 casos en dermatología y 17 casos en los servicios no dermatológicos. El color predominante de las lesiones era negro con zonas de menor coloración (heterocrómicas) (n = 44, 84,6 %); en 7 casos las lesiones fueron pardogrisáceas y en un caso era de color rosáceo (amelanótica); el diagnóstico clínico del cirujano en este último caso fue de granuloma piogénico. En 4 casos (7,6 %) las lesiones mostraban ulceración macroscópica evidente comprobadas histológicamente, una diagnosticada en dermatología como carcinoma espinocelular y las tres restantes extirpadas por los servicios no dermatológicos, una con el diagnóstico de nevo y las restantes sin diagnóstico clínico expreso.
El servicio de dermatología realizó un diagnóstico clínico de melanoma en 18 de sus 24 casos (sensibilidad del 75 % y una tasa de falsos negativos del 25 %). Los servicios no dermatológicos no realizaron diagnóstico clínico de melanoma en ningún caso (sensibilidad de 0 % y una tasa de falsos negativos del 100 %). En 12 casos (23 %) no se especificó ningún diagnóstico clínico.
El tipo de melanoma más frecuente fue el de extensión superficial (n = 38, 73 %) con un reparto parecido entre los dos grupos: dermatología, 18 y servicios no dermatológicos, 20. Los restantes casos fueron 5 melanomas nodulares, 4 lentigos malignos, 2 melanomas lentiginosos acrales, 1 melanoma en regresión, 1 melanoma de desviación mínima y 1 melanoma sobre nevo congénito. Este último caso correspondió a un nódulo de proliferación dérmica, con características de malignidad (atipia citológica, mitosis frecuentes y necrosis) en el componente dérmico de un nevo congénito de tamaño pequeño, sin conexión alguna con la epidermis.
Más de la mitad de los melanomas (57,6 %) tenían un índice de Breslow bajo (in situ o < 1 mm) y su distribución en los dos grupos era semejante: 14 casos en dermatología (58,3 %) y 16 casos en los servicios no dermatológicos (57 %). En índices superiores a 2 mm hay un ligero aumento en los casos operados por los servicios no dermatológicos con 7 casos (24,9 %) frente a 4 casos (16,6 %) de dermatología. La media del índice de Breslow en el Servicio de Dermatología es de 3,23 mm ± 10,08 y en los servicios no dermatológicos de 2,78 mm ± 6,02. Se realizó un test de la t de Student para comparar las medias y no existió evidencia estadística para rechazar la igualdad de medias. De los 24 casos de dermatología, en 18 pacientes se ha podido valorar el tiempo de demora desde que se realizó el diagnóstico clínico y su tratamiento quirúrgico; los valores oscilaron entre 7 y 82 días de demora, con una media de 36,3 días ± 19,47. En el caso de los servicios no dermatológicos se han podido valorar 17 de los 28 pacientes con valores que oscilan entre 20 y 270 días de demora, con una media de 100 días ± 61,51; se ha realizado un contraste de medias por medio de la t de Student para comparar estos datos, y se ha observado que las diferencias son estadísticamente significativas (p < 0,003).
DISCUSION
La incidencia del melanoma maligno cutáneo ha aumentado mucho en las últimas décadas y aunque la mortalidad también ha aumentado, ésta no ha crecido de forma paralela al incremento de la incidencia1. Se estima que la diferencia entre las curvas de incidencia y mortalidad se debe al diagnóstico más precoz del melanoma, ya que permite realizar el tratamiento en los estadios iniciales aumentando por lo tanto su eficacia. De ahí la importancia del diagnóstico precoz de esta neoplasia11.
Para algunos autores la sensibilidad en el diagnóstico clínico del melanoma cutáneo es muy variable, y puede oscilar entre 50 y el 80 %7-9; en algunas series llega hasta el 88 %10. Esta variación se debe no sólo al grupo de especialistas que realiza el diagnóstico (médicos generalistas o dermatólogos10), sino también a los años de experiencia diagnóstica dentro de un mismo grupo9. Las características clínicas de lesiones melánicas asociadas con alto índice de falsos negativos en el diagnóstico clínico de melanoma fueron la falta de forma y pigmentación irregular y un tamaño menor de 7 mm7. La gran mayoría de los casos estudiados podrían haber sido diagnosticados clínicamente puesto que sólo en 7 casos (13,4 %) las lesiones fueron inferiores a 7 mm y sólo en un caso la lesión era amelanótica. En nuestra serie, ninguno de los servicios no dermatológicos realizaron un diagnóstico clínico de melanoma, lo que arroja un índice de falsos negativos del 100 %. Incluso en los casos con ulceración macroscópica evidente, no se realizó un diagnóstico de malignidad. En el servicio de dermatología se realizó el diagnóstico clínico de melanoma en 18 de los 24 casos operados, lo que indica un índice de falsos negativos del 25 %. Estos índices están próximos a los de otras series, mientras que los de los servicios no dermatológicos son muy pobres en comparación con la experiencia de otros autores7-10. Basándonos en estas observaciones, podemos concluir que el diagnóstico clínico del melanoma sólo se realizó correctamente cuando los pacientes fueron estudiados por los dermatólogos.
Si el diagnóstico y el tratamiento precoces del melanoma cutáneo son claves para que la mortalidad por esta neoplasia no aumente de forma paralela al aumento de su incidencia1, un diagnóstico clínico erróneo puede ser responsable del incremento de la mortalidad. Cuando en el servicio de dermatología se efectúa un diagnóstico clínico de melanoma se da prioridad a la intervención quirúrgica del paciente y se realiza en pocas semanas; en nuestros pacientes la media de espera fue de 36 días. Por el contrario, los pacientes atendidos en el servicio de cirugía general son incluidos en la lista de espera quirúrgica con un diagnóstico clínico erróneo de benignidad y el tratamiento quirúrgico se retrasa varios meses, alcanzando en nuestra serie una media de espera de 100 días. Por lo tanto, un diagnóstico clínico correcto es esencial para poder seleccionar qué pacientes deben ser intervenidos con mayor celeridad y cuáles pueden esperar más tiempo sin ningún riesgo para su salud.
En resumen, opinamos que el dermatólogo debe ser el receptor de todas las lesiones cutáneas, tanto sospechosas como no sospechosas de malignidad y, por consiguiente, corresponde a él el diagnóstico y tratamiento de éstas. La sistemática actual en esta área de salud consistente en que gran parte de las lesiones cutáneas sean diagnosticadas y extirpadas por facultativos no especialistas en dermatología debe ser abandonada. No obstante, si los gestores sanitarios de atención especializada y atención primaria quieren dedicar a los cirujanos y a los médicos de familia a disminuir la lista de espera quirúrgica del servicio de dermatología, lo que a nuestro juicio es un grave error, deben responsabilizarse de que al menos sea un dermatólogo quien determine qué lesiones pueden ser extirpadas en aquellos servicios y cuáles no. Este cambio radical en el abordaje diagnóstico y terapéutico de las lesiones cutáneas debe ser prioritario para la Administración Sanitaria de la Comunidad Autónoma de la Región de Murcia para impedir el aumento de la mortalidad por melanoma cutáneo en nuestra área de salud.
AGRADECIMIENTO
Al Dr. Luis García Marcos y Dra. Virginia Pérez Fernández de la Unidad de Investigación Clínico Epidemiológica del Área de Salud II de la Comunidad Autónoma de la Región de Murcia por su ayuda en el estudio estadístico de los datos.