Las setas del género Shiitake (Lentinus Edodes) se consumen en China y Japón, siendo en total la segunda especie de setas más consumida en el mundo, aunque cada vez es más frecuente encontrarlas en los mercados occidentales1,2. Gracias a las beneficiosas propiedades de su polisacárido, denominado lentinan, se usa en Japón por sus funciones antihipertensivas e hipolipemiantes y como tratamiento adyuvante contra el cáncer colorrectal y gástrico1–4.
La dermatitis flagelada causada por el consumo de estas setas poco cocinadas o crudas suele aparecer 48-72 horas tras su ingesta, en forma de lesiones lineales papulosas, petequiales o vesiculosas que se entrecruzan entre sí y que predominan en tronco, miembros superiores, cuello e incluso cara, acompañándose de importante prurito1–4.
Se han recogido en la literatura otras reacciones adversas causadas por setas del género Shiitake como dermatitis de contacto alérgica, fototoxicidad, urticaria de contacto, asma alérgica y casos aislados de neumonitis crónica de hipersensibilidad inducida por las esporas de esta seta5–7.
Presentamos el caso de una mujer de 79 años que acudió de urgencias a nuestra consulta para valoración de una erupción muy pruriginosa de 72 horas de evolución. Como único antecedente personal de interés, la paciente era controlada por un lupus cutáneo crónico. Las lesiones no habían respondido al tratamiento con corticoides vía muscular administrados 24 horas antes.
En la anamnesis refería haber ingerido 72 horas antes de la aparición de las lesiones unas «setas» a la plancha. Negaba la introducción de cualquier fármaco previamente a la aparición del cuadro cutáneo y no presentaba fiebre, artralgias ni otra sintomatología sistémica.
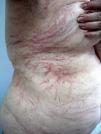
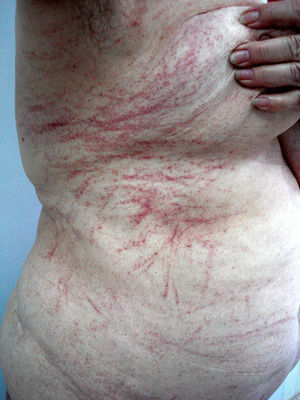
A la exploración física destacaba la presencia de múltiples lesiones eritematosas lineales, entrecruzadas entre sí, compuestas por múltiples petequias que no desaparecían a la digitopresión, de predominio en tronco, escote, raíces de miembros inferiores y miembros superiores (fig. 1). No había afectación de mucosas.
Se le realizó una analítica que resultó normal y la biopsia de una de las lesiones que reveló una dermatitis espongiótica y discreta extravasación hemática en dermis superficial.
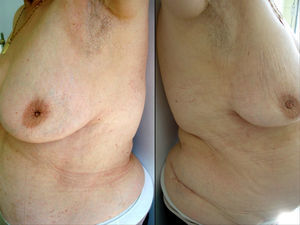
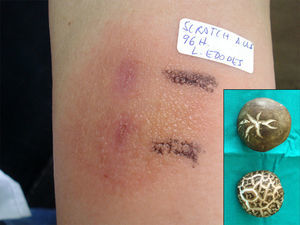
La paciente regresó para control a las dos semanas y las lesiones habían desaparecido por completo (fig. 2). Aportó muestra de las setas que había ingerido previamente a la aparición de las lesiones, correspondiendo a hongos del género Shiitake (lentinus edodes) aunque desconocemos si son importadas (fig. 3); se refrigeraron y posteriormente se emplearon para realizar las pruebas epicutáneas con parches fin Chamber® así como scratch-test en la paciente y en diez controles sanos mediante escarificación superficial sin llegar a producir sangrado con aguja microlane 3 de 0,5 x 16mm. Se procedió a su lectura posterior a las 2, 48 y 72 horas. La paciente mostró una reacción positiva en scratch-test a las 48 y 96 horas, con eritema importante e incluso vesiculación (fig. 3). Sin embargo, las pruebas epicutáneas fueron negativas. Los controles no mostraron positividad en ninguna de las pruebas de hipersensibilidad.
La primera serie de 23 casos publicada sobre la dermatitis Shiitake fue descrita por Nakamura en 19771, quien posteriormente comunicó otra serie más larga en 19922. Actualmente existen alrededor de un centenar de casos reportados, la mayoría en China y Japón, pocos casos en Europa8 y ninguno en España.
La dermatitis shiitake se desarrolla tras la ingesta de setas poco cocinadas o crudas en determinadas personas, lo que indica que es necesario una susceptibilidad o hipersensibilidad de base a alguna sustancia termolábil del hongo.
El diagnóstico de esta entidad se hace a partir del cuadro clínico compatible y el antecedente epidemiológico de ingesta de setas del género Shiitake lentinus edodes, poco cocinadas o crudas2–4,8, ya que la biopsia suele ser de dermatitis espongiótica inespecífica2.
Se considera una toxicodermia con un cuadro clínico similar al de la dermatitis flagelada que aparece tras la administración de ciertos fármacos como la bleomicina4; sin embargo, no parece ser el mismo mecanismo de acción9. Aunque el polisacárido «lentinan» de las setas shiitake se ha considerado el causante de las manifestaciones cutáneas en forma de dermatitis flagelada2–4,8 debido a la producción de IL-1, la patogenia no se conoce con exactitud.
La negatividad de las pruebas epicutáneas plantea dudas sobre la vía de hipersensibilidad como posible hipótesis. Sin embargo, respecto a la pruebas de scratch-test y prick-to-prick los resultados son variables, pues hay casos descritos donde estas pruebas son positivas10, como es el de nuestra paciente. En estas circunstancias los autores proponen que sea una reacción alérgica sistémica a este hongo.
Aportamos el primer caso de dermatitis flagelada por setas shiitake reportada en España, donde hemos obtenido positividad en el «scratch-test». Creemos que nuestro caso apoya la hipótesis de que se trate de una reacción de hipersensibilidad retardada, por lo que pensamos que las pruebas de hipersensibilidad cutánea pueden ser una herramienta útil tanto para el diagnóstico como para el establecimiento exacto de su patogenia, que aún se considera un misterio.