La dermatoscopia ha aumentado la precisión en el diagnóstico clínico de lesiones cutáneas complejas. Es una herramienta que permite identificar pequeñas áreas de sospecha, no apreciables a simple vista y que requieren examen histopatológico específico. El derm dotting es un método de marcaje selectivo de zonas de interés para asegurar que estos focos son estudiados microscópicamente, puesto que por su pequeño tamaño podrían no aparecer en las secciones de rutina o ser difíciles de correlacionar con la imagen dermatoscópica. Combina la dermatoscopia in vivo o ex vivo con la aplicación de esmalte ungueal. A diferencia de los colorantes usuales, el uso de esmalte ungueal no altera la histología. Puede ser aplicado por parte del dermatólogo o durante el procesamiento macroscópico en el laboratorio. El derm dotting es una técnica novedosa, sencilla y económica, que puede implementarse rápidamente en cualquier Laboratorio de Dermatopatología. Mejora la precisión diagnóstica ya que traslada los hallazgos dermatoscópicos al estudio histológico.
Dermoscopy has improved diagnostic precision in the clinical evaluation of complex skin lesions by helping to pinpoint small clinically suspicious areas that are not visible to the naked eye but require histopathologic examination. Derm dotting is a new technique for selectively marking areas of interest to ensure they are examined under a microscope. Left unmarked, suspicious areas might not appear in routinely prepared cross sections or might be difficult to correlate with dermoscopic images. In vivo or ex vivo derm dotting involves the application of nail polish, which, unlike stains, leaves tissues unaltered. Dots can be placed by the dermatologist or laboratory staff during macroscopic preparation of the sample. Derm dotting is a simple, inexpensive technique that any dermatopathology laboratory can quickly adopt to improve diagnostic precision through better dermoscopic–histologic correlation.
El uso de la dermatoscopia de manera rutinaria en la consulta del dermatólogo ha aumentado la precisión en la evaluación de lesiones cutáneas, permitiendo la identificación de áreas sospechosas de muy pequeño tamaño. El motivo de exéresis de estas lesiones es, por tanto, un cambio focal, muchas veces no apreciable a simple vista, que debe estudiarse microscópicamente.
El procesado macroscópico rutinario de una biopsia cutánea en el Laboratorio de Dermatopatología (LDP) consiste en la realización de secciones representativas tras una inspección visual de la pieza. Usualmente, se realizan secciones transversales consecutivas. Una zona sospechosa de pequeño tamaño podría quedar entre 2cortes de tejido, no apareciendo en las secciones histológicas. A fin de mejorar la precisión del diagnóstico dermatopatológico, se han de tener en cuenta los hallazgos dermatoscópicos y reflejarlos en un estudio macroscópico e histológico dirigido. Por ello resulta muy valioso el desarrollo de técnicas de marcaje selectivo.
La primera técnica de marcaje selectivo descrita fue el micropunch por Braun et al.1. Consiste en marcar la zona de interés con un punch de 1mm, sin llegar a retirar el tejido de la lesión. Pero es una técnica relativamente compleja y que tiene la gran desventaja de alterar el tejido subyacente.
La técnica de derm dotting, descrita por Scope et al.2 ha sido ampliamente validada por Haspeslagh et al.3. Se fundamenta en asociar el uso de dermatoscopia ex vivo para localizar las áreas problema y en marcarlas con un punto de esmalte ungueal. El esmalte ungueal logra un marcaje que resiste el procesamiento de los tejidos y no altera la morfología, permitiendo localizar el área problema en las secciones histológicas. En un artículo posterior del mismo autor4 se comunican los resultados comparativos después de implementar esta técnica, evaluando un total de 15.110 biopsias. En este estudio retrospectivo se observó un aumento del diagnóstico de melanoma sobre nevus (del 15,5 al 33,3%) antes y después de utilizar la dermatoscopia ex vivo con derm dotting. También mejoró la detección de ulceración en melanomas de menos de 1mm de Breslow (del 24 al 31,3%) y aumentó la incidencia del diagnóstico de nevus con atipia moderada (del 1 al 7,2%) y severa (del 0,6 al 1,4%). En cuanto al cáncer cutáneo no melanoma, aumentó la detección de márgenes de exéresis afectados (de 8,4 al 12,8%). También se observó un incremento en el diagnóstico de lesión de colisión (del 0,07 al 1,07%). Finalmente, se observó una disminución en el tiempo necesario para realizar el diagnóstico histológico.
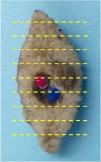
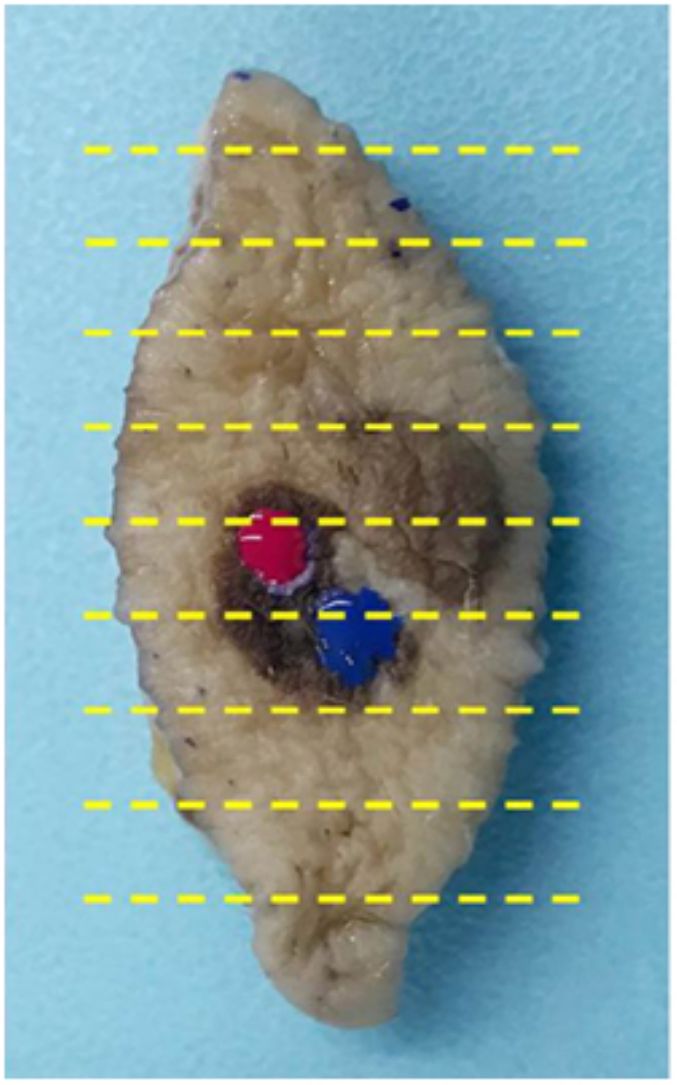
Material y métodosLa técnica de derm dotting consiste en marcar con esmalte ungueal la superficie cutánea selectivamente en la o las zonas de interés detectadas mediante dermatoscopia in vivo o ex vivo (fig. 1) o en el LDP tras estudio mediante dermatoscopia ex vivo del tejido fijado en formol. Tras la fijación se pierde el patrón vascular, pero se realza el patrón de pigmentación4. En las lesiones pigmentadas, el técnico del LDP marca las zonas que presentan un aumento, disminución o irregularidad focal de pigmentación, así como zonas de ulceración.
Antes de iniciar la técnica es conveniente preparar la zona a marcar. Para ello se rasuran aquellas áreas con pelo largo o abundante, que dificultaría el contacto del esmalte con la piel, y se limpia el campo con alcohol a fin de eliminar elementos o sustancias que pudieran reducir la adherencia del esmalte ungueal.
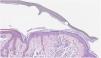
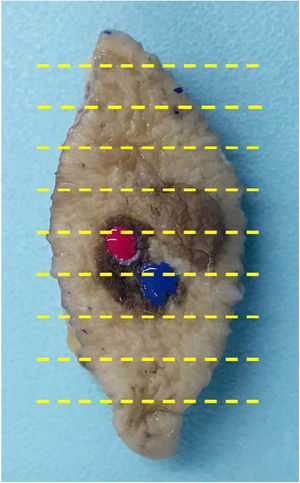
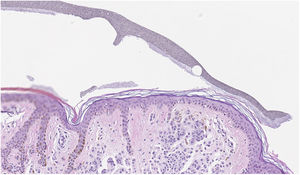
El esmalte ungueal seca rápidamente y permite marcar puntos de entre 1 y 3mm de diámetro. El producto se aplica con un palillo de dientes o similar. El punto de color es resistente a todas las fases del procesado de la pieza y permite al técnico del LDP realizar el corte exactamente por la zona de interés diagnóstico (fig. 2). El color original, en caso de duda, permanece inalterado en el bloque de parafina. Es importante ensayar con diferentes esmaltes ungueales comerciales, a fin de encontrar el producto más idóneo, la mejor forma de aplicarlo y el tiempo necesario de secado.
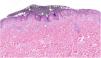
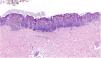
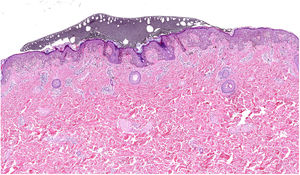
Al microscopio se visualiza como un área granular de color grisáceo cuya tonalidad y textura varían en función del color del esmalte (fig. 3). Además es posible visualizar pequeñas partículas de color. Por ejemplo, en un esmalte verde se puede identificar punteado amarillo y azul. De esta manera, resulta posible marcar varias zonas en una misma lesión con diferentes colores y reconocerlos en las secciones como diferentes tonos de gris. Los mejores resultados son los obtenidos marcando con una mínima cantidad de esmalte antes de extirpar la lesión y posteriormente repasando con una segunda aplicación de esmalte en el LDP (fig. 4).
En nuestro centro hemos implementado la técnica de derm dotting con muy buenos resultados. Fue necesaria una curva de aprendizaje en la que los técnicos del LDP se familiarizaron con el uso del dermatoscopio ex vivo. Se probaron diferentes tipos de esmalte ungueal con textura y color variables hasta encontrar el más adecuado para este tipo de técnica. Se trata de un producto asequible y fácil de conseguir. El esmalte ungueal no modifica en absoluto la valoración histológica del tejido subyacente. Ensayos paralelos con tintas de marcaje histológico en la superficie cutánea tenían la desventaja de difundir el color a la capa córnea, la epidermis y cualquier otra hendidura del tejido, dificultado la evaluación histológica, por lo que fueron descartadas. Esta técnica nos ha permitido realizar una correlación clinicopatológica mucho más precisa, con lo que se ha producido una mejora en el estudio de lesiones histológicas complejas mediante el estudio selectivo de áreas problema en las mismas. Se ha utilizado tanto en lesiones melanocíticas como en otras lesiones tumorales.
DiscusiónEl marcaje selectivo mediante la técnica de derm dotting es una herramienta de gran valor para una correcta correlación clinicopatológica de las áreas de sospecha detectadas mediante dermatoscopia in vivo o ex vivo. Se optimiza el análisis dermatopatológico asegurando la identificación de puntos de interés, con lo que se reduce la cantidad de secciones adicionales necesarias para evaluar áreas sospechosas, generándose ahorro económico y reduciendo el tiempo hasta el diagnóstico histológico.
Entre sus múltiples posibles aplicaciones están:
- –
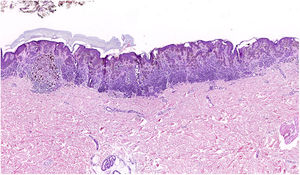
Lesiones melanocíticas: donde el derm dotting tiene su máximo interés (fig. 5). Antes de extirpar la lesión se marcan la o las zonas con un patrón dermatoscópico que presenta mayor atipia, como un área de retículo pigmentado atípico, o bien puntos o glóbulos atípicos, seudópodos, velo azul-blanquecino, zonas sin estructura (structureless areas) o bien manchas de pigmento, etc. La detección de ulceración es de especial importancia para la estadificación del melanoma y es posible que quede inadvertida con los métodos de evaluación tradicionales. Aplicando un punto de esmalte ungueal es fácil cortar la pieza justo por la zona ulcerada y estadificar el melanoma correctamente.
- –
Lesiones no melanocíticas: en el carcinoma basocelular se puede marcar una zona de ulceración, que suele coincidir con la máxima profundidad de invasión. En tumores de colisión, o bien en lesiones asimétricas o con un área diferenciada, puede aportar una información muy valiosa. También puede ser interesante en la poroqueratosis para marcar el borde hiperqueratósico e identificar la lamela cornoide.
- –
Orientación de la muestra: con el uso del derm dotting es posible orientar perfectamente una pieza quirúrgica sin necesidad de utilizar el clásico punto de sutura en el polo craneal que causa artefactos en la pieza y puede dificultar la valoración de la zona.
- –
Márgenes quirúrgicos: es posible marcar fácilmente la epidermis de un margen ajustado que sospechamos que ha podido quedar afectado o bien que nos preocupa especialmente por la zona anatómica.
El derm dotting es una técnica novedosa, sencilla, barata y de gran utilidad. Puede ser incorporada fácilmente a cualquier LDP. Considerar y trasladar los hallazgos de la dermatoscopia al estudio histológico mediante marcaje selectivo produce un claro incremento de la precisión diagnóstica en lesiones cutáneas complejas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.