Entre el 29%-53% de los pacientes que desarrolla un carcinoma basocelular (CBC), desarrolla nuevos CBC.
ObjetivosAnalizar la proporción y características básicas de los pacientes que desarrollan> 1 CBC; perfilar el concepto de CBC múltiple (CBCm); identificar factores asociados a su desarrollo y analizar su patocronia.
Pacientes y métodoSe diseñó un estudio retrospectivo observacional incluyendo a todos los pacientes diagnosticados de CBC esporádico entre el 1 de enero del 2014 y el 31 de diciembre del 2014 en un hospital terciario. Se registraron: fechas de cada CBC, sexo, edad y patrón de riesgo del primer CBC y existencia de> 1 CBC en el primer contacto (clúster+). Se definió como CBCm aquel caso que desarrollara un número de CBC superior al P75 de la serie.
ResultadosSe incluyó a 758 pacientes (51,2% varones). El seguimiento (mediana) fue 100 meses. El 52,8% de los pacientes desarrolló> 1 CBC. El P75 del número de CBC fue 3. Ser clúster+ (OR=5,6; IC del 95%, 3,2-9,7), varón (OR=3,1; IC del 95%, 2,0-4,8) y ser diagnosticado del 1.° CBC entre los 50-80 años (OR=2,1; IC del 95%, 1,3-3,5) son factores independientes para CBCm. A los 5 años de seguimiento, el 54% de los pacientes con estos 3factores desarrolló CBCm. La mediana estimada para ello fue 38,00 meses (IC del 95%, 0-79,71).
ConclusionesEl 25% de los pacientes que presenta un CBC, desarrolla 4 o más de ellos. El análisis de factores disponibles en la práctica clínica diaria permite estimar quiénes tienen mayor riesgo de hacerlo y el tiempo en el que lo desarrollarán.
Between 29% and 53% of the patients who develop basal cell carcinoma (BCC) will develop new BCCs.
ObjectivesCurrent objectives are to analyze the proportion and basic characteristics of patients who develop BCC> 1, to delineate the concept of multiple BCC (mBCC) and be able to identify the factors associated with its development, and analyze its timeframe.
Patients and methodWe conducted a retrospective observational study including all patients diagnosed with sporadic BCC from January 1st, 2014 through December 31st, 2014 at a tertiary referral center. Data included dates of BCCs, gender, age and histology of the first BCC, and the presence of BCC> 1 at the initial appointment (cluster+). mBCC was defined as a patient who developed a series of BCCs> the 75th percentile of the series.
ResultsA total of 758 patients (51.2% men), were included. After a median follow-up of 100 months, 52.8% of the patients developed BCC> 1. The 75th percentile of the number of BCCs was 3. Factors associated to mBCCs included being cluster+ (OR, 5.6; 95%CI, 3.2 – 9.7), being men (OR, 3.1; 95%CI, 2.0 – 4.8) and diagnosed with the first BCC between ages of 50 and 80 years (OR, 2.1; 95%CI, 1.3 – 3.5). After 5 years, 54% of patients exhibiting these 3 factors developed mBCC. The estimated median time to mBCC was 38.00 months (95%CI, 0 – 79.71).
ConclusionsA quarter of patients who Exhibit 1 BCC eventually develop 4 or more BCCs. Analyzing routine parameters may help identify individuals at a higher risk of developing mBCC and predict its timeframe.
El carcinoma basocelular (CBC) constituye el 75% de las neoplasias cutáneas malignas1. Australia, con una incidencia de 1.600/100.000 al año, es la región con mayor incidencia de CBC de todo el mundo. La tendencia actual de diagnóstico del tumor va en aumento en zonas como Europa, Asia y Sudamérica con un incremento anual del 5% en los últimos 10 años. En España se estima una tasa de incidencia del CBC global cruda de 113,05/100.000 personas/año2.
La radiación ultravioleta (UV) desempeña un papel fundamental en el desarrollo del CBC, fundamentalmente la exposición solar intensa e intermitente en los primeros años de la vida3. La exposición a UVB provoca mutaciones en los genes supresores tumorales mientras que la radiación UVA induce mutaciones a través de la generación de especies reactivas de oxígeno. Los medicamentos fotosensibilizantes aumentan la vulnerabilidad de la piel al daño inducido por los rayos UV4. La UV produce mutaciones en el gen PTCH1, lo que activa la vía del erizo. Esta vía celular estimula la proliferación celular y su activación es patogénica en el desarrollo del CBC3. Otros factores exógenos influyentes son la radiación ionizante, el arsénico y la inmunosupresión. La inmunosupresión en receptores de trasplantes de órganos multiplica por 10la probabilidad de desarrollar un CBC. Estos hallazgos también se describen en pacientes con seropositividad al VIH3. Desde el punto de vista fenotípico, el CBC es más común en pacientes con fototipo I-II de Fitzpatrick, color claro de los ojos, pecas y pelo rubio o rojo3. De forma excepcional, el CBC se desarrolla en el contexto de trastornos genéticos que predisponen al desarrollo de CBC. El síndrome de Gorlin es probablemente el mejor conocido1,3. Pero en la mayoría de los casos, los CBC son esporádicos y hasta en el 29-53% de los pacientes desarrollan más de un CBC3,5-8.
El factor de riesgo fundamental para el desarrollo de un CBC es la exposición solar1,3,9. Pero los que participan en el desarrollo de CBC subsiguientes están peor definidos4,10. El haber desarrollado un CBC es un factor de riesgo para desarrollar nuevos CBC11,12. Este riesgo puede llegar a multiplicarse por 17 en comparación con la población que no ha desarrollado CBC4. Se han propuesto la edad temprana13 al diagnóstico del primer CBC, el patrón superficial del mismo10,14, el presentar más de un CBC en el primer contacto con el paciente (cluster+)10,16, el sexo masculino17-19, el lugar de residencia11 y ser pelirrojo13 como factores predisponentes. En cuanto a la localización del primer tumor13-16 se han publicado resultados contradictorios, pero en general no se considera un factor de riesgo independiente para desarrollar tumores sucesivos20. Ciertos polimorfismos en diferentes genes (glutatión S-transferasa, citocromo P450, gen del receptor de la vitamina D, etc.) pueden facilitar el desarrollo de sucesivos CBC1.
El presente estudio pretende: 1) analizar la proporción y las características epidemiológicas y clínicas básicas de los pacientes que desarrollan más de un CBC; 2) perfilar el concepto de CBC múltiple (CBCm); 3) identificar factores básicos asociados al desarrollo del CBCm, y 4) establecer la cronología con la que se desarrolla el CBCm.
Material y métodoSe diseña un estudio observacional retrospectivo en el área sanitaria de un hospital de tercer nivel y se incluye a todos los pacientes diagnosticados de CBC, desde el 1 de enero del 2014 al 31 de diciembre del 2014, excluyéndose aquellos casos con menos de 6 meses de seguimiento y los diagnosticados de genodermatosis con predisposición a desarrollar neoplasias cutáneas. Se define como CBCm aquel paciente con un número de CBC superior al percentil 75 de la serie. Se recogen las siguientes variables: sexo al nacimiento, fecha de nacimiento, fecha de cada CBC desarrollado, diagnóstico inicial y simultáneo de varios CBC, fecha de último contacto y patrón de riesgo OMS del primer CBC diagnosticado21.
Las variables continuas se comparan mediante el estadístico U de Mann-Whitney. Las variables nominales se comparan mediante los estadísticos de la chi al cuadrado. Para las correlaciones se aplican el test de Pearson. Las variables con p <,01 en el análisis univariante se introducen como potenciales factores explicativos del desarrollo de CBCm en un modelo de regresión logística binaria. Las supervivencias se estiman mediante curvas de Kaplan-Mayer y tablas de mortalidad. Las curvas se comparan mediante el test log-rank y para su análisis multivariante se aplica el modelo de Cox para riesgos proporcionales. Para todas las pruebas se establece a un nivel de significación p ≤ 0,05. Los cálculos correspondientes se realizan con el paquete de procesamiento estadístico SPSS 19.0 0 (IBM Corp., Armonk, EE. UU.). El proyecto fue aprobado por el CEIm local (CHUNSC_2023_29). Al tratarse de un estudio retrospectivo, no contamos con datos que con seguridad influyen en el desarrollo de los CBC (localización, fenotipo pigmentario, antecedentes de quemaduras actínicas graves, exposición solar, etc.).
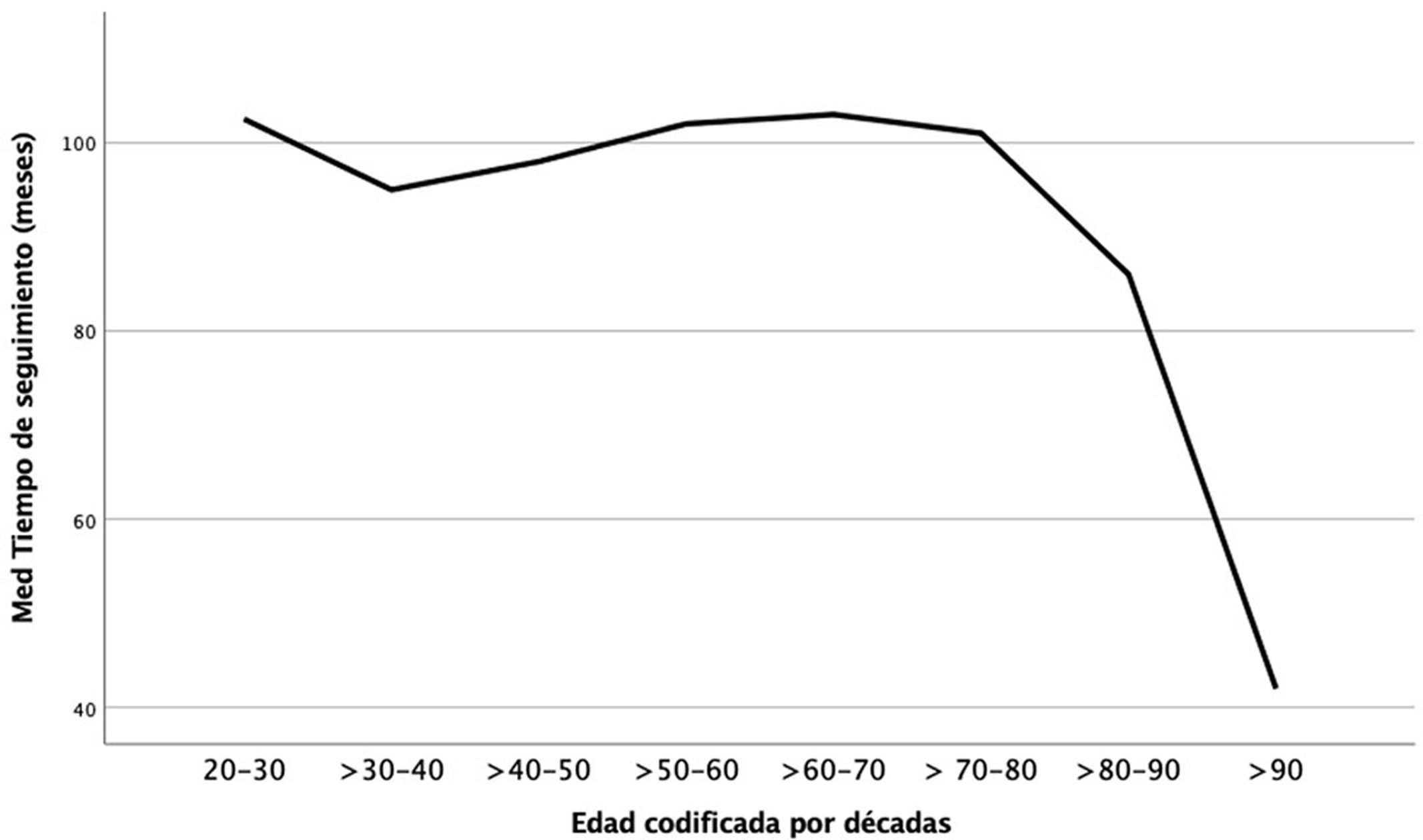
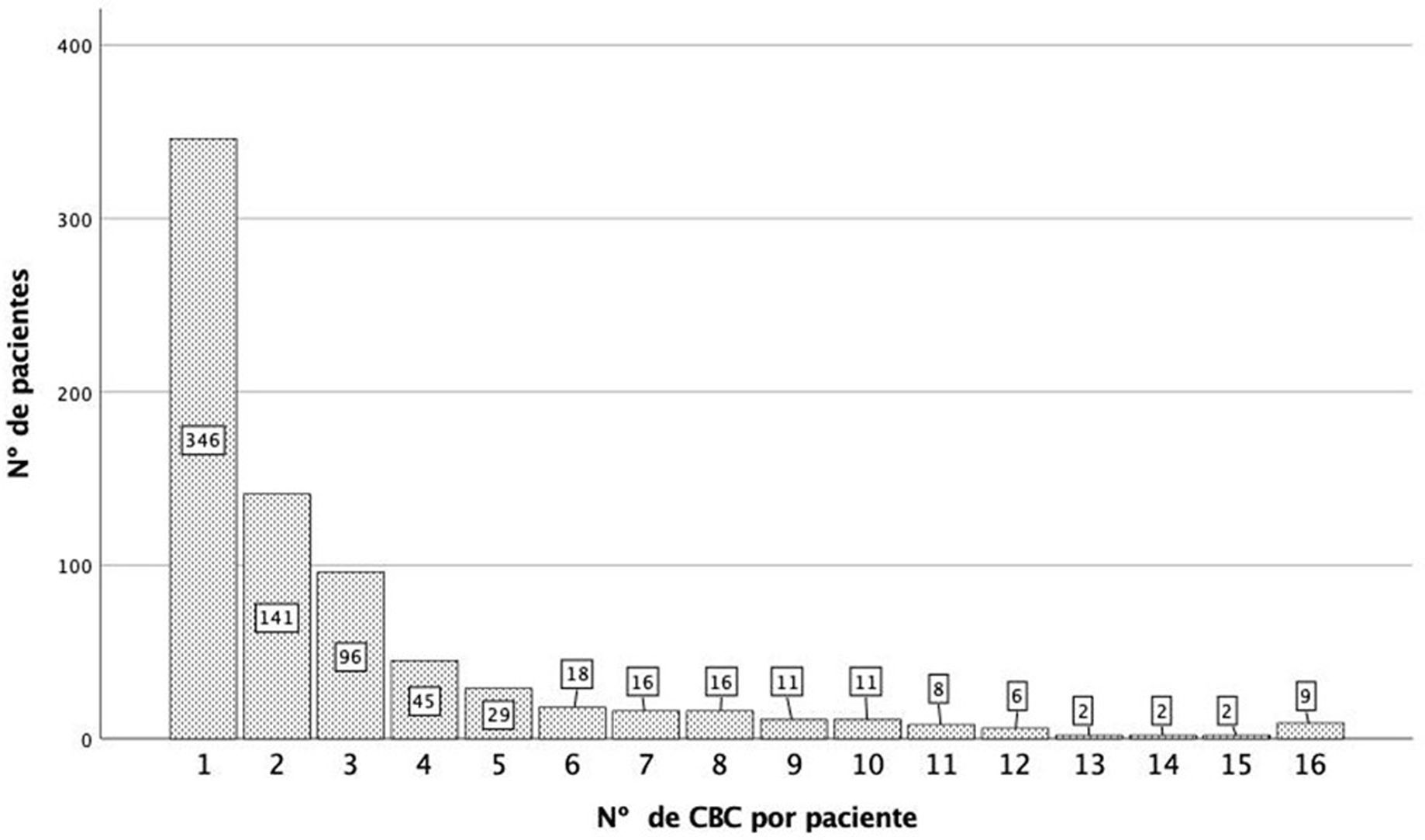
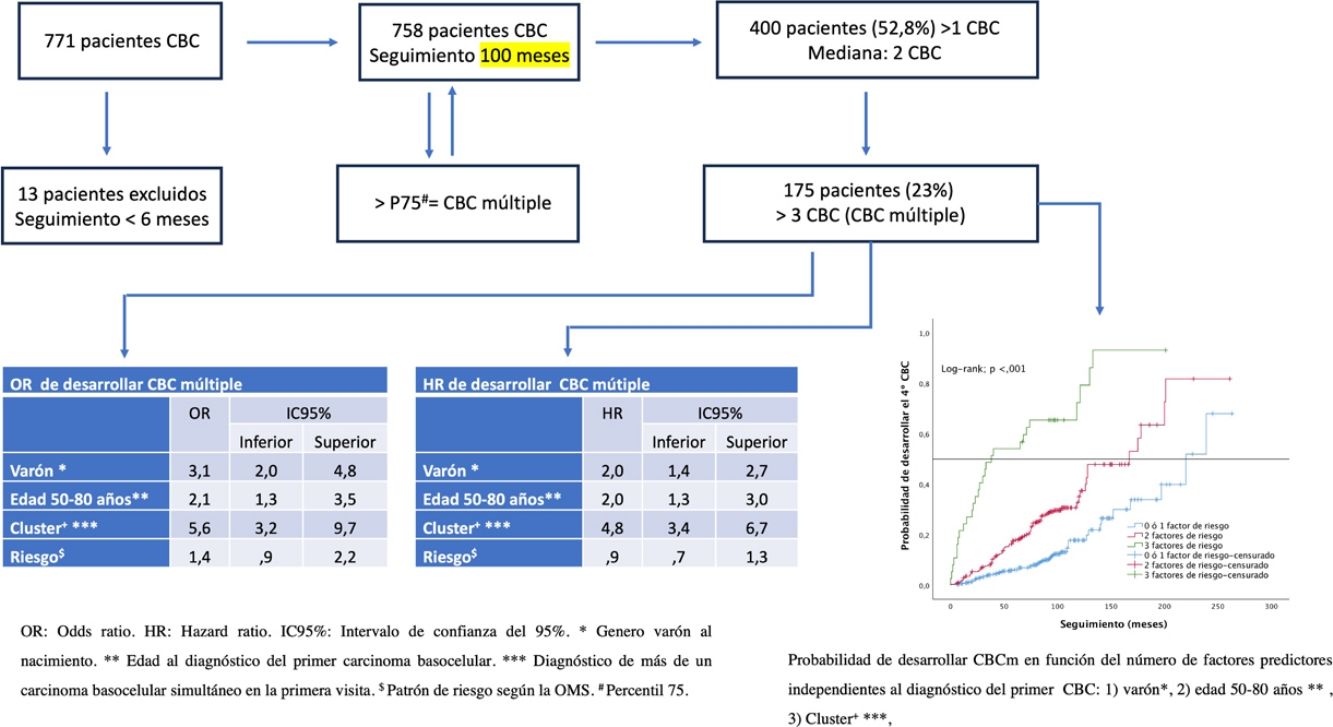
ResultadosDe los 771 pacientes diagnosticados de CBC, 758 cumplieron los criterios de inclusión. La tabla 1 muestra las características generales de la serie. La mediana de seguimiento fue 100,0 meses (IQR 92,0-108,0 meses). Este fue menor en aquellos en los que el diagnóstico del primer CBC se realizó en edades avanzadas (rho= –0,241(756), p <0,001) (fig. 1). Cuatrocientos (52,8%) pacientes desarrollaron más de un CBC (> 1 CBC). La figura 2 detalla el número de pacientes en función de los CBC diagnosticados. La mediana de CBC desarrollados por paciente fue 2,00 (IQR 1,00-3,00). En el primer contacto con el paciente se diagnosticó un único CBC (pacientes clúster- en 673 pacientes (88,8%). En 85 pacientes (11,2%) se diagnosticaron> 1 CBC en el primer contacto (pacientes cluster+): 2, en 72 casos (9,5%); 3, en 13 pacientes (1,7%). La mediana de CBC diagnosticados con posterioridad en los cluster+ fue 2,0 (IQR 25-75: 0,5-6,0); en el grupo cluster– fue 0,0 (U de Mann-Whitney; p <,001). La mediana de CBC totales diagnosticados en el grupo cluster+ fue 5,0 (IQR 25-75: 3,0-8,0); la correspondiente al grupo cluster–, fue 1,0 (IQR 25-75: 1,0-3,0), (U de Mann-Whitney; p <,001).
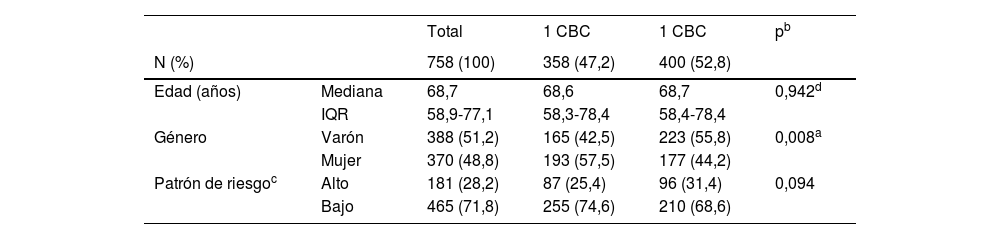
Características globales de la serie, así como en función del número de carcinomas basocelulares desarrollado
| Total | 1 CBC | 1 CBC | pb | ||
|---|---|---|---|---|---|
| N (%) | 758 (100) | 358 (47,2) | 400 (52,8) | ||
| Edad (años) | Mediana | 68,7 | 68,6 | 68,7 | 0,942d |
| IQR | 58,9-77,1 | 58,3-78,4 | 58,4-78,4 | ||
| Género | Varón | 388 (51,2) | 165 (42,5) | 223 (55,8) | 0,008a |
| Mujer | 370 (48,8) | 193 (57,5) | 177 (44,2) | ||
| Patrón de riesgoc | Alto | 181 (28,2) | 87 (25,4) | 96 (31,4) | 0,094 |
| Bajo | 465 (71,8) | 255 (74,6) | 210 (68,6) |
CBC: carcinoma basocelular; IQR: rango intercuartil; Edad: edad al diagnóstico del primer carcinoma basocelular.
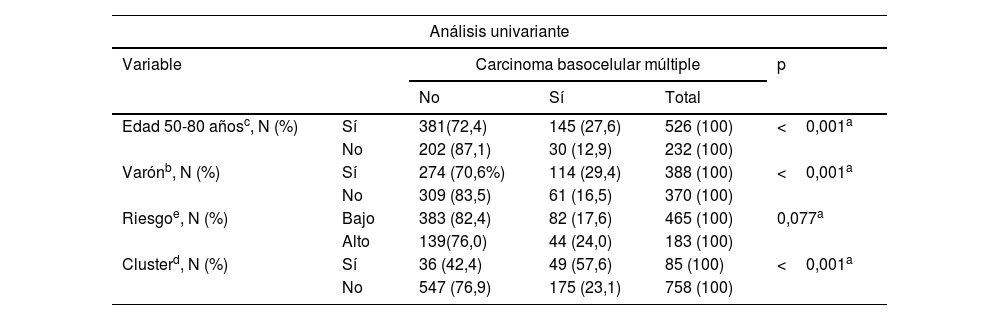
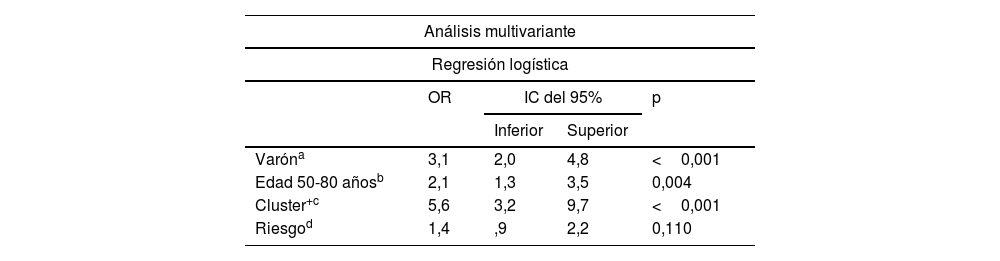
El P75 del número de CBC por paciente fue 3,00. Por lo tanto, los que desarrollaron más de 3 CBC fueron considerados casos de CBC múltiple (CBCm) (175 pacientes). La tabla 2 muestra las características de los pacientes con CBCm y los resultados del análisis univariante. El análisis multivariante (tabla 3) evidenció que el riesgo de desarrollar CBCm se incrementa de forma independiente: 1) en los pacientes cluster+ (OR=5,6; IC del 95%, 3,2-9,7) (p <,001); 2) en los varones (OR=3,1; IC del 95%, 2,0-4,8); 3) si el primer CBC se diagnostica entre los 50 y los 80 años (OR=2,1; IC del 95%, 1,3-3,5). El patrón de riesgo OMS del primer CBC diagnosticado no influyó en dicho riesgo.
Análisis univariante de las posibles variables predictoras para desarrollar carcinoma basocelular múltiple (más de 3 carcinomas basocelulares)
| Análisis univariante | |||||
|---|---|---|---|---|---|
| Variable | Carcinoma basocelular múltiple | p | |||
| No | Sí | Total | |||
| Edad 50-80 añosc, N (%) | Sí | 381(72,4) | 145 (27,6) | 526 (100) | <0,001a |
| No | 202 (87,1) | 30 (12,9) | 232 (100) | ||
| Varónb, N (%) | Sí | 274 (70,6%) | 114 (29,4) | 388 (100) | <0,001a |
| No | 309 (83,5) | 61 (16,5) | 370 (100) | ||
| Riesgoe, N (%) | Bajo | 383 (82,4) | 82 (17,6) | 465 (100) | 0,077a |
| Alto | 139(76,0) | 44 (24,0) | 183 (100) | ||
| Clusterd, N (%) | Sí | 36 (42,4) | 49 (57,6) | 85 (100) | <0,001a |
| No | 547 (76,9) | 175 (23,1) | 758 (100) | ||
Análisis multivariante de las variables predictoras seleccionadas para desarrollar carcinoma basocelular múltiple (más de 3 carcinomas basocelulares)
| Análisis multivariante | ||||
|---|---|---|---|---|
| Regresión logística | ||||
| OR | IC del 95% | p | ||
| Inferior | Superior | |||
| Varóna | 3,1 | 2,0 | 4,8 | <0,001 |
| Edad 50-80 añosb | 2,1 | 1,3 | 3,5 | 0,004 |
| Cluster+c | 5,6 | 3,2 | 9,7 | <0,001 |
| Riesgod | 1,4 | ,9 | 2,2 | 0,110 |
| Regresión de Cox | ||||
|---|---|---|---|---|
| HR | IC del 95% | p | ||
| Inferior | Superior | |||
| Varóna | 2,0 | 1,4 | 2,7 | <0,001 |
| Edad 50-80 añosb | 2,0 | 1,3 | 3,0 | 0,002 |
| Cluster+c | 4,8 | 3,4 | 6,7 | <,001 |
| Riesgod | 0,9 | 0,7 | 1,3 | 0,626 |
HR: hazard ratio; IC del 95%: intervalo de confianza del 95%; OR: odds ratio.
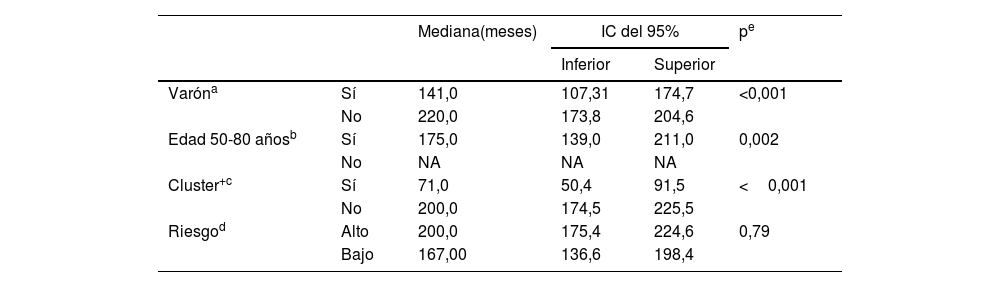
La mediana global estimada para el desarrollo CBCm fue 178,0 meses (IC del 95%, 151,4-204,6). La tabla 4 detalla las medianas estimadas para cada variable. El análisis multivariante (tabla 3) confirma que el ser varón (HR=2,0; IC del 95%, 1,4-2,7), cluster+ (HR=4,8; IC del 95%, 3,4-6,8) o ser diagnosticado del primer CBC entre los 50-80 años (HR=1,9; IC del 95%, 1,3-2,9) aumenta de forma independiente el riesgo de desarrollar CBCm. A los 5 años de seguimiento el 13% de los pacientes ha desarrollado CBCm. A excepción del patrón de riesgo, las cifras difieren de forma significativa según las variables analizadas (tabla 5).
Análisis univariante del intervalo hasta desarrollar carcinoma basocelular múltiple (más de 3 carcinomas basocelulares)
| Mediana(meses) | IC del 95% | pe | |||
|---|---|---|---|---|---|
| Inferior | Superior | ||||
| Varóna | Sí | 141,0 | 107,31 | 174,7 | <0,001 |
| No | 220,0 | 173,8 | 204,6 | ||
| Edad 50-80 añosb | Sí | 175,0 | 139,0 | 211,0 | 0,002 |
| No | NA | NA | NA | ||
| Cluster+c | Sí | 71,0 | 50,4 | 91,5 | <0,001 |
| No | 200,0 | 174,5 | 225,5 | ||
| Riesgod | Alto | 200,0 | 175,4 | 224,6 | 0,79 |
| Bajo | 167,00 | 136,6 | 198,4 | ||
IC del 95%: intervalo de confianza del 95%; NA: no alcanza la mediana.
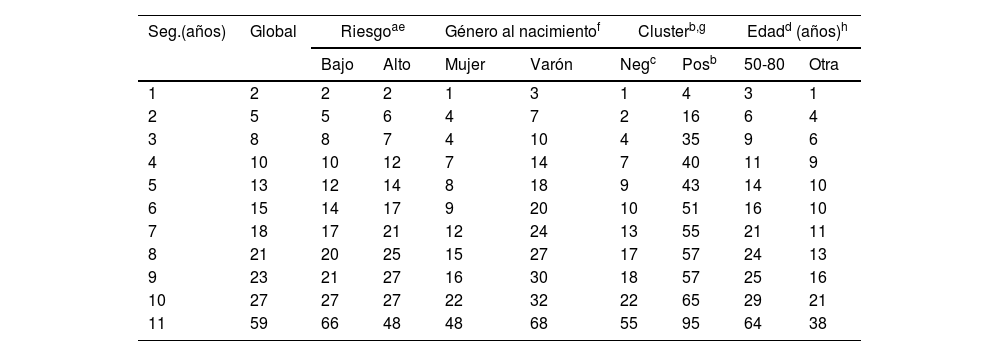
Porcentaje de pacientes que desarrolla carcinoma basocelular múltiple (más de 3 carcinomas basocelulares)
| Seg.(años) | Global | Riesgoae | Género al nacimientof | Clusterb,g | Edadd (años)h | ||||
|---|---|---|---|---|---|---|---|---|---|
| Bajo | Alto | Mujer | Varón | Negc | Posb | 50-80 | Otra | ||
| 1 | 2 | 2 | 2 | 1 | 3 | 1 | 4 | 3 | 1 |
| 2 | 5 | 5 | 6 | 4 | 7 | 2 | 16 | 6 | 4 |
| 3 | 8 | 8 | 7 | 4 | 10 | 4 | 35 | 9 | 6 |
| 4 | 10 | 10 | 12 | 7 | 14 | 7 | 40 | 11 | 9 |
| 5 | 13 | 12 | 14 | 8 | 18 | 9 | 43 | 14 | 10 |
| 6 | 15 | 14 | 17 | 9 | 20 | 10 | 51 | 16 | 10 |
| 7 | 18 | 17 | 21 | 12 | 24 | 13 | 55 | 21 | 11 |
| 8 | 21 | 20 | 25 | 15 | 27 | 17 | 57 | 24 | 13 |
| 9 | 23 | 21 | 27 | 16 | 30 | 18 | 57 | 25 | 16 |
| 10 | 27 | 27 | 27 | 22 | 32 | 22 | 65 | 29 | 21 |
| 11 | 59 | 66 | 48 | 48 | 68 | 55 | 95 | 64 | 38 |
Seg: seguimiento.
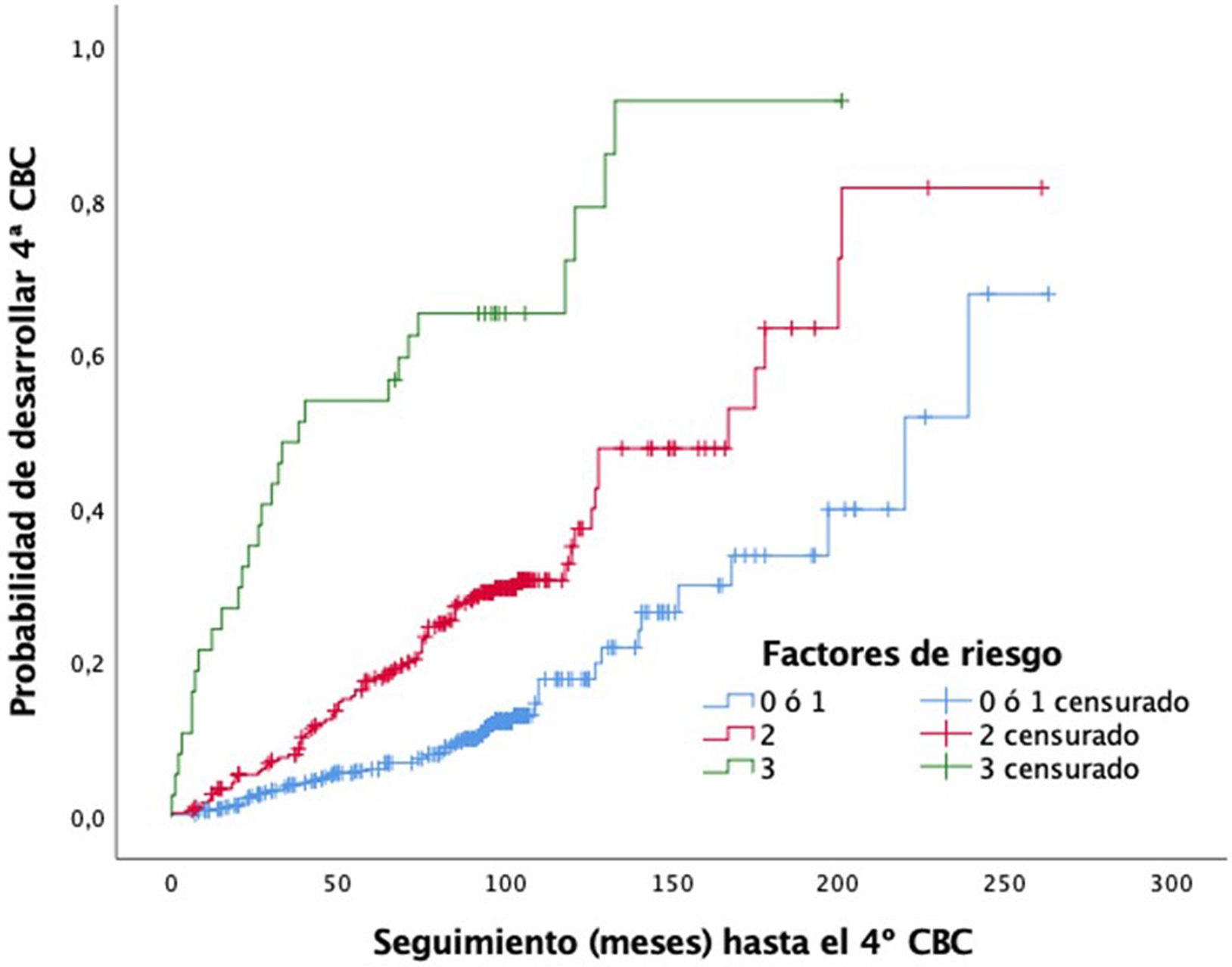
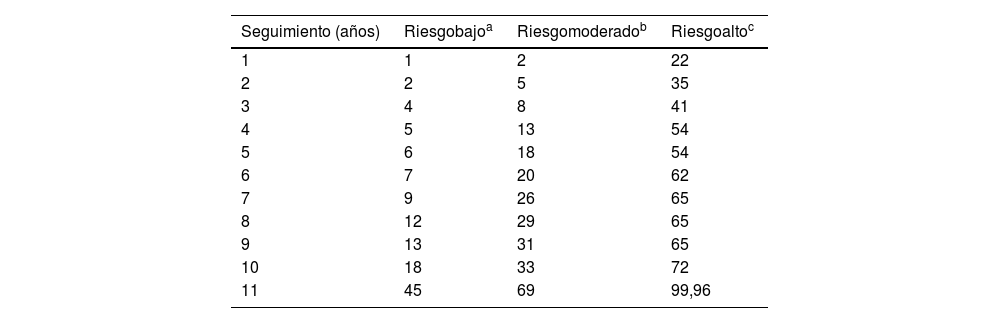
Para aquellos pacientes sin factores de riesgo independientes o con uno de ellos, la mediana estimada hasta el desarrollo del 4.° CBC fue 220,00 meses (IC del 95%, 182,8-257,2 meses). En los casos con 2factores predictivos la mediana estimada fue 167,00 meses (IC del 95%, 122,5-211,5 meses). En el grupo con los 3factores predictivos la mediana estimada fue 38,00 meses (IC del 95%, 0-79,7 meses) (log-rank; p <,001) (fig. 3). Las tasas de desarrollo de CBCm en función del número de factores de riesgo presentes son del 6, el 18 y el 54% a los 5 años según el paciente reúna uno o ninguno, 2o 3factores de riesgo respectivamente. En este último grupo, a los 11 años la práctica totalidad de ellos desarrolla CBCm (test de Wilcoxon; p <,001) (tabla 6).
Probabilidad de desarrollar carcinoma basocelular múltiple (más de 3 carcinomas basocelulares [CBCm]) en función del número de factores predictores significativos e independientes que muestra el paciente al diagnóstico del primer carcinoma basocelular: 1) sexo varón, 2) diagnóstico simultáneo de más de un carcinoma basocelular en la primera consulta del paciente, y 3) edad al diagnóstico del primer carcinoma basocelular entre los 50 y los 80 años.
Centrándonos en los CBC esporádicos, un metaanálisis describe el desarrollo de más de un CBC en el 29% de los pacientes5. Pero otros trabajos sugieren que esta tasa alcanza el 39,9-52,7% a los 5 años de seguimiento3,6-8,11. De los 758 pacientes incluidos en el presente estudio, 400 (52,8%) desarrollaron> 1 CBC tras 10 años de seguimiento. La literatura habitualmente hace referencia a CBCm cuando un paciente presenta> 1 CBC22. Por el contrario, en el presente estudio se define como CBCm a aquel paciente que desarrolla un número de CBC superior a P75; por lo tanto,> 3 CBC. Hemos considerado que P75 constituye un criterio práctico ya que segrega a un 25% de pacientes que probablemente reúne características peculiares, susceptibles de estudios futuros, y que podría beneficiarse de protocolos de intervención optimizados.
La edad avanzada se relaciona con un mayor riesgo de CBC adicionales6,11,18,22 con un incremento del riesgo hasta del 80% en los pacientes diagnosticados entre los 65-79 años18. En el presente estudio, el 27,6% de los pacientes entre 50-80 años desarrolló CBCm; solo lo hizo el 12,9% de los pacientes de otras edades (p <,001). El análisis multivariante evidenció que el ser diagnosticado del primer CBC en este rango de edad constituye un factor independiente para CBCm (OR=2,1) (tabla 3). Más allá de los 80 años la incidencia de nuevos CBC en nuestros pacientes disminuyó (fig. 2). Este dato concuerda con el publicado por Verkouteren et al.10 que sugieren que el riesgo aumenta con la edad, pero disminuye a partir de los 68 años. Este hallazgo podría vincularse con la dificultad de realizar el seguimiento de los pacientes10 (fig. 1). Hasta donde sabemos, un solo trabajo especifica el riesgo para el desarrollo de más de 3 CBC en función de la edad. En él los pacientes diagnosticados de su primer CBC a partir de los 60 años presentan un riesgo 4,2 superior de desarrollar> 3 CBC que aquellos diagnosticados antes de los 40 años17. Estos hallazgos coinciden muy estrechamente con los observados en la presente y otras series4,6.
La mayor parte de los trabajos asocia el sexo masculino con un mayor riesgo de desarrollar>1 CBC6,11,17-19,22. Se estima que el incremento del riesgo es del 30% (HR=1,3; IC del 95%: 1,1-1,5)12. De nuestros pacientes con CBCm, el 65% fueron varones (p <,001). Esta cifra se asemeja el 60% publicado para pacientes con 3 o más CBC13. Nuestro análisis evidenció que el ser varón multiplica aproximadamente por 3 el riesgo de desarrollar CBCm, siendo un factor predictivo independiente. En el único estudio que conocemos donde el sexo se estudia para el grupo de pacientes> 3 CBC, el OR fue 1,8 (IC del 95%: 1,1-3,2)17. En la mayoría de los trabajos no se ajustó por el subtipo histológico y la localización. Sin dichos ajustes el riesgo de los varones se multiplica por 1,3 (IC del 95%, 1,1-1,5)18. Si se ajusta por dichas variables, no se identifica asociación entre el sexo y la tendencia a desarrollar> 1 CBC10. Pero el sexo masculino aumenta su preponderancia en los subgrupos con mayor número de CBC11,22, presentando un OR=1,8 (IC del 95%, 1,1-3,2) para desarrollar 2-3 CBC y un OR=2,8, IC del 95%, 1,5-5,3) para desarrollar> 3 CBC17. Esta última cifra coincide con la observada en nuestros pacientes varones que mostraron un OR=3,0 (IC del 95%, 1,9-4,8) de desarrollar CBCm.
El subtipo del primer CBC diagnosticado se ha relacionado con el desarrollo de CBC sucesivos10,13,14, fundamentalmente el patrón superficial y en especial la combinación patrón superficial y localización en el tronco14. Para ella se ha comunicado un riesgo de desarrollar> 1 CBC 3,32 mayor con respecto a otras combinaciones. En el presente trabajo, agrupamos los patrones histológicos del CBC en función de su riesgo según la clasificación de la OMS21. Coincidiendo con estudios previos 9, la menor parte de los pacientes (28,2%) presentó el patrón de alto riesgo21 en el primer CBC. Pero no detectamos diferencias significativas para los pacientes con CBCm (tabla 2).
No es infrecuente que, en el momento del diagnóstico del primer CBC, el paciente presente más de uno de estos tumores (cluster+). En nuestra serie un 11,2% de los pacientes fueron cluster+, cifras muy similares a las descritas que oscilan habitualmente entre el 1210 y el 13%23. El statuscluster+ constituye un factor predictivo para el desarrollo de nuevos CCNM, aumentando el riesgo entre el 22 y el 43%23, considerándose10 el factor predictivo con mayor peso (OR=2,5) para desarrollar> 1 CBC. Nuestro análisis confirma dicho hallazgo, multiplicando por 5,6 la probabilidad de desarrollar CBCm (tabla 3).
El status cluster+ es también la variable que diferencia de forma más acusada la tasa de desarrollo de CBCm (tabla 5). A los 5 años de seguimiento el 43% de los pacientes cluster+ y el 8% de los pacientes cluster– lo desarrollan. La mediana del tiempo para desarrollar CBCm es significativamente inferior en los cluster+ (71 meses) que en los cluster– (200 meses). El análisis multivariante muestra que el sexo (HR=2,0), el diagnóstico del caso índice entre los 50 y los 80 años (HR=2,0) y el statuscluster+ (HR=4,8), son predictores independientes del intervalo de tiempo para el desarrollo CBCm (tabla 3). Existe una diferencia significativa en la mediana del intervalo hasta el CBCm entre aquellos pacientes con 0-1 de dichos factores (220 meses), 2 factores (167 meses) y 3 factores (38 meses) (fig. 3). Se ha propuesto una regla pronóstica10 que incluye entre sus 5 ítems las 4 variables analizadas en el presente estudio. En dicho trabajo, los pacientes que alcanzan la máxima puntuación muestran un riesgo de desarrollar un segundo CBC a los 5 años del 40%. Desgraciadamente, no aplica la regla en función del número de tumores por lo que no podemos establecer una comparación con nuestro trabajo. Pero en nuestra serie, a los 5 años de seguimiento el 54% de los pacientes que presentaron todos los factores predictivos independientes desarrolló CBCm (tabla 6).
El presente estudio se basó en la revisión de historias clínicas rutinarias por lo que es posible que una exploración dirigida hubiera identificado un mayor número de pacientes cluster+. Por otra parte, existen factores (fenotipos, exposición UV, inmunodepresión, etc.) que potencialmente pueden relacionarse con el número de CBC desarrollado que no han sido incluidos en este análisis.
La creciente incidencia del CCNM24 representa una carga significativa para los sistemas de salud25. Demanda un número elevado de consultas médicas y numerosos recursos quirúrgicos. El disponer de información que permita identificar a aquellos individuos propensos a desarrollar múltiples CBC, así como acerca de la cronología en la aparición de los mismos permitiría optimizar la asistencia a este grupo de pacientes y la utilización de los recursos disponibles.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.




![Probabilidad de desarrollar carcinoma basocelular múltiple (más de 3 carcinomas basocelulares [CBCm]) en función del número de factores predictores significativos e independientes que muestra el paciente al diagnóstico del primer carcinoma basocelular: 1) sexo varón, 2) diagnóstico simultáneo de más de un carcinoma basocelular en la primera consulta del paciente, y 3) edad al diagnóstico del primer carcinoma basocelular entre los 50 y los 80 años. Probabilidad de desarrollar carcinoma basocelular múltiple (más de 3 carcinomas basocelulares [CBCm]) en función del número de factores predictores significativos e independientes que muestra el paciente al diagnóstico del primer carcinoma basocelular: 1) sexo varón, 2) diagnóstico simultáneo de más de un carcinoma basocelular en la primera consulta del paciente, y 3) edad al diagnóstico del primer carcinoma basocelular entre los 50 y los 80 años.](https://static.elsevier.es/multimedia/00017310/0000011600000008/v1_202509020454/S0001731025002303/v1_202509020454/es/main.assets/thumbnail/gr3.jpeg?xkr=ue/ImdikoIMrsJoerZ+w9/t1/zx4Q/XH5Tma1a/6fSs=)


