El carcinoma mucinoso primario cutáneo (CMPC) es una neoplasia infrecuente de anejos cutáneos (alrededor de 150 casos publicados en la literatura)1,2. Clínicamente se suele presentar en adultos, a modo de nódulos, pápulas o quistes, solitarios, eritematosos, asintomáticos, de tamaño variable, predominantemente en cara, axila y cuero cabelludo2. Se pensaba que tenía un origen en glándulas sudoríparas ecrinas2,3, pero recientemente se ha demostrado también en algunos casos una diferenciación de tipo apocrina1. En general, el CMPC crece lentamente y tiene un comportamiento indolente2; sin embargo se han descrito recidivas tardías y metástasis, en probable relación con una resección incompleta del tumor3. Histológicamente es indistinguible de adenocarcinomas mucinosos metastásicos (ADCMM) de otros órganos1, en particular de la mama, lo cual dificulta su diagnóstico. Presentamos un caso de esta entidad infrecuente y se revisa la literatura, comentando las principales recomendaciones y reacciones de inmunohistoquímica a utilizar para su adecuado diagnóstico.
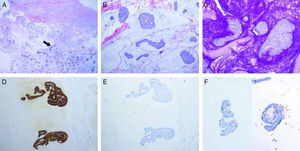
Caso clínicoUn varón de 68 años, sin antecedentes de interés, acude por presentar una lesión nodular en la axila izquierda, móvil, no adherida a planos profundos, de 1,5cm de diámetro y de 2 años de evolución. El diagnóstico clínico fue de quiste epidérmico. Desde el punto de vista macroscópico la muestra consistía de varios fragmentos rojizos, blandos, con áreas de aspecto gelatinoso, que medían en conjunto 3cm. Histológicamente se trataba de fragmentos de piel con abundantes glándulas ecrinas y apocrinas, los cuales se encontraban difusamente infiltrados por lagos de mucina (fig. 1a), que contenían cordones y nidos sólidos de células epiteliales, cúbicas y redondeadas, que en áreas formaban estructuras glandulares, con ocasionales luces cribiformes (fig. 1b). Dichas células presentaban atipia citológica y algunas figuras mitóticas. Con la tinción de PAS se resalta la abundante cantidad de mucina (fig. 1c). Con el estudio inmunohistoquímico se observó positividad para CK7 (fig. 1d), CK19, EMA, GATA3, receptores de estrógenos (RE), receptores de progesterona (RP), y p63 (en células pequeñas aisladas) (fig. 1f); siendo negativas para CK20 (fig. 1e), CK5/6, CD15 y mamaglobina. Con estos hallazgos el diagnóstico anatomopatológico fue de carcinoma mucinoso. Posteriormente se le realizó al paciente una evaluación clínica completa que incluyó un PET, sin encontrarse alteraciones ni captación en otros órganos. En casos como este no es posible descartar que el tumor se haya originado en algún foco de tejido mamario ectópico axilar; sin embargo dado que no se observó ningún remanente de tejido mamario sano en la muestra remitida se concluyó el caso como CMPC.
A) Muestra de piel, desprovista de epidermis. Se observan anejos cutáneos normales en relación con tumor mucinoso (flecha) (H&E, ×2); B) Detalle del tumor con lagos de mucina que contienen nidos tumorales, en áreas de aspecto cordonal y cribiforme (H&E, ×10); C) Tinción de PAS positiva en los lagos de mucina (×10); D) positividad intensa y difusa para CK7 en las células neoplásicas (×10); E) Negatividad para CK20 (×10); F) Dos microfotografías que muestran el detalle de la positividad nuclear para p63 en aisladas células dentro de los nidos tumorales, que corresponden a un componente mioepitelial detectable en el tumor, favoreciendo origen cutáneo del mismo (×20).
El CMPC es una entidad rara, descrita por primera vez en 1952 por Lenox et al.2. Suele tener un curso clínico indolente, presentándose usualmente varios años antes del diagnóstico y siendo mal diagnosticado clínicamente como quiste epidérmico, carcinoma sebáceo, carcinoma basocelular quístico, carcinoma de células escamosas, neuroma y/o pilomatricoma2. Se han descrito recurrencias tardías y metástasis asociadas a la resección incompleta del tumor3 y a la invasión linfo-vascular4. Aparentemente, dichas recurrencias no responden bien al tratamiento con radioterapia ni quimioterapia3.
Diferenciar morfológicamente el CMPC del ADCMM de órganos extracutáneos no es posible1. Utilizando técnicas de inmunohistoquímica se puede descartar ADCMM del colon, ya que estos suelen ser CK205 y CDX2 positivos, mientras que el CMPC es negativo para estos marcadores. Sin embargo, para distinguir entre un CMPC de un adenocarcinoma mucinoso de la mama, la inmunohistoquímica no tiene gran valor, ya que ambos tumores pueden expresar CK71, GATA36, mamaglobina, RE y RP1.
Recientemente, en la literatura se ha sugerido que el hallazgo de un componente mioepitelial detectable en el tumor (confirmado con positividad para p63, CK5/6 y/o calponina, así sea a modo de aisladas células periféricas), apoya o sugiere CMPC, pero desafortunadamente es un hallazgo poco frecuente1,2. En nuestro caso, pudimos detectar la presencia de dicho remanente de células mioepiteliales con la inmunotinción de p63 (fig. 1f); sin embargo la CK5/6 resultó negativa.
Por todo lo anterior es estrictamente necesario tener estudios de extensión (TAC y/o PET) negativos para descartar que se trate de metástasis de otras localizaciones primarias y realizar el diagnóstico certero de CMPC2.
En conclusión, a pesar de la baja incidencia del CMPC, debemos considerarlo como una opción diagnóstica, ante la presencia de un adenocarcinoma mucosecretor en la piel. Actualmente es posible diferenciar con técnicas de inmunohistoquímica el CMPC de ADCMM primarios de colon, dada la positividad de estos últimos para CK20 y CDX2; sin embargo, hasta la fecha no se ha identificado un panel de inmunohistoquímica que diferencie consistentemente el CMPC del ADCMM de la mama, pero la detección de un componente mioepitelial remanente (confirmado con positividad en aisladas células periféricas para p63, CK5/6 y/o calponina), sugiere un origen primario cutáneo1. Por último, es fundamental establecer una adecuada correlación clínica y emitir el diagnóstico de CMPC como un diagnóstico de exclusión, habiendo descartado la existencia de un tumor primario en otro órgano1,2.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores manifestamos nuestro agradecimiento al Servicio de Dermatología y al personal técnico del Servicio de Anatomía Patológica del Complejo Hospitalario de Navarra.