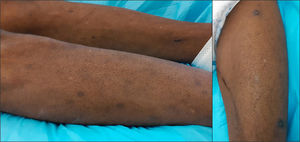
Varón de 51 años de edad, procedente de Angola, fue ingresado en la planta de enfermedades infecciosas tras historia de tres meses de debilitamiento progresivo y fiebre, a lo largo de los últimos tres días. Sus antecedentes médicos eran relevantes, con infección por el virus de inmunodeficiencia humana (VIH) de duración desconocida y sin adherencia a terapia antirretroviral. Durante la estancia hospitalaria, se advirtieron múltiples lesiones cutáneas en las extremidades inferiores del paciente, que fue derivado a observación dermatológica. De acuerdo con sus familiares, las lesiones cutáneas se habían desarrollado a lo largo de los últimos cinco meses. La exploración física reveló diversas (> 15) pápulas y nódulos no firmes, hiperpigmentadas, aleatoriamente dispersadas en ambas piernas (fig. 1). Se observaron signos de hoyuelos en algunas de las lesiones, con compresión lateral cutánea adyacente.
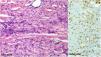
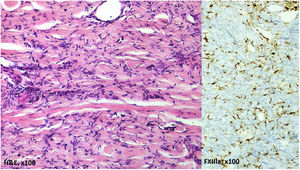
El examen histopatológico (fig. 2) de dos biopsias cutáneas de diferentes lesiones reveló una proliferación dérmica de células fibrohistiocíticas entre los haces de colágeno engrosados. Los estudios inmunohistoquímicos fueron positivos para el factor XIIIa y negativos para herpesvirus humano 8.
Los resultados del laboratorio reflejaron recuento celular de CD4 marcadamente disminuido (18 céls/mm3) y alta carga vírica de VIH (181.000 copias/mL). La IRM cerebral reveló lesiones en la sustancia blanca consistentes con leucoencefalopatía multifocal progresiva. Se identificó el ADN del virus JC en el líquido cefalorraquídeo mediante técnicas PCR.
¿Cuál es el diagnóstico?
DiagnósticoDermatofibromas eruptivos múltiples (DFEM).
ComentariosLos dermatofibromas son lesiones proliferativas benignas comunes que se observan normalmente en las piernas de las pacientes jóvenes1,2. Sin embargo, la aparición de diversos dermatofibromas (> 5) dentro de un periodo breve de tiempo (cuatro meses), denominados DFEM se observa raramente, desarrollándose de forma normal en el contexto de diversos estados de inmunodeficiencia, tales como enfermedades autoinmunes tratadas con inmunosupresores1–3. Tras el lupus eritematoso sistémico, la infección por VIH es la segunda situación más común asociada a DFEM1,4. Reportamos aquí un caso de DFEM en un paciente inmunosuprimido infectado por VIH, que también padecía leucoencefalopatía multifocal progresiva. No existe correlación entre la severidad de la enfermedad subyacente y el número de DFEM1. Considerando la situación médica del paciente, se inició tratamiento antirretroviral con abacavir/lamivudina y darunavir/cobicistat. Lamentablemente, su situación clínica siguió deteriorándose, y fue trasladado a la Unidad de Cuidados Paliativos, transcurridos 49 días de su ingreso, falleciendo un mes después.
En comparación con los dermatofibromas clásicos, los DFEM asociados a VIH presentan algunas características distintivas. Las características histopatológicas son similares, siendo los estudios inmunohistoquímicos positivos para el factor XIIIa (confirmando la existencia de fibroblastos)2,5. Sin embargo, los DFEM se desarrollan de manera eruptiva, se extienden al tronco con mayor frecuencia, y son predominantes en pacientes varones1,5. Su patogenia sigue siendo desconocida, pero la alteración de la inmunidad parece desempeñar un papel. Se ha propuesto que los dermatofibromas representan un proceso inmunorreactivo abortivo mediado por las células dendríticas dérmicas. De acuerdo con esta teoría, el descenso del número de linfocitos T en los estados de inmunodeficiencia puede desencadenar el desarrollo de DFEM1,3,6. Kluger et al. han reportado recientemente dos casos de DFEM asociados a VIH tras la iniciación de terapia antirretroviral. Dichos autores especulan que el agravio traumático a la piel origina la formación de células T de memoria que se reactivan con la terapia antirretroviral4. Sin embargo, en otros casos reportados no existió relación temporal entre el desarrollo de DFEM y la iniciación de terapia antirretroviral5,6. De hecho, los DFEM pueden producirse como manifestación inaugural de la infección por VIH6.
Se ha reportado DFEM en un número considerable de pacientes con infección por VIH, pudiendo confundirse clínicamente con sarcoma de Kaposi, angiomatosis bacilar y prurigo nodular4–6. En este caso, se consideró inicialmente el diagnóstico de sarcoma de Kaposi, aunque se excluyó tras el examen histopatológico y la inmunotinción negativa para HHV8. Los dermatólogos deberán ser conscientes de los DFEM asociados a VIH, y reconocerlos como posible manifestación cutánea del VIH.
Conflicto de interesesLos autores declaran la ausencia de conflicto de intereses.