Evaluar los resultados de un programa de cirugía mayor ambulatoria en pacientes intervenidos quirúrgicamente de diversas patologías dermatológicas en nuestro hospital.
MétodosEstudio observacional retrospectivo que incluye los pacientes intervenidos de forma programada en el periodo 2004-2007 en un hospital público realizándose diferentes procedimientos quirúrgicos de forma ambulatoria, siendo la cirugía de exéresis de carcinomas basocelulares y espinocelulares, con y sin injerto, la operación mayoritaria. Se han analizado diversos índices (sustitución, suspensión, ingresos, reingresos), así como el rendimiento quirúrgico y las complicaciones sistémicas que surgieron dentro de las primeras 72 horas tras la cirugía. La medición de las variables se realizó mediante frecuencias relativas. El análisis utilizado para la evolución de las complicaciones en el periodo de estudio fue la Chi cuadrado de tendencias.
Resultados2.789 pacientes fueron intervenidos en el periodo indicado, de los que 2.757 se operaron de forma ambulatoria (índice de sustitución global del 17,99%). El rendimiento quirúrgico medio fue 74,36%. El índice de ingresos tras la cirugía fue 2,62% (14 pacientes), siendo ingresos inmediatos en el 85,71% de los casos (12). Nueve pacientes sufrieron complicaciones graves (cardiovasculares, neurológicas, metabólicas e infecciosas), representando un riesgo proporcional de 1:59. En 25 pacientes aparecieron complicaciones de menor gravedad (hipertensión arterial, náuseas, vómitos, síncope vasovagal) que requirieron ingreso hospitalario.
ConclusionesLa cirugía mayor ambulatoria (CMA) es un excelente modelo organizativo de asistencia quirúrgica multidisciplinar, que permite tratar pacientes bien seleccionados de una manera efectiva, segura y eficiente. A pesar del cumplimiento de los requisitos óptimos, existe un porcentaje pequeño de complicaciones postoperatorias de gravedad variable, aunque afortunadamente la mortalidad es prácticamente nula.
To evaluate the results of an outpatient program for major dermatological surgery in patients with a range of skin conditions.
MethodsWe undertook a retrospective, observational study of patients who underwent scheduled dermatological surgery as outpatients in a public hospital between 2004 and 2007. The most common procedures were excision of basal cell or squamous cell carcinoma with or without graft reconstruction. The rates of substitution (of inpatient procedures), cancellation, hospital admission, and readmission were analyzed along with service utilization and systemic complications arising within the first 72hours of surgery. Variables were analyzed as relative frequencies. The occurrence of complications during the study period was analyzed by chi square test.
ResultsA total of 2789 patients underwent surgery during the study period, and of those, 2757 procedures were performed on an outpatient basis (overall substitution rate, 17.99%). The service utilization was 74.36%. Fourteen patients were admitted to hospital following surgery (2.62%), and of those 12 were admitted immediately (85.71%). Nine patients had serious complications (cardiovascular, neurological, metabolic, or infectious), representing a proportional risk of 1:59. Less serious complications (hypertension, nausea, vomiting, and vasovagal syncope) requiring hospital admission occurred in 25 patients.
ConclusionsMajor surgery undertaken on an outpatient basis is an excellent multidisciplinary surgical care model that allows well-selected patients to be treated effectively, safely, and efficiently. A small percentage of postoperative complications of varying severity can still occur despite patients’ meeting optimal criteria for success. Fortunately, however, the rate of mortality is practically zero.
Las intervenciones más sencillas en Dermatología se realizan casi siempre con modelos de cirugía ambulatoria. Las técnicas anestésicas utilizadas en Dermatología son diversas, e incluyen diversos tipos de anestesia general, locorregionales, vigilancia anestésica monitorizada y local. Se describen importantes beneficios tanto para el paciente como para el dermatólogo con el empleo de las diferentes modalidades anestésicas en procedimientos ambulatorios1.
El término cirugía mayor ambulatoria (CMA) hace referencia al tratamiento quirúrgico sin ingreso de aquellas patologías que clásicamente se han tratado con hospitalización del paciente, quedando excluidos de él los procesos que siempre se han tratado de manera ambulatoria, que quedan agrupados bajo la denominación de cirugía menor ambulatoria, donde se incluye fundamentalmente la exéresis de lesiones dermatológicas. La CMA es un óptimo modelo organizativo de asistencia quirúrgica multidisciplinar que permite tratar pacientes bien seleccionados de una manera efectiva, segura y eficiente, sin necesidad de contar con una cama de hospitalización tradicional, y por tanto representa una posibilidad para la sociedad de acelerar las listas de espera quirúrgicas de aquellas patologías para las que se necesita hospitalización, al aumentar el número de camas disponibles. Existe un creciente interés de las diversas especialidades medicoquirúrgicas en disminuir la estancia hospitalaria, proceso en el que se hallan implicados diferentes Servicios de Dermatología2. La seguridad del paciente no radica en si está hospitalizado o es ambulatorio. La seguridad es alta cuando el cirujano sigue buenos principios de selección del paciente.
A pesar del cumplimiento de los requisitos óptimos, existe un porcentaje pequeño de complicaciones que pueden surgir una vez el paciente ha recibido el alta hospitalaria; estas pueden ser causadas por la propia intervención quirúrgica o por enfermedades preexistentes exacerbadas por el acto anestésico-quirúrgico. Las complicaciones más frecuentes según la literatura son la infección de la herida quirúrgica y la hemorragia3. Aun así, la mortalidad es prácticamente nula y el índice de complicaciones es muy bajo.
El objetivo del presente trabajo es exponer los resultados y las complicaciones médicas acontecidas en una cohorte histórica quirúrgica en modalidad de cirugía mayor ambulatoria y corta estancia de un Servicio de Dermatología.
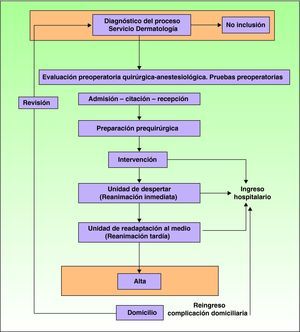
Material y métodosEl presente estudio es de tipo observacional retrospectivo, realizado en un hospital público con una unidad de CMA integrada tipo II (aquella incluida física y organizativamente dentro del hospital, pero con una organización independiente, con un circuito propio y autónomo para los pacientes intervenidos de diversas patologías cutáneas) (fig. 1). El área sanitaria de nuestro centro comprende 325.000 habitantes. Como periodo de estudio se tomó desde enero de 2004 a diciembre de 2007, en el cual fueron intervenidos, en régimen de CMA, 33.127 pacientes. Tras el diagnóstico del proceso por el Servicio de Dermatología, e inclusión en la lista de espera quirúrgica, se programó por dicho servicio la modalidad quirúrgica más adecuada dependiendo de la complejidad del proceso y del estado basal del paciente (cirugía menor, CMA y cirugía de corta estancia). Los criterios de inclusión en régimen de CMA fueron la presencia de lesiones cutáneas grandes y/o múltiples, o aquellas con alta complejidad quirúrgica, así como pacientes con alta comorbilidad asociada y la necesidad de vigilancia anestésica monitorizada, sedación o anestesia general o neuroaxial. La inclusión de los pacientes del Servicio de Dermatología candidatos a CMA en cuanto a la valoración preoperatoria sigue la misma normativa que para los pacientes de cirugía tradicional, con la realización de los test de laboratorio (hemograma, estudio básico de coagulación, glucemia y urea de rutina y otros específicos en función de patologías asociadas), electrocardiograma y radiografía de tórax según el protocolo del Servicio de Anestesiología por edad y comorbilidad asociada. Se debe resaltar que en el periodo de estudio se incluyeron aquellos pacientes con diversas discapacidades psíquicas y con alta comorbilidad asociada (ASA III y IV) y las diversas intervenciones quirúrgicas en las que el Servicio de Dermatología precisó de la presencia de un médico anestesiólogo en quirófano.
La técnica anestésica elegida fue a criterio del anestesiólogo, intentando adecuarla al hecho de alta sin ingreso a su domicilio. La primera fase del control postoperatorio se realiza en la Unidad de Recuperación Postanestésica (URPA), y posteriormente en las salas de readaptación al medio, en las que al cumplir los criterios generales de alta se trasladan a su domicilio. Se incluyen en el protocolo de analgesia postoperatoria de la unidad de CMA. Se estudian los índices de sustitución, rendimiento quirúrgico, las causas de ingreso, reingreso hospitalario en pacientes tras ser dados de alta desde su domicilio en el periodo de tiempo comprendido en las 72 horas posteriores a la intervención, las causas de aplazamientos quirúrgicos o índice de suspensión. Se obtienen los datos a partir de historias informatizadas del Servicio de Urgencias y en la base del Conjunto Mínimo Básico de Datos de las altas del periodo de estudio. El registro informático de la actividad quirúrgica se realiza de acuerdo con el PLAN HP HIS y HP DOCTOR (sistemas de gestión de Área Clínica y sistema de gestión de Área Económica-Administrativa), integrado en la gestión de la lista de espera quirúrgica del sistema de información de pacientes.
El «índice de sustitución» es el porcentaje de intervenciones realizadas en régimen de CMA en la especialidad de Dermatología respecto al total de intervenciones quirúrgicas del Servicio.
El «rendimiento quirúrgico» se define como el porcentaje de ocupación o utilización de los quirófanos.
El «índice de ingresos» se define como el ingreso hospitalario no planificado desde la URPA, definidos como ingresos inmediatos o desde la Sala de Readaptación al medio, que se consideran ingresos tardíos.
El «índice de reingresos» es aquel ingreso hospitalario tras haber retornado al domicilio por una complicación posterior.
El «índice de suspensión» se define como aquellas intervenciones no realizadas en el día previsto. Se dividen en 3 grandes grupos, aquellas atribuidas a causas institucionales (cambio de partes, error de programación, falta de instrumental, preparación incorrecta, falta de tiempo), causas imputadas al paciente (rechazo de intervención y no ingreso hospitalario) y por causas médicas (enfermedad intercurrente, no indicación quirúrgica, ausencia de cirujanos o anestesiólogo, rechazo del Servicio de Anestesia).
En el momento del alta de la Unidad todos los pacientes recibieron un informe de alta, así como recomendaciones específicas para el postoperatorio. En las primeras 24 horas se estableció contacto telefónico con ellos para conocer su evolución. A las 48-96 horas de la intervención quirúrgica acuden a las consultas externas del Servicio de Dermatología para control según el protocolo habitual. La medición de las variables se realizó mediante frecuencias relativas. Se realizó un estudio descriptivo de las variables y se compararon la diferente aparición de complicaciones entre las variables recogidas y su posible asociación utilizando para las variables cuantitativas el test de la «t» de Student o la prueba de Kruskall-Wallis, si no existía igualdad de varianzas, y para las variables cualitativas el test de la Chi-cuadrado (Ji2) con corrección de Yates o el test de Fischer.
ResultadosEn el periodo de estudio citado se intervinieron de forma programada por parte del Servicio de Dermatología 2.789 pacientes, con 32 cirugías programadas con ingreso y 2.757 cirugías sin ingreso. La cohorte a estudio de pacientes intervenidos de diversos procedimientos dermatológicos, que precisaron la presencia de un anestesiólogo, fue de 534. La patología más incriminada en estos casos fue la exéresis de carcinomas basocelulares y espinocelulares con y sin injerto. Otras patologías tratadas han sido melanoma, carcinoma de labio, diversas cicatrices, fibromas, dermatofibromas, nevus melanocítico común, queilitis y leucoplasia de labio, queratosis actínicas, queratosis seborreicas, quistes de cuero cabelludo, quistes epidérmicos y verrugas. En la tabla 1 se expone el procedimiento y la patología de las intervenciones realizadas. Se efectuaron en régimen de cirugía mayor ambulatoria 502 procedimientos y 32 en régimen de corta estancia. El índice de sustitución global fue del 17,99%.
Etiología de lesiones dermatológicas tratadas en régimen de CMA y CCE
| Procesos dermatológicos tratados en la Unidad | |
| Etiología | Número |
| Carcinoma basocelular | 212 |
| Carcinoma espinocelular | 99 |
| Melanoma | 16 |
| Patología ungueal | 54 |
| Quistes epidérmicos | 32 |
| Quistes tricolémicos | 22 |
| Nevus melanocítico | 24 |
| Queratoacantoma | 12 |
| Otros tumores benignos | 55 |
| Otros tumores malignos | 2 |
| Otras etiologías | 6 |
| Total | 534 |
De los 2.789 pacientes intervenidos eran hombres 1.265 (45,35%) de la muestra y mujeres 1.524 (54,64%). La edad media de los pacientes fue de 73,65±4,89 años. Respecto a la clasificación del estado físico de la American Society of Anesthesiologists (ASA), solamente 42 casos (7,86%) eran ASA I y II. Los pacientes ASA III, aquellos con enfermedad sistémica grave pero no incapacitante, representan un 51,31% (276 pacientes), y el resto fueron enfermos catalogados como pacientes con enfermedad sistémica grave e incapacitante o ASA IV. En un 10,48% (56 casos) se utilizó anestesia general, en un 5,99% (32 casos) anestesia neuroaxial y en el resto diferentes protocolos de sedación consciente. No hallamos diferencias estadísticamente significativas entre la aparición de complicaciones y el tipo de régimen anestésico empleado (p=0,23).
La intervención quirúrgica más frecuente fue el injerto de piel y/o desbridamiento, representando un 60,75%. El número de pacientes intervenido por sesión quirúrgica fue de 6,02 pacientes-día. El tiempo medio quirúrgico fue de 39,56±18,45 minutos.
El número de intervenciones no realizadas el día de la programación en la cohorte de procedimientos dermatológicos que precisaron supervisión por el Servicio de Anestesiología fue de 36, con índice de suspensión global del 6,74%. Las causas más frecuentes de intervenciones no realizadas son las de índole médico (15/34) que representan el 35,29% de los casos, y de estas la presencia de enfermedad intercurrente es la principal incidencia. En la tabla 2 se refleja por años de estudio las variaciones de las intervenciones no realizadas por causas institucionales, del paciente y médicas.
El rendimiento quirúrgico medio en los diferentes años ha sido del 74,36%, con un valor máximo del 80,6% en el último año del estudio. Su variación a lo largo de años de estudio se refleja en la tabla 3, donde se observa un progresivo aumento de este ítem que se puede atribuir a la experiencia acumulada en esta modalidad quirúrgica y la inclusión de la entrevista telefónica en los días previos al ingreso del paciente.
El número de pacientes que requirieron ser ingresados en una cama hospitalaria, o índice de ingresos, fue de 14 (2,62%), y de forma predominante fueron ingresos inmediatos, los cuales suponen 12 (85,71%), y el resto fueron ingresos tardíos. Su variación a lo largo de años de estudio se refleja en la tabla 3.
Las complicaciones mayores, como son accidentes cardiovasculares y cerebrovasculares, infecciones graves y reagudización de enfermedades preexistentes ocurrieron en el periodo de estudio en 9 pacientes, por lo que el riesgo proporcional de sufrir una complicación mayor en nuestra serie es de 1:59. La complicación mayor más frecuente de nuestra serie es el coma diabético, que representa el 33,33% de todos los episodios. De los 9 pacientes con episodios de morbilidad importante o mayor, dos (1:267) tienen un fallo respiratorio, principalmente por aparición de un cuadro neumónico, dos (1:267) presentan angor prolongado, uno presenta un déficit del sistema nervioso central (1:267) y otro un cuadro de trombosis venosa profunda (1:267). Las complicaciones menores, como hipertensión, vómitos, náuseas y dolor de la herida quirúrgica, que requirieron ingreso hospitalario, fueron de 25 pacientes. Las causas más frecuentes fueron el síncope vasovagal y la infección de la herida quirúrgica (tabla 4). No hallamos diferencias estadísticamente significativas en la aparición de complicaciones menores y mayores respecto a la clasificación ASA (p=0,73, p=0,70) diagnóstico dermatológico (p=0,54, p=0,46) y edad (p=0,43, p=0,67) de forma respectiva. Hallamos diferencias estadísticamente significativas entre el tiempo de intervención quirúrgica y la aparición de complicaciones mayores (p=0,04), pero no en la aparición de complicaciones menores (p=0,28).
Complicaciones mayores por años de estudio
| Complicaciones mayores en Cirugía Dermatológica | ||||
| 2004 | 2005 | 2006 | 2007 | |
| Hemorragia mayor | 0 | 0 | 0 | 0 |
| Angor prolongado | 1 | 0 | 0 | 1 |
| Dolor torácico atípico | 0 | 0 | 0 | 0 |
| Infarto de miocardio | 0 | 0 | 0 | 0 |
| Accidente cerebrovascular | 1 | 0 | 0 | 0 |
| Broncoespasmo | 0 | 0 | 0 | 0 |
| Bloqueo auriculoventricular | 0 | 0 | 0 | 0 |
| Coma hiper-hipoglucémico | 0 | 1 | 1 | 1 |
| Tromboflebitis | 0 | 0 | 1 | 0 |
| Neumonía | 1 | 0 | 0 | 1 |
| Shock anafiláctico | 0 | 0 | 0 | 0 |
| Pancreatitis aguda | 0 | 0 | 0 | 0 |
| Insuficiencia cardiaca congestiva | 0 | 0 | 0 | 0 |
| Taquiarritmias | 0 | 0 | 0 | 0 |
| Complicaciones totales | 3 | 1 | 2 | 3 |
El total de enfermos con ingreso hospitalario procedentes de su domicilio representa el 6,34% del total de pacientes intervenidos en régimen de CMA. No se han producido casos de exitus en la unidad durante el periodo de estudio. En las tablas 4 y 5 se exponen respectivamente todas las complicaciones mayores y menores acontecidas en la Unidad en el periodo de estudio citado que precisaron ingreso hospitalario.
Complicaciones menores por años de estudio
| Complicaciones menores en Cirugía Dermatológica | ||||
| 2004 | 2005 | 2006 | 2007 | |
| Hemorragia menor | 1 | 1 | 2 | 2 |
| Dolor herida quirúrgica | 2 | 0 | 1 | 1 |
| Cólico reno-uretral | 0 | 0 | 0 | 0 |
| Síncope de diversa etiología | 1 | 0 | 1 | 0 |
| Dolor lumbar mecánico | 0 | 0 | 0 | 0 |
| Retención urinaria | 0 | 1 | 0 | 0 |
| Reacción alérgica | 0 | 0 | 0 | 0 |
| Cefalea postpunción dural | 0 | 0 | 0 | 0 |
| Vértigos | 0 | 0 | 0 | 1 |
| Vómitos | 2 | 1 | 0 | 0 |
| Fiebre | 0 | 0 | 0 | 0 |
| Infección herida quirúrgica | 1 | 0 | 1 | 1 |
| Ileo paralítico | 0 | 1 | 0 | 0 |
| Crisis ansiedad | 0 | 0 | 0 | 0 |
| Reagudizacion EPOC | 0 | 1 | 1 | 0 |
| Infección respiratoria | 0 | 0 | 0 | 0 |
| Infección urinaria | 0 | 0 | 1 | 0 |
| Complicaciones totales | 7 | 6 | 7 | 5 |
La principal aportación de este trabajo es la constatación de que la CMA es un excelente modelo organizativo de asistencia quirúrgica multidisciplinar que permite tratar pacientes dermatológicos bien seleccionados de una manera efectiva, segura y eficiente.La diferencia fundamental entre la cirugía con ingreso y la que tiene régimen ambulatorio es que en esta última el paciente pasará el postoperatorio en su domicilio, así cualquier pequeña adversidad, que es asumida por la familia y el propio paciente, se convierte en una complicación cuando se trata de cirugía ambulatoria. El anestesiólogo es una figura clave en el circuito de la CMA, al estar implicado en los cuidados pre-intra y postoperatorios. Actualmente, la seguridad de las distintas técnicas dermatológicas y anestésicas es alta; aun así las complicaciones banales son relativamente frecuentes y pueden producir retrasos en las altas, ingresos no planificados y reingresos. La cirugía dermatológica, a pesar del aumento en los últimos años de la complejidad de las diversas técnicas quirúrgicas y de la cirugía oncológica, se puede considerar actualmente una cirugía consolidada en las opciones de CMA y CCE. Esta modalidad quirúrgica conlleva un importante ahorro económico con una disminución de la estancia hospitalaria sin merma en la seguridad y calidad asistencial del paciente4.
La mayoría de los casos intervenidos de cirugía dermatológica no han requerido ingreso hospitalario, siendo posible resolver el problema quirúrgico mediante cirugía menor ambulatoria bajo anestesia local, que en nuestra serie representa un 80,85% (2.255 casos). En determinados casos con elevada complejidad quirúrgica, alta comorbilidad o no colaboradores, un 19,64% (534 pacientes), ha sido necesario recurrir a diversas técnicas anestésicas o vigilancia anestésica monitorizada, y el paciente debe permanecer en el área postquirúrgica hasta su total recuperación y vuelta al domicilio; o de una manera más infrecuente (1,14%, 32 casos) mediante cirugía de corta estancia, que sí requiere un breve ingreso hospitalario. La cirugía en Dermatología puede ser una cirugía compleja, como refleja la literatura5.
La patología más incriminada en los casos que se ha requerido algún tipo de apoyo anestésico ha sido la exéresis de carcinoma basocelular y espinocelular, de acuerdo con otras series quirúrgicas3.
La contraindicación anestésica suele ser provisional y normalmente responde a la necesidad de estabilizar una enfermedad evolutiva. La consulta preoperatoria tiene como fin estabilizar la patología de base y minimizar los riesgos perioperatorios3. Es de destacar en nuestra serie que si exceptuamos los pacientes con discapacidad psíquica, el resto presenta una alta comorbilidad asociada, representando los pacientes ASA III y IV un 91,94% (491 pacientes). La última década ha supuesto un franco declive de la anestesia general, quedando relegada a pacientes pediátricos y a aquellos no colaboradores, a favor de las técnicas de sedación consciente bajo vigilancia anestésica monitorizada6. En nuestra serie el tipo de anestesia, la edad y el estado basal catalogado por la clasificación ASA no se relacionan con la aparición de complicaciones médicas. Una proporción importante de los pacientes de nuestra cohorte de cirugía en Dermatología son personas de edad avanzada, con una edad media de 73,65±4,89 años, y a menudo dichas intervenciones representan un elemento esencial para aumentar la autonomía y la mejora psicológica de estos pacientes. Los regímenes ambulatorios ejercen un trastorno mínimo sobre las costumbres del paciente y le evitan la incomodidad que supone pasar la noche fuera de casa.La tasa de ingresos en las unidades suele oscilar entre 1-2%7,8, aunque en la literatura mundial se reflejan resultados con un amplio rango, entre 0,28-9,50%17. En nuestro trabajo la tasa de ingresos no planificados (2,62%) es más alta que los descritos en otras series9, aunque dentro de los límites aceptables; una posible explicación es que nosotros incluimos procedimientos complejos sin límite de duración de tiempo y sin limitación por el estado físico basal; al contrario, habitualmente en los pacientes sanos, sin una patología importante, se realizan intervenciones en quirófano sin supervisión por anestesiólogos. Debemos recordar que los datos recogidos reflejan la cohorte de 534 pacientes con un estado de salud altamente deteriorado. En el presente estudio no hemos recogido las causas sociales de ingresos. Se constata que la aceptación para realizar intervenciones dermatológicas en pacientes con estado físico más deteriorado y mayor número de comorbilidades se traduce en un aumento del índice de ingresos.
En diversos estudios se comprueba que las tasas de reingresos domiciliarios son extremadamente bajas, con cifras inferiores al 1%10,11, llegando incluso al 0,15%10; en nuestra serie la cifra de 6,34% no se encuentra en consonancia con lo publicado. Son habituales las complicaciones debidas a los antecedentes del paciente. Las nuevas técnicas anestésicas minimizan los efectos cardiovasculares y respiratorios de la anestesia general y permiten reducir aún más la morbilidad postoperatoria. Estos resultados sugieren, para el presente y futuro de la CMA en Dermatología, la consideración de una técnica anestésico-quirúrgica eficiente, con un futuro prometedor. Las complicaciones mayores se pueden definir como aquella respuesta adversa con potencial para provocar un grave daño. Las complicaciones menores son aquellas respuestas adversas con mínimo potencial para producir un daño grave. Los estudios afirman que las complicaciones importantes no son frecuentes12 y la mortalidad es extremadamente rara13. La mortalidad tras CMA oscila entre 1/66.500 y 1/11.273; Natof13 publicó una serie de 1,1 millones de casos ambulatorios tras anestesia general con una mortalidad de 0,15/10.000, cifras considerablemente menores que las publicadas respecto a cirugía con ingreso tradicional. La mortalidad afecta fundamentalmente a pacientes de edad avanzada, y sus principales causas son de tipo cardiovascular. No se ha derivado mortalidad alguna en nuestra cohorte de CMA. Los casos de infarto de miocardio, embolismos pulmonares y déficits cerebrales son extremadamente infrecuentes, con una incidencia tan baja como la que puede esperarse por la edad del paciente en grupos sin intervención quirúrgica14; así, en nuestra serie, escogida en aquellos pacientes con cirugías complejas y con salud altamente deteriorada, solo aparecen 9 complicaciones mayores. Los eventos suelen aparecer aproximadamente en los dos primeros días tras la intervención, aun así se estima que aproximadamente un 40% ocurrirán entre las 48 horas y el mes tras el acto médico15.La piedra angular no es la mortalidad, la cual se encuentra en cifras inferiores a las esperadas en función de los datos demográficos, el principal reto es la morbilidad ligada a la anestesia y la intervención16. Las complicaciones perioperatorias están más frecuentemente relacionadas con la cirugía que con la condición médica perioperatoria17. Su incidencia se estima en un 3% y las más frecuentes son fallo de injerto, infección de herida quirúrgica y hemorragia2,3,11. En nuestra serie, la mayoría de las complicaciones fueron menores o leves, siendo la hemorragia la complicación menor más frecuente con 6 casos (1,12%), seguida de dolor e infección de la herida quirúrgica. Estos resultados deberían incitar a la imperiosa necesidad de cumplimentación de los protocolos analgésicos para todos los pacientes que se intervengan en nuestro bloque quirúrgico, indistintamente de la intervención y tipo de anestesia practicada. El dolor severo puede ser factor desencadenante de vómitos, y el tratamiento del dolor a su vez puede exacerbar los cuadros eméticos14,18.
En nuestro estudio la causa más común de ingreso hospitalario son las alteraciones del metabolismo glucídico; otros autores encuentran resultados similares7,19,20. Los cuadros de vómitos y náuseas clásicamente se han considerado una importante causa de admisiones hospitalarias14, aunque su incidencia ha declinado en los últimos años con la inclusión de nuevos fármacos antiheméticos. Alrededor del 90% de los pacientes de CMA presentan alguna alteración tras ser dados de alta21, y aproximadamente un tercio de todas las complicaciones postquirúrgicas ocurren durante los dos días posteriores a la intervención. Por ello se deben crear nexos de unión entre la atención especializada y la atención primaria para el control postquirúrgico de estos pacientes22.
Las limitaciones del presente estudio son las de ser un estudio retrospectivo y tener un sesgo de gravedad, al incluirse solo aquellos pacientes con alta complejidad quirúrgica y elevada comorbilidad, por lo que los datos pueden estar sobredimensionados. Por otro lado, la base de datos utilizada es gestionada por el Servicio de Anestesiología con carencias en el aspecto quirúrgico, que deberían ser subsanadas en un futuro inmediato con una mayor colaboración de los servicios quirúrgicos. Es necesario desarrollar sistemas de codificación que nos permitan medir la complejidad tanto de los pacientes en sí mismos como de los diferentes tipos de intervenciones. Las diferentes unidades de CMA deberían poseer registros históricos y medición de forma periódica de diversos indicadores de calidad23. Estos registros e indicadores pueden servir de guía para establecer unos estándares nacionales que nos orienten para mejorar día a día nuestros resultados.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.