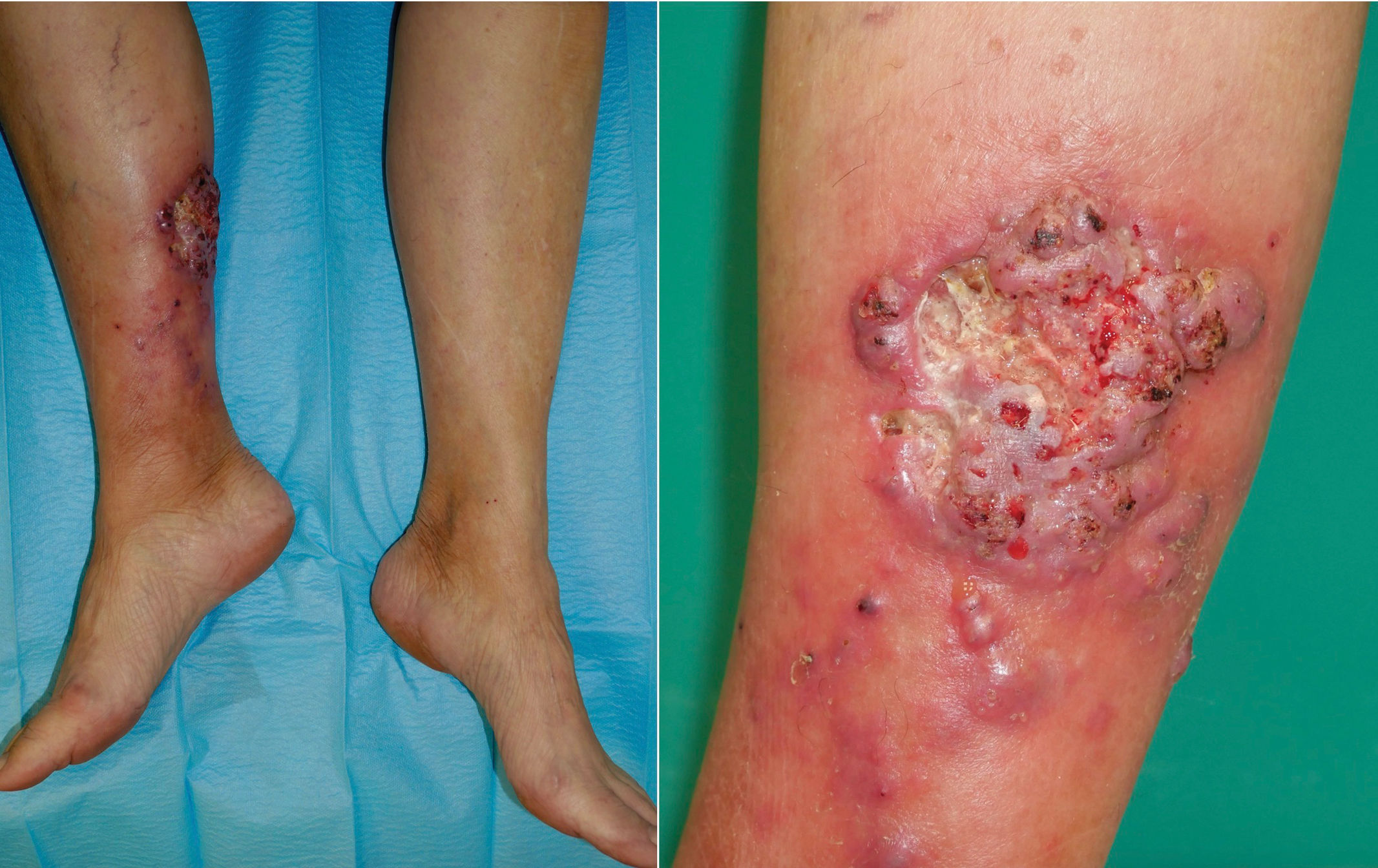
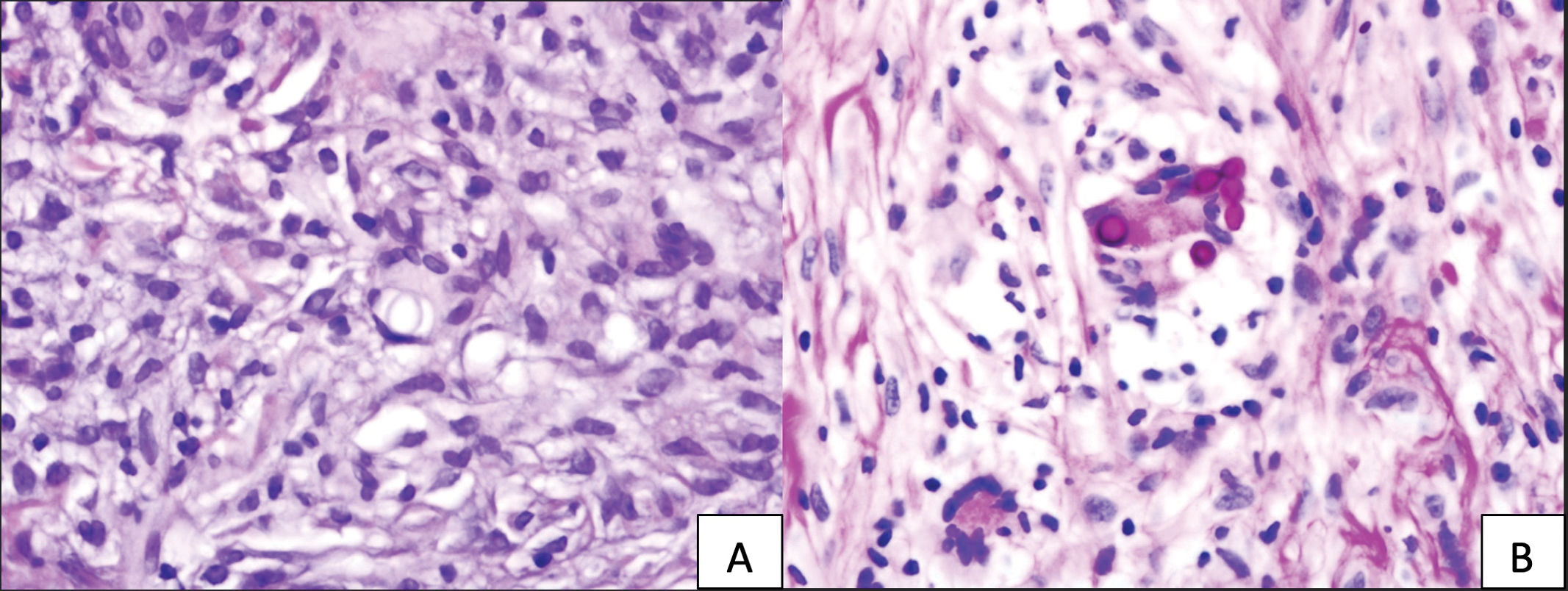
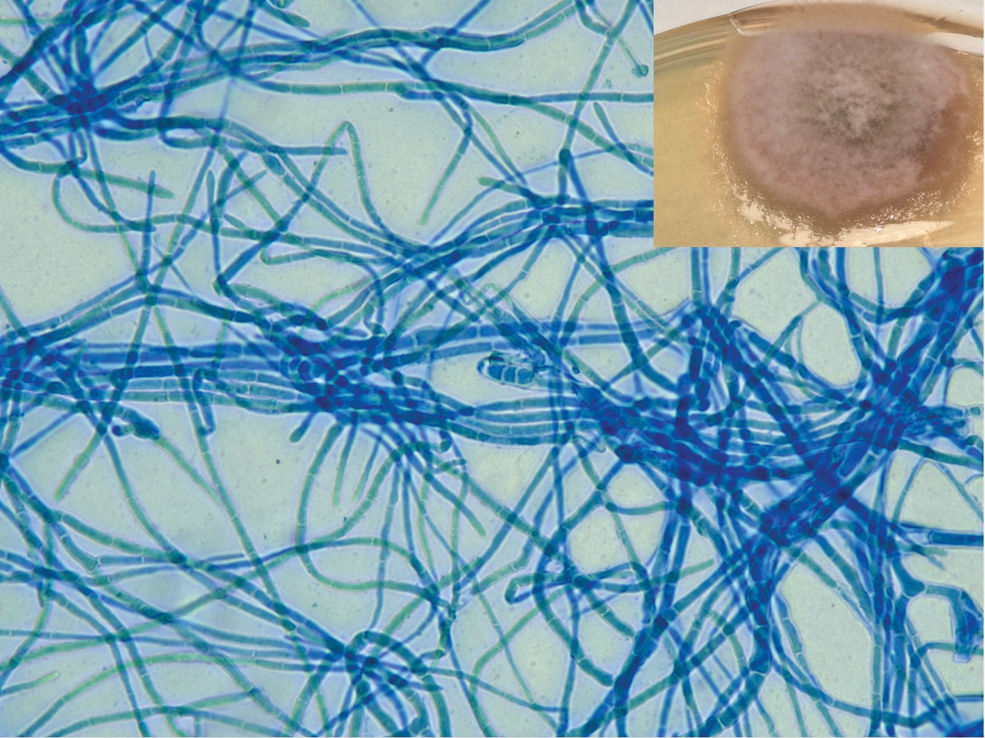
Una mujer de 69 años que recibió trasplante de riñón en 2014 y con terapia inmunosupresora triple (prednisona [5mg/día], ácido micofenólico [180mg b. i. d.] y tacrolimus [8mg/día]) buscó atención médica por historia de 3 meses de lesión cutánea de evolución progresiva en su pierna derecha. La exploración física reveló la presencia de una placa cutánea exofítica de 10×7cm, caracterizada por bordes malamente definidos y mamilados, nódulos violáceos en la región circundante siguiendo un patrón linfocutáneo esporotricoideo, y ulceración con base fibrinosa en el centro. La lesión exhibió induración y adherencia a los márgenes más profundos, con supuración sérica y serosanguínea concomitante (fig. 1). La paciente no tenía dolor ni síntomas sistémicos, y no se detectó linfadenopatía inguinal. Reconoció haber recibido inyecciones ocasionales de insulina en la zona afectada, no identificándose contexto epidemiológico. En el curso de 3 meses, la lesión recibió intervenciones terapéuticas con antibióticos y corticosteroides tópicos y sistémicos, no observándose mejora. El examen histopatológico reveló hiperplasia pseudoepiteliomatosa y granulomas en la dermis superior y media. Se detectaron estructuras ovales transparentes con doble membrana, realizándose ácido peryódico de Schiff más diastasa (fig. 2). Se realizó un cultivo en medio Sabouraud-cloranfenicol, seguido de evaluación microscópica utilizando tinción de azul de lactofenol (fig. 3).
Placa exofítica con bordes bien definidos de 10×7cm, junto con nódulos violáceos en la zona circundante. El centro de la placa revela la presencia de úlcera con trasfondo de fibrina, rodeada por límites vegetativos, bordes mamilados y tejido friable. La lesión mostró induración y adherencia a las capas más profundas, con supuración serohemática.
(A) La tinción con hematoxilina-eosina muestra estructuras ovales y transparentes visibles, con membrana doble clara en el centro. (B) La tinción PAS-D destaca la respuesta afirmativa de estas estructuras dentro de una célula multinucleada, situada en el punto de la imagen focal, y delimitada por una membrana bien demarcada.
Placa de Petri con medio Sabouraud-cloranfenicol, colonia esponjosa de color ceniza que presenta un perímetro débil y una superficie inferior de color negro. La evaluación microscópica de la tinción de azul de lactofenol reveló hifas tabicadas oscuras. La imagen muestra conidias con septos transversos situados en el centro de la imagen.
¿Cuál es el diagnóstico?
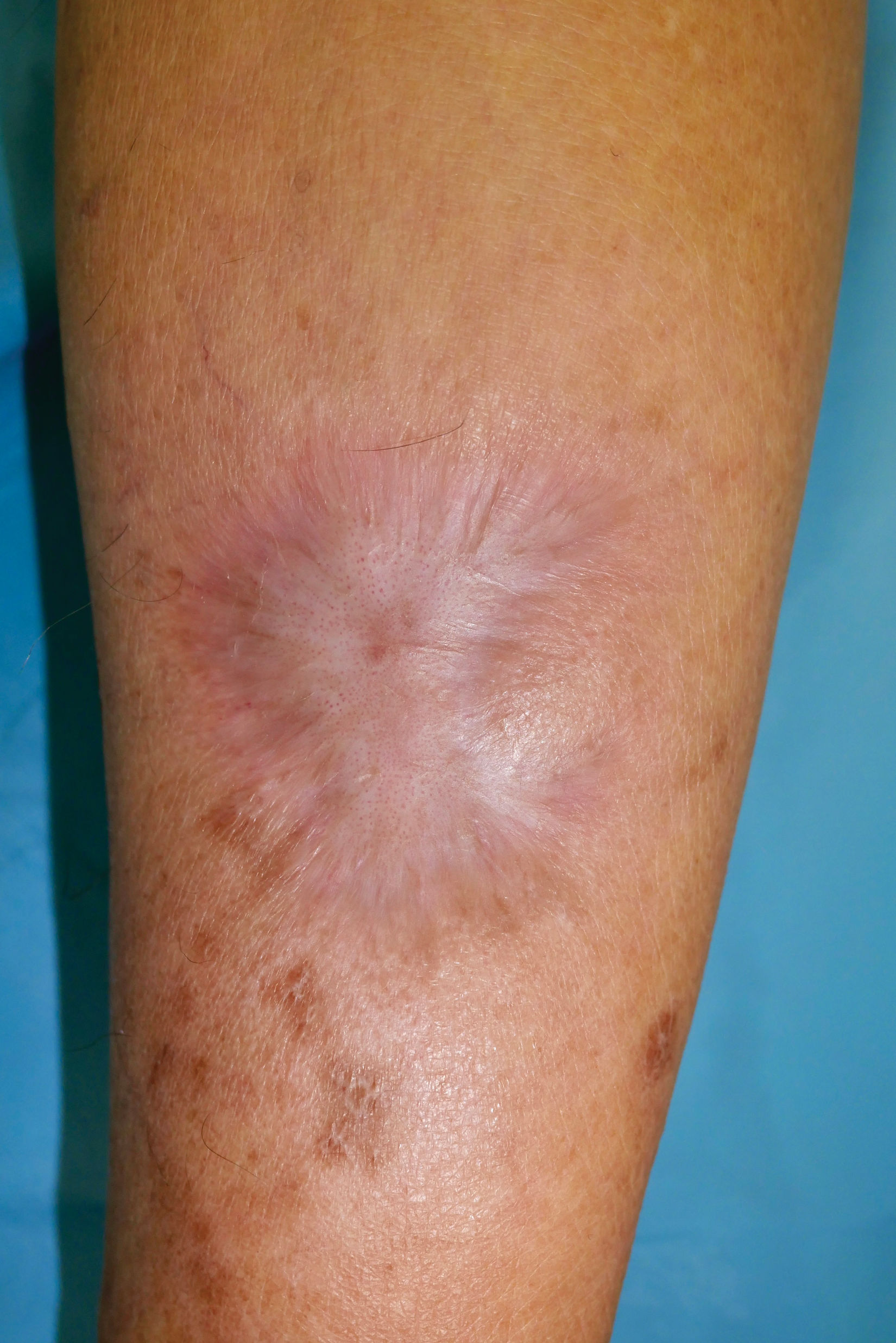
Diagnóstico y comentariosEl cultivo fúngico aisló un hongo dematiáceo consistente con especies de Alternaria (fig. 3). La secuenciación de ADN confirmó Alternaria infectoria como agente causativo, excluyendo la PET de cuerpo entero una extensión fúngica invasiva. El tratamiento incluyó extirpación quirúrgica intensiva, seguida de régimen terapéutico de 2 meses de administración de anfotericina B seguida de voriconazol oral. Se detectó trastorno renal transitorio y niveles ligeramente elevados de transaminasas durante la terapia con anfotericina, resolviéndose ambas condiciones al finalizarse el tratamiento. La paciente sigue asintomática tras 6 meses de seguimiento diligente (fig. 4).
La feohifomicosis, un término introducido por Ajello et al. en 1974, hace referencia a infecciones fúngicas que se distinguen por estructuras hifales altamente pigmentadas1. Se ha documentado en la literatura un número limitado de formas clínicas de feohifomicosis, siendo las especies de Alternaria agentes causativos raros2. Este hongo dematiáceo generalizado ha sido crecientemente identificado como patógeno oportunista, causando infecciones cutáneas y subcutáneas particularmente en individuos inmunocomprometidos2–4. Dichas infecciones se manifiestan normalmente como lesiones aisladas en las extremidades, con frecuencia tras un episodio traumático2,3,5. Las infecciones por A. infectoria se describen normalmente en los receptores de órganos sólidos, y en especial aquellos con trasplante renal3. Sin embargo, el patrón linfocutáneo esporotricoide es un hallazgo raro6, causando un rango amplio de diagnósticos diferenciales. Previamente a la biopsia, los individuos inmunocomprometidos con este patrón raro reciben diagnósticos equivocados, a veces vinculados a orígenes infecciosos tales como micobacterias atípicas o procesos neoproliferativos que implican metástasis en tránsito o condiciones linfoproliferativas tales como linfomas tipo B. Dichos diagnósticos erróneos pueden conducir seguidamente a la implementación demorada de las terapias adecuadas de manejo de la infección. Los hallazgos histopatológicos varían dependiendo del estadio de la lesión; las lesiones tempranas (historia<3 meses) muestran normalmente cambios epidérmicos, infiltrado dérmico inflamatorio mixto y estructuras fúngicas con histiocitos, apareciendo como hifas de redondas a ovales, con paredes retráctiles gruesas2,4. Por el contrario, las lesiones avanzadas (historia>3 meses) demuestran normalmente una inflamación granulomatosa prominente en capas cutáneas más profundas2,4. La biopsia muestra normalmente la presencia de estructuras fúngicas caracterizadas por forma de redonda a oval y paredes gruesas retráctiles2. El diagnóstico microbiológico en las infecciones por Alternaria ha ganado importancia, dada la aparición de especies nuevas, siendo A. infectoria la especie más común identificada en los estudios recientes3,4. El diagnóstico preciso es esencial para guiar el tratamiento antifúngico, optimizar los resultados del paciente evitando las intervenciones no efectivas, y predecir el mejor fármaco, con fines terapéuticos3,4,7,8. El manejo implica reducir la inmunosupresión, practicar la cirugía escisional e introducir un régimen de 3 a 6 meses de terapia antifúngica amplia, que incluya principalmente azoles8. Dado que sigue incrementándose el número de casos, son necesarios estudios adicionales para establecer el enfoque de manejo más efectivo para esta población inmunosuprimida susceptible3.
Aunque en los receptores de trasplantes las infecciones por A. infectoria están bien documentadas, el patrón linfocutáneo esporotricoide es un hallazgo todavía raro. La identificación temprana de estas infecciones fúngicas, y en particular en presentaciones atípicas tales como la linfocutánea esporotricoide, es de gran importancia para el manejo óptimo en los pacientes inmunosuprimidos. Este caso subraya la contribución esencial de los dermatólogos a la realización de diagnósticos diferenciales meticulosos, y a la promoción de la sospecha clínica temprana. Asimismo, destaca el papel fundamental del proceso diagnóstico riguroso, así como la imperatividad de los tratamientos antifúngicos individualizados para garantizar la idoneidad y eficacia del tratamiento.
Conflicto de interesesLos autores declaran la ausencia de conflicto de intereses.
Quisiéramos expresar nuestro agradecimiento a Alba Romero Caballero, Esther Sanchis Vidal, Anabel Fernández Navarro, Marc Blasi Brugue, Ariadna Quer Pi-Sunyer e Inés Perezpayá Alonso por sus contribuciones inestimables a la adquisición de imágenes y el desarrollo de este artículo.