Desde la descripción original de la alopecia frontal fibrosante (AFF) por Kossard en 19941, se han publicado un centenar de casos de mujeres de edad avanzada que presentaban un retroceso de la línea de implantación frontotemporal. Varias series clínicas y numerosos casos clínicos aislados permiten actualmente una adecuada descripción de las manifestaciones clinicopatológicas de esta entidad; sin embargo, desde el punto de vista terapéutico, no existen ensayos clínicos en pacientes con AFF, por lo que la evidencia disponible en cuanto a las opciones de tratamiento procede de las mismas series descriptivas y casos clínicos publicados.
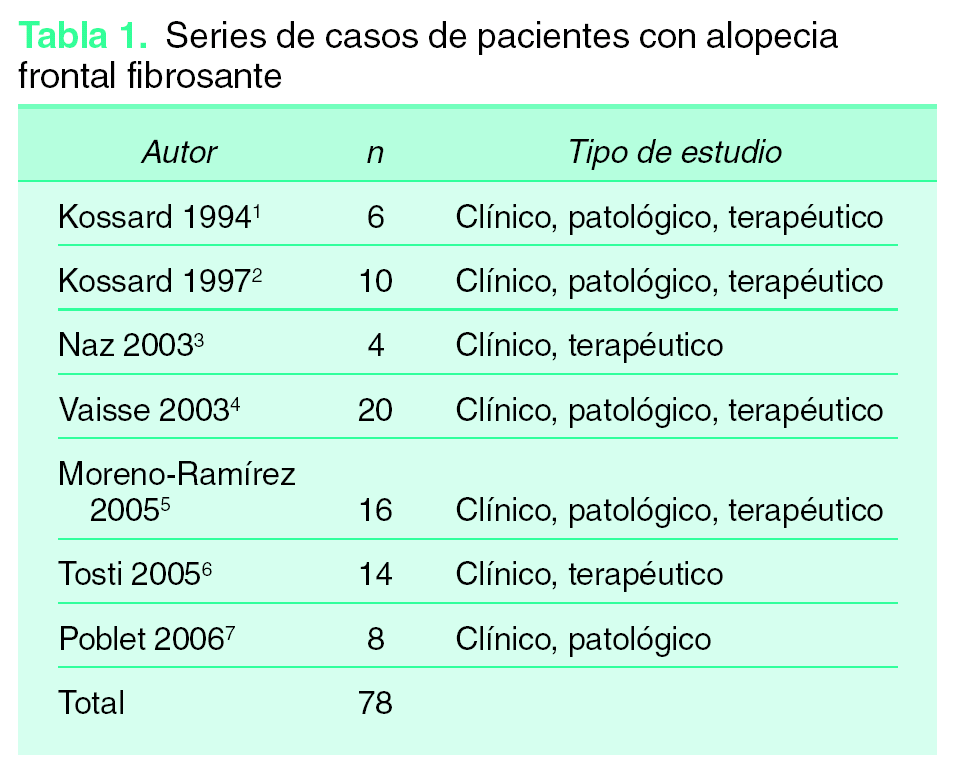
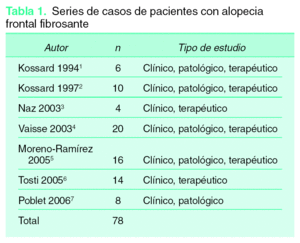
Para el desarrollo de este artículo se procedió a la revisión de la literatura existente sobre la AFF. Mediante la búsqueda en Medline y Embase bajo el término «frontal fibrosing alopecia» y seleccionando series descriptivas con 4 pacientes o más se obtuvieron un total de 7 estudios que incluían un total de 78 pacientes con AFF (tabla 1)1-7. Por la heterogeneidad de la información aportada en los casos clínicos aislados, estos fueron descartados. No se encontraron otros tipos de estudios primarios ni ensayos clínicos sobre tratamiento en pacientes con AFF. De las series clínicas incluidas se extrajo toda la información clínica, patológica y terapéutica disponible.
Valoración diagnóstica de la alopecia frontal fibrosante
La AFF es una entidad de diagnóstico clínico en la mayoría de los casos, en la que está indicado el estudio histopatológico en aquellas pacientes con clínica no concluyente y siempre teniendo en cuenta una serie de recomendaciones que se describen más adelante. Otras pruebas complementarias no han aportado beneficio alguno en el diagnóstico de la AFF.
Diagnóstico clínico
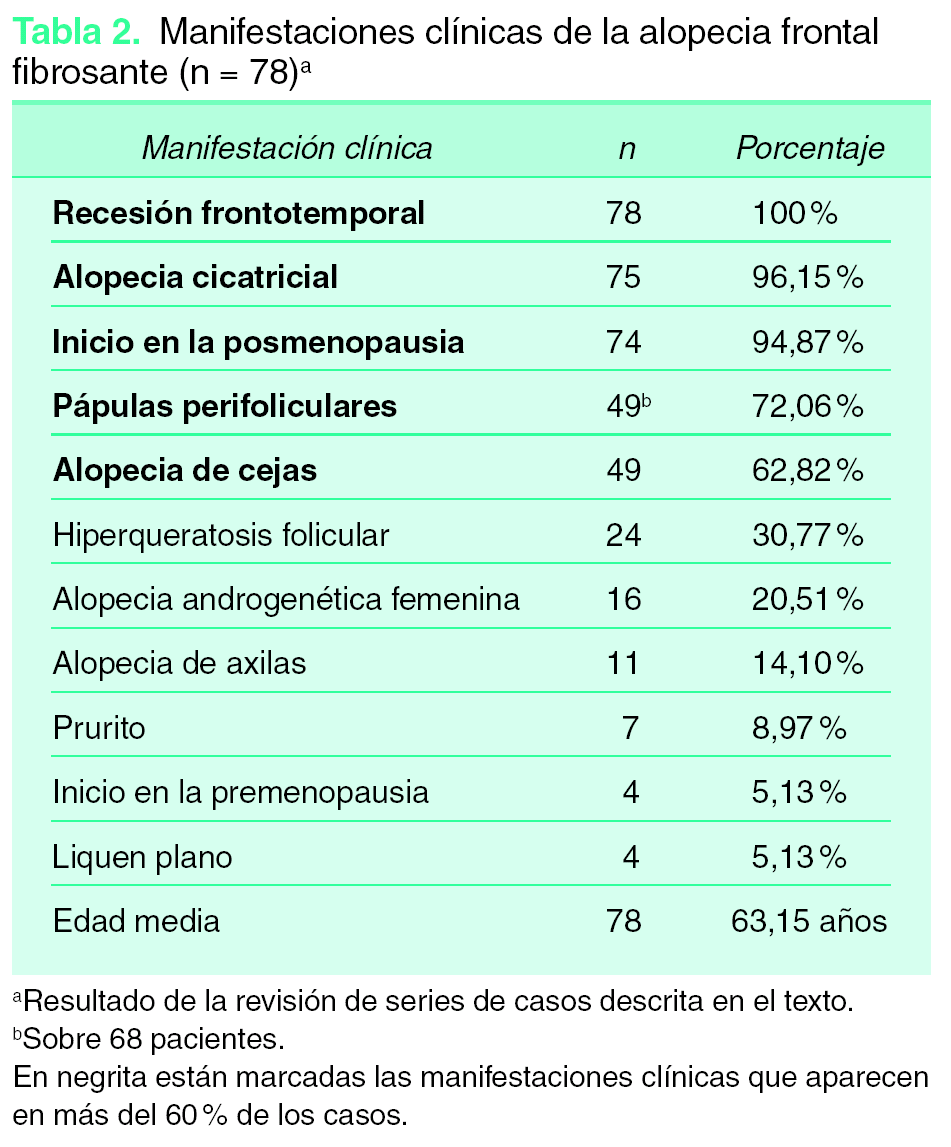
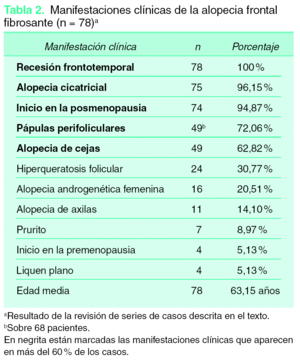
La AFF se caracteriza por la recesión o retroceso de la línea de implantación frontotemporal, con cambios cicatriciales en la superficie alopécica, acompañada de alopecia de las cejas en numerosos casos y de inicio habitual en mujeres posmenopáusicas1,2 (fig. 1). Se trata, por tanto, de una entidad clínicamente bien diferenciada; no obstante, excepto por la recesión de la línea de implantación presente en el 100 % de los pacientes, el resto de las manifestaciones clínicas descritas en la AFF aparecen con una frecuencia variable y, por lo tanto, con diferente interés para el diagnóstico clínico (tabla 2).
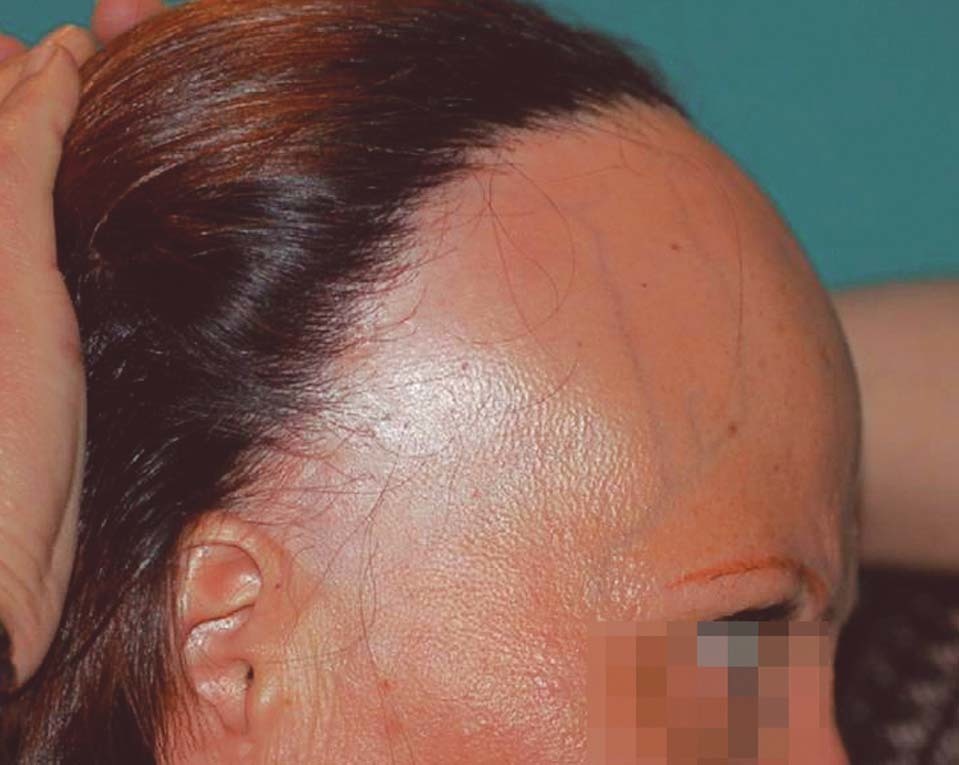
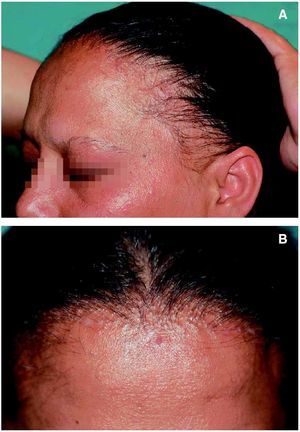
Figura 1. Retroceso de la línea de implantación frontotemporal en una mujer de 58 años. Se observa la pérdida completa del pelo de la ceja camuflada por la paciente mediante maquillaje.
Los cambios cicatriciales de la superficie alopécica, el inicio después de la menopausia, la presencia de pápulas perifoliculares y la alopecia de las cejas aparecieron en más del 60 % de las pacientes con AFF de las series clínicas revisadas (tabla 2). Otras manifestaciones como la hiperqueratosis folicular, la alopecia androgenética femenina asociada, la alopecia de axilas, el prurito y el liquen plano o liquen plano pilar (LPP) fueron identificadas en menos del 30 % de las pacientes con AFF (tabla 2). A continuación se detallan las manifestaciones clínicas descritas en pacientes con AFF:
Recesión de la línea de implantación frontotemporal
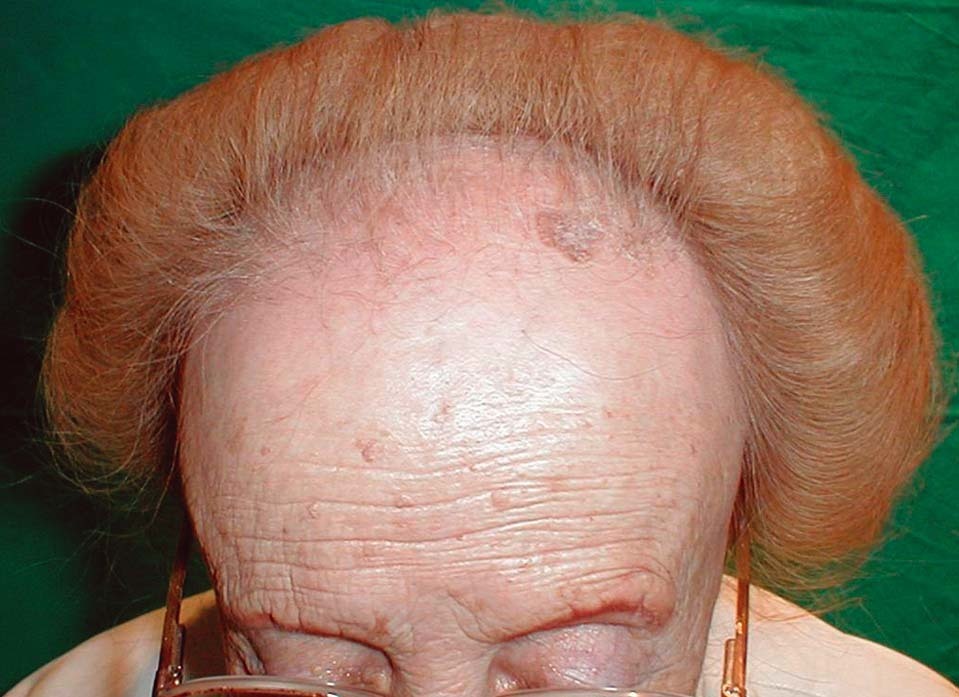
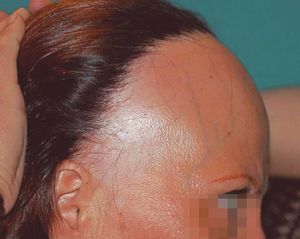
El retroceso progresivo de la línea de implantación frontotemporal y parietal es la manifestación clínica más constante y característica de la AFF. Está presente en el 100 % de las pacientes y por tanto es condición sine qua non para su diagnóstico. El retroceso de la línea de implantación se inicia habitualmente de forma simétrica y bilateral, dando lugar a una banda de alopecia de entre 0,5 y 8 cm desde la línea de implantación primitiva (fig. 1). El curso de la alopecia es lentamente progresivo, con cese espontáneo de la progresión después de varios años desde su inicio. No obstante, en algunos casos de larga evolución puede llegarse a la pérdida total de cabello del área frontoparietal con un patrón de alopecia «de payaso» (fig. 2). En una de las series revisadas se incluye como AFF un caso en el que también presentaba recesión de la línea de implantación occipital7.
Figura 2. Alopecia frontal fibrosante de larga evolución en una mujer de 82 años. El retroceso de la línea de implantación progresa hasta la línea del vértex. Se observa alopecia difusa de las cejas.
Alopecia cicatricial
En el 96 % de los casos de pacientes con AFF publicados se describen cambios en la superficie alopécica consistentes en piel pálida con borramiento de las aperturas foliculares y atrofia cutánea. Estos cambios cicatriciales son habitualmente leves, sin que se haya descrito induración ni esclerosis clínicamente evidente. El área de cuero cabelludo afectada presenta un aspecto peculiar que se diferencia claramente de la piel frontal hiperpigmentada por el daño solar crónico. Estos cambios son comunes a otras entidades que cursan con alopecia cicatricial, por lo que no serán útiles para el diagnóstico diferencial entre ellas.
Inicio en mujeres posmenopáusicas
La lenta progresión de la enfermedad y la levedad de los estadios iniciales dificultan la estimación de la edad exacta a la que la enfermedad comienza, con retrasos diagnósticos de entre 1 y 18 años2,6.
En los trabajos publicados, la edad de inicio de la AFF osciló entre 45 y 82 años, con una edad media en todas las pacientes revisadas de 63,15 años.
La AFF fue descrita inicialmente en mujeres posmenopáusicas, lo que llevó a acuñar el término de «alopecia frontal fibrosante posmenopáusica»2. En las series publicadas, el inicio después del climaterio se describió en el 94,87 % de las pacientes, existiendo por tanto un 5,13 % de casos de AFF de inicio en mujeres premenopáusicas. A pesar de la significativa mayoría de casos con comienzo posmenopáusico, y a la ausencia de influencia de la terapia hormonal sustitutiva en la evolución de la alopecia, algunos autores prefieren desvincular del término AFF cualquier referencia al estado hormonal de la paciente5,7.
Eritema, pápulas e inflamación perifolicular
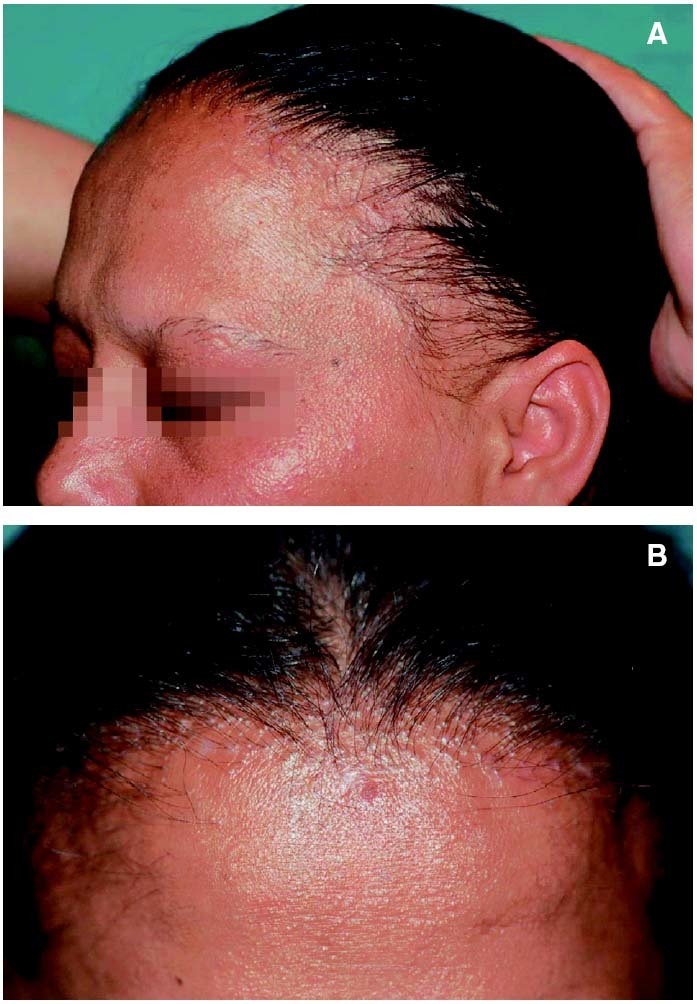
En un 72 % de pacientes con AFF se han descrito pápulas inflamatorias y/o eritema folicular y/o perifolicular en la línea de progresión de la alopecia (fig. 3). Estas manifestaciones, habituales en el liquen plano pilar (LPP), están presentes especialmente en los estadios iniciales de la AFF, correlacionándose con la fase inflamatoria del cuadro. La presencia de estas lesiones, junto con el cuadro histopatológico habitual, dieron lugar a la consideración de la AFF como un subtipo clínico de LPP8.
Figura 3. Alopecia frontal fibrosante en una mujer de 62 años. (A) Recesión de la línea de implantación frontotemporal con alopecia difusa de las cejas. (B) Pápulas foliculares en la línea de progresión de la alopecia.
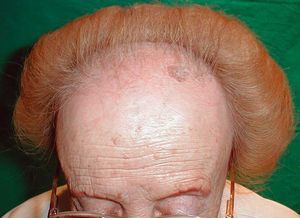
Alopecia de las cejas
El adelgazamiento y/o la pérdida parcial o total del pelo de las cejas se ha descrito en el 62,82 % de las pacientes con AFF. De forma característica, se observa la pérdida del pelo del tercio lateral de las cejas, que en algunos casos puede progresar a la pérdida total de la ceja (figs. 2 y 3A). No obstante, en otros casos lo que existe es un adelgazamiento difuso de las cejas que proporciona un aspecto poco poblado de las mismas. En una paciente de la serie de Kossard se observó la pérdida de las pestañas2. La alopecia de las cejas es una característica también frecuente de la alopecia areata; varias pacientes con AFF de las series revisadas fueron inicialmente diagnosticadas de alopecia areata en presencia de la pérdida total o parcial del vello de las cejas.
Hiperqueratosis folicular
La presencia de tapones córneos o pápulas hiperqueratósicas foliculares ha sido descrita en el 30,77 % de las pacientes con AFF, y deben diferenciarse de las lesiones que se encuentran en los pacientes con el síndrome de Piccardi-Lassueur-Graham-Little, presentes de forma generalizada en el tronco y extremidades.
Alopecia androgenética femenina
El 20 % de las pacientes con AFF incluidas en las series estudiadas presentaban diferentes grados de alopecia androgenética de patrón femenino. Esta asociación, consecuencia de la edad de la paciente con AFF, da lugar a un patrón clínico en el que se puede observar la recesión de la línea frontotemporal junto a una alopecia difusa del resto del cuero cabelludo5.
Alopecia de las axilas
Hasta en el 14,10 % de las series revisadas, se describió un adelgazamiento generalizado del pelo de otras localizaciones corporales especialmente de las axilas. Esta pérdida de vello axilar puede acompañarse de un descenso de la densidad pilosa de otras localizaciones (pubis, extremidades, etc.) que, en algunos casos, se acompañaba de atrofia cutánea leve y eritema folicular disperso2,6. En algunos casos esta pérdida de vello en axilas y extremidades fue interpretada como compatible con el síndrome de Piccardi-Lassueur-Graham-Little, especialmente en los casos con pápulas queratósicas foliculares, hallazgo presente en todos los pacientes con este síndrome. Sin embargo, la recesión de la línea frontotemporal, en lugar de una alopecia multifocal cicatricial orienta el diagnóstico hacia la AFF2.
Prurito
Un 8 % de las pacientes con AFF refirieron prurito localizado en el cuero cabelludo.
Dermatosis asociadas
Al contrario de lo que ocurre con el LPP, el cual se asocia a lesiones de liquen plano hasta en el 50 % de los pacientes, sólo un 5 % de las pacientes con AFF presentaron lesiones compatibles con liquen plano en otras localizaciones. En algunas pacientes con AFF se ha demostrado positividad de los anticuerpos antinucleares, sin embargo no se han descrito en las series clínicas revisadas pacientes con lupus eritematoso2 ni otras enfermedades autoinmunes.
Diagnóstico histopatológico
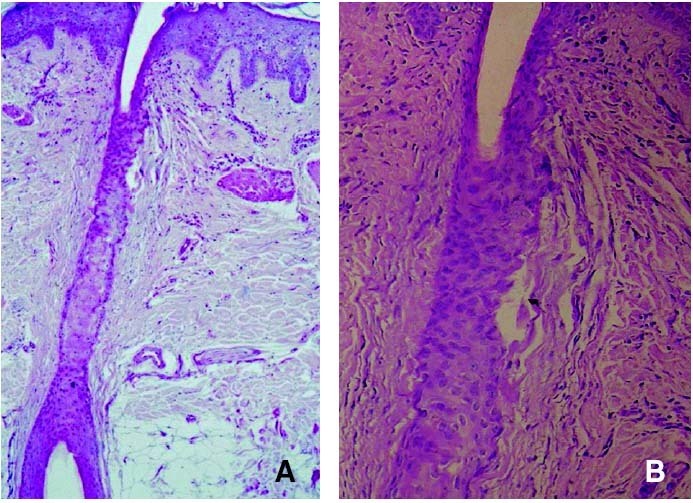
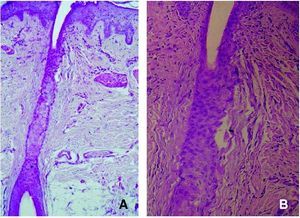
El cuadro histopatológico descrito originalmente por Kossard y confirmado en estudios posteriores, consistió en la presencia de un infiltrado perifolicular liquenoide a la altura del istmo e infundíbulo, con fibrosis perifolicular en capas de cebolla y fibrosis lamelar a la misma altura que el infiltrado inflamatorio1,2. Estas manifestaciones histopatológicas, demostradas en las 16 pacientes de la serie de Kossard, fueron indistinguibles de los cambios histopatológicos de los casos de LPP multifocal. Sin embargo, en la serie clínicopatológica de Poblet et al se describieron cambios dermatopatológicos que pueden permitir el diagnóstico diferencial entre ambas entidades7 (fig. 4 y tabla 3).
Figura 4. Imagen histopatológica de la alopecia frontal fibrosante en la que se observa un infiltrado inflamatorio perifolicular leve (hematoxilina-eosina, ×40) (A), con fibrosis lamelar alrededor del istmo e infundíbulo folicular (hematoxilina-eosina, ×100) (B).
Por lo tanto, en aquellos casos en los que las manifestaciones clínicas no sean suficientes para emitir un diagnóstico de AFF, deben seguirse las siguientes recomendaciones para un adecuado estudio histopatológico:
1.Practicar biopsias tipo punch de 6 a 8 mm en el área de progresión de la alopecia, en la que todavía existe pelo, incluyendo en la misma folículos y pápulas perifoliculares si fueran evidentes.
2.Deben llevarse a cabo cortes transversales que permitan una observación adecuada del infiltrado y de la fibrosis perifolicular.
3.Debe tenerse en cuenta que las biopsias procedentes de pacientes con AFF de larga evolución demostrarán tractos fibrosos en ausencia de folículos y sin infiltrado inflamatorio, por lo que estas biopsias serán informadas como «alopecia cicatricial», indistinguible de otras entidades desde el punto de vista dermatopatológico.
Pruebas complementarias
En las series publicadas se llevaron a cabo numerosas pruebas complementarias que incluyeron hemograma y bioquímica general, pruebas de función hepática, hormonas tiroideas (TSH, T3, T4), serología para el virus de la hepatitis C, anticuerpos antinucleares, hormonas sexuales (hormona luteinizante [LH], hormona foliculoestimulante [FSH], andrógenos, estradiol) y prolactina1-6. En la mayoría de las pacientes los resultados fueron normales, con casos aislados de positividad de anticuerpos antinucleares a títulos bajos2.
Por lo tanto, y tomando como base los resultados obtenidos en las series revisadas, en las pacientes con un cuadro clínico compatible con AFF, sin otra dermatosis ni enfermedad sistémica asociada y sin otras manifestaciones clínicas de hiperandrogenismo, no será necesario llevar a cabo estudios complementarios.
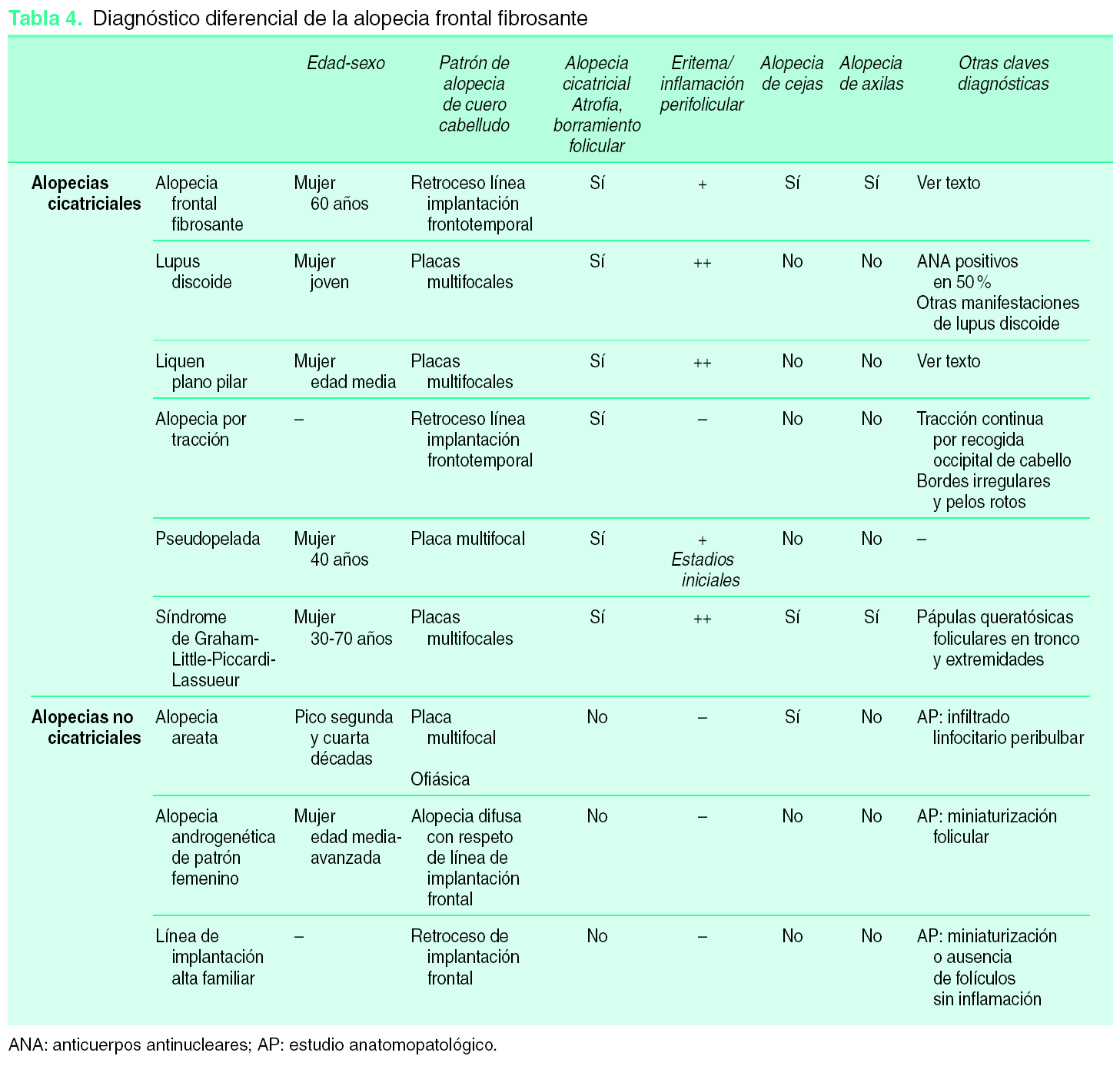
Diagnóstico diferencial
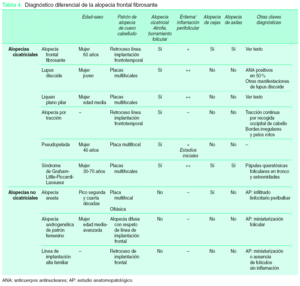
La AFF se encuadra dentro de las alopecias cicatriciales primarias. Se trata de un amplio grupo de entidades caracterizadas por la pérdida irreversible de cabello debida a un proceso cicatricial que da como resultado el adelgazamiento y borramiento de los folículos de la piel, generalmente del cuero cabelludo. Entre estas entidades, el patrón de distribución de la alopecia (placa única, multifocal, retroceso de la línea de implantación), la afectación de otras áreas pilosas (cejas, axilas, vello corporal), así como la presencia de otras manifestaciones cutáneas asociadas (signos de liquen plano, lupus discoide, etc.) permitirán el diagnóstico diferencial clínico en un importante número de casos. El estudio histopatológico puede ser de ayuda, especialmente en estadios iniciales, en el que cada uno de los procesos considerados mostrará un infiltrado inflamatorio más o menos típico, en tanto que las etapas finales de las alopecias cicatriciales se caracterizan por la presencia de fibrosis del folículo en ausencia de infiltrado inflamatorio.
La AFF debe diferenciarse también de otras alopecias no cicatriciales pero que pueden cursar con un patrón clínico-evolutivo similar (retroceso progresivo de la línea de implantación frontotemporal).
En la tabla 4 se describen las características clínicas de las entidades que pueden plantear problemas de diagnóstico diferencial con la AFF.
Tratamiento
El hecho de que la AFF sea un cuadro de alopecia cicatricial en sus estadios finales, junto con la lenta progresión con cese espontáneo de la misma después de años de evolución, dificulta por un lado su terapéutica y por otro la valoración de la efectividad del tratamiento administrado.0
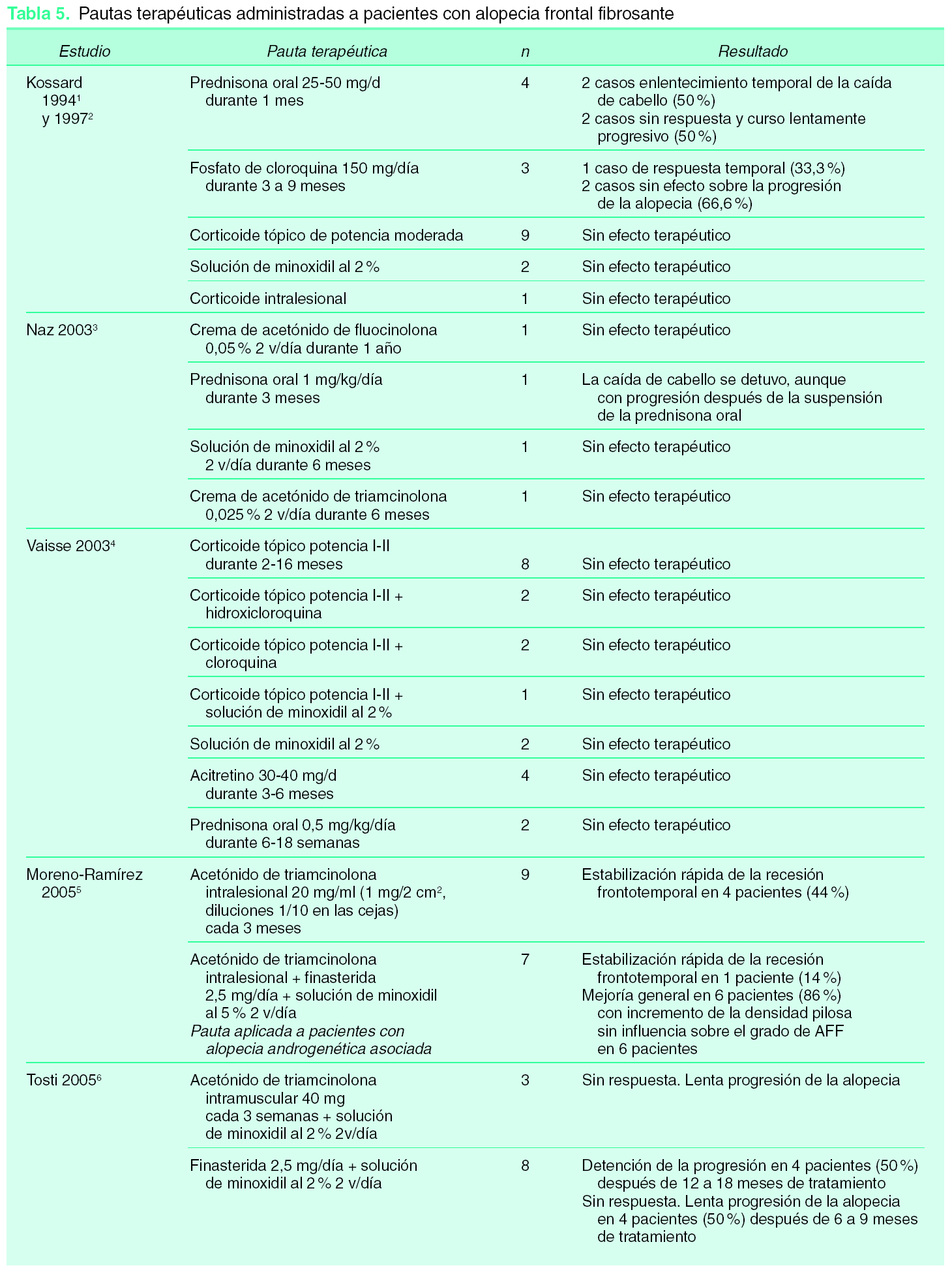
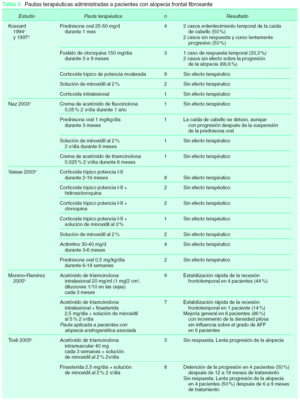
La evidencia disponible sobre el tratamiento de la AFF procede de los estudios clínicos observacionales retrospectivos en los que se describieron las manifestaciones clínicas de la enfermedad, sin que existan ensayos clínicos aleatorizados ni estudios cuasi-experimentales que permitan extraer conclusiones sobre las opciones terapéuticas más adecuadas. En la tabla 5 se describen las pautas y asociaciones terapéuticas así como los resultados obtenidos por los diferentes tratamientos administrados. Cada una de estas alternativas fue probada en menos de 10 pacientes, con lo que el nivel de evidencia para establecer recomendaciones es todavía insuficiente para cada una de las opciones que se describen a continuación:
Corticosteroides
En aquellas fases iniciales de la enfermedad, caracterizadas por la presencia de pápulas perifoliculares e infiltrado linfocitario en el estudio histopatológico, la aplicación de corticoides podría considerarse un enfoque racional. La relación nosológica de la AFF con el LPP y el liquen plano apoyaría también el uso de corticoides en estas pacientes. El 60 % de las pacientes revisadas fueron tratadas con corticoides en monoterapia, llegando al 73 % las tratadas con corticoides con o sin alguna otra asociación.
Corticoides sistémicos
La administración de prednisona por vía oral demostró una respuesta terapéutica en forma de detención del retroceso de la línea de implantación en el 42,9 % de las pacientes tratadas. No obstante, en los casos en los que se obtuvo beneficio, la progresión de la enfermedad continuó su curso evolutivo después de la suspensión del esteroide. Las dosis administradas fueron de 0,5-1 mg/kg/día durante un período de 3 a 18 meses3,4. Sin embargo, la administración de 25-50 mg/día de prednisona por vía oral en ciclos cortos de 1 mes de duración fue la pauta que aportó el mayor beneficio aunque también transitorio1,2.
Corticoides tópicos
Como se describe en la tabla 5, la administración tópica de corticoides de potencia media-alta (I-II) no ha proporcionado resultados beneficiosos en ninguna paciente de las series revisadas en cuanto a la detención de la progresión de la alopecia. Las pautas descritas consistieron en la administración de cremas de acetónido de fluocinolona al 0,05 %, o acetónido de triamcinolona al 0,025 % dos veces al día durante 2 a 6 meses. En los estudios revisados no se mencionan efectos adversos derivados de la aplicación tópica de corticoides a pesar de su administración prolongada sobre una piel con atrofia moderada, potencialmente más sensible a los efectos locales de los corticoides1-6.
Corticoides intralesionales
La administración intralesional de acetónido de triamcinolona demostró un porcentaje de respuesta del 40 % (tabla 5). Esta respuesta se obtuvo en aquellas pacientes en cuya biopsia se demostró un infiltrado inflamatorio activo. La pauta de administración consistió en acetónido de triamcinolona a la dosis de 1 mg/cm2 cada 3 meses con diluciones de 20 mg/ml para su administración en el cuero cabelludo y de 2 mg/ml (1/10) para su administración en las cejas por tratarse de una localización más susceptible a la atrofia5.
Una vez que la alopecia está avanzada, en fase de fibrosis, los corticoides intralesionales no aportaron beneficio e incluso pudieron empeorar la fibrosis y atrofia que caracteriza los estadios avanzados de la AFF.
Minoxidil
El mecanismo patogenético de la AFF (inflamación y fibrosis) es diferente al de la alopecia androgenética (miniaturización). No obstante la aplicación de minoxidil cuyo efecto es conocido a nivel del incremento de los folículos miniaturizados, ha sido probada en pacientes con AFF. En este sentido, hasta un tercio de las pacientes de las series revisadas recibieron minoxidil.
Se aplicó minoxidil en solución al 2 % en monoterapia dos veces al día durante 6 meses en 5 pacientes sin beneficio alguno en cuanto al enlentecimiento de la progresión de la alopecia frontotemporal1-6.
Finasterida
Finasterida, inhibidor de la 5α -reductasa, evita la miniaturización folicular propia de la alopecia androgenética mediante el bloqueo de la conversión de testosterona en dihidrotestosterona. Por ello, en los casos en los que se ha administrado finasterida a pacientes con AFF la mejoría obtenida se relacionó con la mejora del grado de alopecia androgenética acompañante5,6. Finasterida no ha sido utilizado en monoterapia en ninguna paciente con AFF; de las que recibieron este tratamiento (n = 15), en 8 se administró 2,5 mg/día de finasterida asociado a una solución de minoxidil al 2 % obteniendo la detención de la progresión de la alopecia en 4 pacientes (50 %) después de 12 a 18 meses, mientras que en otros 4 pacientes (50 %) no se obtuvo respuesta alguna. La administración, a 7 pacientes con alopecia androgenética asociada a AFF, de la misma dosis de finasterida en asociación a minoxidil y acetónido de triamcinolona intralesional permitió una mejoría general, con incremento de la densidad pilosa en el 86 % de los pacientes (n = 6) sin influencia sobre el grado de AFF5,6. El riesgo de feminización de fetos masculinos no existe en estos casos debido a la edad media de las pacientes con AFF (mayores de 60 años).
Antipalúdicos
En la serie original de Kossard la administración de 150 mg/día de fosfato de cloroquina durante 3 a 9 meses a 3 pacientes obtuvo respuesta temporal en uno de ellos1,2. En la serie de Vaisse et al la asociación de hidroxicloroquina y corticosteroides tópicos no obtuvo respuesta en ninguno de los 2 pacientes tratados4.
Otros tratamientos
Existen casos anecdóticos en los que un escaso número de pacientes con AFF fueron tratados con griseofulvina, isotretinoína, tacrolimus, pimecrolimus, ciclosporina, etc. sin que en ningún caso se demostrase efectividad en cuanto a la detención de la progresión de la alopecia.
Conclusiones
1.El diagnóstico de la alopecia frontal fibrosante es eminentemente clínico, en presencia de un retroceso de la línea de implantación frontotemporal en una mujer de edad media-avanzada.
2.La existencia de otras manifestaciones (alopecia cicatricial, alopecia de cejas, alopecia de axilas, pápulas perifoliculares) permitirá una mayor certeza en el diagnóstico clínico y su diagnóstico diferencial con otros cuadros de alopecia cicatricial.
3.El estudio histopatológico se caracteriza por un infiltrado linfocitario, perifolicular rodeando las porciones superiores del foliculo, con fibrosis lamelar en estadios avanzados.
4.No existe, hasta este momento, ninguna opción terapéutica que haya demostrado efectividad con un nivel de evidencia adecuado en el tratamiento de la alopecia frontal fibrosante.
Conflicto de intereses
Declaramos no tener ningún conflicto de intereses.
Correspondencia:
David Moreno Ramírez.
Departamento de Dermatología Médico-Quirúrgica y Venereología.
Hospital Universitario Virgen Macarena. Sevilla.
Avda. Dr. Fedriani, s/n 41009 Sevilla. España.
dmoreno@e-derma.org