La acrodermatitis enteropática (AE) es una enfermedad infrecuente, hereditaria, de carácter autosómico recesivo, ocasionada por la alteración en la absorción de zinc (Zn) en el tubo digestivo1–3. Fue descrita por primera vez en 1942 por Danbolt y Closs4, aunque no fue hasta años más tarde cuando Moynahan relacionó los niveles plasmáticos bajos de Zn con esta entidad5. La incidencia estimada es de 1/500.000 niños1. Se caracteriza clínicamente por dermatitis acral y periorificial, alopecia y diarrea, apareciendo dicha tríada sintomática sólo en el 20% de los casos3. La AE suele aparecer después de días o semanas tras el nacimiento en lactantes alimentados con lactancia artificial, o al poco tiempo de abandonar la lactancia materna en aquellos niños mantenidos exclusivamente con esta6.
Describimos el caso de un lactante varón, nacido a término, que como único antecedente de interés había presentado hiperbilirrubinemia indirecta del recién nacido. El paciente estaba siendo alimentado exclusivamente con lactancia materna desde el nacimiento, desarrollando a los tres meses de edad lesiones cutáneas localizadas en las áreas occipital, perioral y del pañal. Así mismo, sus padres referían notarlo más irritable por las noches. Las lesiones cutáneas habían sido tratadas con diferentes terapias entre las que se incluían antibióticos tópicos y sistémicos, así como antifúngicos y corticoides tópicos, sin mejoría.
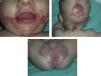
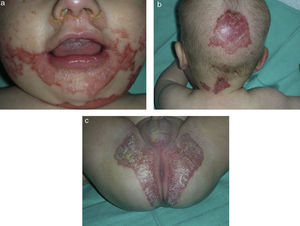
En la exploración dermatológica se observaban placas eritemato-descamativas, de borde neto y morfología psoriasiforme, con alguna costra melicérica cubriendo zonas de erosión. Se localizaban en área facial, predominantemente en zona perioral, perinasal y frontal (fig. 1a), así como en región occipital (fig. 1b), cuello, nalgas y pliegue interglúteo (fig. 1c). Se evidenció además alguna placa aislada, de similares características, en los muslos y el dorso de los dedos de las manos y los pies.
Ante la sospecha clínica de AE, se solicitaron niveles séricos de Zn, demostrándose un claro déficit del mismo (9μg/dL; valores normales 70-120μg/dL), dato que apoyó la impresión diagnóstica inicial. Con el fin de descartar una erupción tipo-AE, se solicitaron niveles de Zn en leche materna, que resultaron dentro de los límites normales.
Confirmado el diagnóstico de AE, se inició tratamiento con sulfato de Zn a dosis de 3mg/kg/d, observándose rápida curación de las lesiones cutáneas y mejoría de la irritabilidad. Actualmente, tras dos años de tratamiento, el paciente presenta un crecimiento adecuado para su edad, sin recidiva del cuadro clínico y con niveles séricos de Zn dentro de la normalidad.
Las lesiones cutáneas que aparecen en la AE, de distribución acral y periorificial, se presentan generalmente como la primera manifestación clínica. Sólo en los casos más avanzados se presenta la triada clásica de alopecia y diarrea, asociadas al cuadro dermatológico3. La enfermedad se caracteriza por bajos niveles séricos de Zn, debido a la deficiente absorción de este metal en el tracto digestivo1. Hoy en día se ha reconocido que esto es debido a un defecto en el gen AE (SLC39A4), localizado en el cromosoma 8q24, que codifica el Zip 4, un transportador del Zn localizado en las células del intestino delgado, principalmente en el yeyuno1.
Clínicamente, con frecuencia se observan placas eritemato-descamativas, de morfología psoriasiforme, distribuidas simétricamente en zonas acrales y periorificiales. Sin embargo, también pueden aparecer lesiones vesículo-ampollosas, alopecia, onicodistrofia, onicólisis, paquioniquia, estomatitis, queilitis, blefaritis, fotofobia y conjuntivitis, entre otras. En casos avanzados, cuando se retrasa el diagnóstico, los pacientes pueden desarrollar retraso en el crecimiento, retraso mental, irritabilidad, retraso en la cicatrización, alteraciones de la inmunidad, hipogonadismo y anemia, incrementando su morbi-mortalidad1–3.
La deficiencia de Zn puede tener un origen genético o adquirido. La primera es la conocida clásicamente como acrodermatitis enteropática, y que como se ha visto, es debida a un defecto en su absorción determinado genéticamente. Dentro de las formas adquiridas, están aquellas que semejan clínicamente una AE clásica. Se reconocen tres causas fundamentales: a) la debida a un déficit de Zn de la leche materna7, también conocida como acrodermatitis lactogénica; b) la asociada a nutrición parenteral total deficitaria en Zn; y c) la relacionada con otros síndromes de malabsorción (enfermedad de Crohn, enfermedad celíaca…) en los que la absorción está comprometida o con desórdenes metabólicos en los que hay un déficit de otros oligoelementos diferentes al Zn2,3.
El diagnóstico es fundamentalmente clínico, sin embargo es importante buscar datos que apoyen nuestra sospecha, como son los niveles séricos de Zn disminuidos, y excluir otras causas como malnutrición, leche materna deficitaria en Zn u otras alteraciones metabólicas3. Los hallazgos histopatológicos no son específicos aunque pueden orientar al diagnóstico.
De forma característica, la terapia sustitutiva con Zn elemental a dosis de 3mg/kg/d1 permite una rápida mejoría y la resolución de los signos y síntomas de esta enfermedad, dato que apoya el diagnóstico. Es conveniente instaurar el tratamiento con la mayor celeridad posible ya que su retraso puede conllevar consecuencias fatales e incluso la muerte8.
La AE se presenta habitualmente tras la suspensión de la lactancia materna. Ésto se debe a que los recién nacidos a término tienen depósitos suficientes de Zn que han adquirido durante las 10 últimas semanas de embarazo. Por otro lado, la leche materna, en condiciones normales, contiene niveles suficientes de Zn para el desarrollo del infante. Sin embargo, en contadas ocasiones la AE aparece en lactantes a término alimentados con lactancia materna exclusiva6, como el paciente que presentamos. En estos casos, es importante excluir un déficit de Zn en leche materna, hecho que repercute en la duración del tratamiento, ya que en una AE el tratamiento y seguimiento deben mantenerse durante toda la vida9.