El acné fulminans (AF) es una forma rara y grave de acné inflamatorio. La intensidad de las lesiones cutáneas y las cicatrices secundarias impactan negativamente en la calidad de vida. Presentamos una revisión narrativa de casos de AF publicados en Medline. Se incluyeron artículos escritos en lengua castellana o inglesa, que reportasen casos aislados o series de casos de AF, de los que se recogieron variables clínico-demográficas. El objetivo principal de la revisión fue describir las características clínico-demográficas del AF. Secundariamente se pretendió determinar si la localización o la extensión lesional repercuten en la calidad de vida. Se revisaron 212 casos de AF incluidos en 91 artículos (edad media: 16,6 años, 91,94% varones). El 97,63% de los pacientes presentaron acné previo al brote de AF y el 54,90% contaba con antecedentes familiares de acné. En el 44,79% existió un factor desencadenante de AF (98,63% farmacológico: 65,28% isotretinoína). Las localizaciones más habitualmente afectas fueron cara (89,31%), tronco posterior (77,86%) y anterior (74,81%). El subtipo predominante fue el AF asociado a síntomas sistémicos (59,12%). Entre los síntomas sistémicos destacó la sintomatología general (97,06%). El tratamiento más prevalente fue la corticoterapia sistémica (81,03%). La repercusión del AF en la calidad de vida se reportó en 2 pacientes. Como conclusiones, el AF predomina en los varones adolescentes con antecedentes de acné vulgar, afectando fundamentalmente a la cara y el tronco. La forma más frecuente es el AF con síntomas sistémicos. Para su tratamiento, los corticoides sistémicos son los fármacos más frecuentemente empleados. La repercusión del AF en la calidad de vida está infrarreportada.
Acne fulminans is a severe and rare form of inflammatory acne. Lesion severity and subsequent scarring has a negative impact on the patient's quality of life. We conducted a narrative review of the literature on acne fulminans based on a search for relevant English- and Spanish-language articles published in Medline. We included case reports and case series. The main aim was to describe the clinical and demographic characteristics of patients with acne fulminans. A secondary aim was to determine whether quality of life was affected by the site or extent of lesions. We reviewed 91 articles describing 212 cases of acne fulminans. The mean age of the patients (91.94% male) was 16.6 years. A personal and family history of acne vulgaris was reported for 97.63% and 54.90% of patients, respectively. A trigger was identified in 44.79% of cases. The main cause was pharmacologic (96.63%) and the main drug isotretinoin (65.28%). The sites most often affected were the face (89.31%), the posterior trunk (77.86%), and the anterior trunk (74.81%). The predominant disease subtype was acne fulminans with systemic symptoms (59.12%), which were mostly general (97.06%). Systemic corticosteroids were the most widely used treatment (81.03%). The impact of the disease on quality of life was reported for 2 patients. In conclusion, acne fulminans mainly affects the face and trunk of male adolescents with a history of acne vulgaris. The main subtype was acne fulminans with systemic symptoms, and most patients were treated with systemic corticosteroids. The effect of acne fulminans on quality of life is underreported.
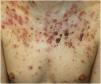
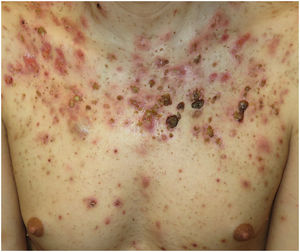
El acné fulminans (AF) es una variante rara y severa de acné inflamatorio, que suele presentarse como un brote agudo de pústulas hemorrágicas dolorosas y ulceración, con relación o no con síntomas sistémicos (fig. 1)1,2. Debido a su intensa actividad inflamatoria y a las cicatrices que provoca, es una enfermedad que afecta de modo importante a la calidad de vida2. La mayor prevalencia de la enfermedad ocurre en la adolescencia, etapa en que la estética corporal constituye un eje nuclear en la esfera biopsicosocial3. Es por ello, por lo que valorar la repercusión de esta enfermedad en el bienestar psicológico y social adquiere una gran importancia. Así pues, el objetivo principal de este trabajo fue revisar las características clínico-demográficas del AF y secundariamente, evaluar si la localización o la extensión lesional tienen impacto en la calidad de vida de estos pacientes.
Material y métodosSe diseñó una revisión narrativa de la literatura de los casos de AF publicados en artículos indexados en Medline, escritos en lengua castellana o inglesa, que describiesen pacientes con AF asociado o no a síndromes autoinflamatorios. Se excluyeron los artículos escritos en otras lenguas diferentes de la castellana o inglesa, artículos diferentes de comunicaciones de casos o series de casos, los centrados en investigación básica y los artículos que, aun reportando un caso de AF, tuviesen como objetivo principal el estudio o análisis a nivel molecular. La búsqueda se realizó a través del buscador PubMed (base de datos de Medline) con la estrategia «acne [MeSH Terms] AND fulminans» publicados a fecha de 7 de enero de 2022, sin acotar el límite temporal inferior.
Los artículos se seleccionaron teniendo en cuenta la información del título y del resumen. Cuando tras revisar el título y el resumen no era posible conocer si describían casos de AF, se accedió al artículo completo. Una vez revisados los artículos completos, se eliminaron aquellos que no trataban de pacientes con AF. Los trabajos fueron evaluados de manera independiente por 2 de las autoras firmantes de este manuscrito (IT y AB), programándose una reunión presencial para resolver las discordancias.
De los casos publicados se recogieron datos relativos al artículo de procedencia (autor, título, revista, año de publicación y número de pacientes incluidos), variables demográficas (edad, género), características clínicas (antecedentes personales de acné y duración del mismo, antecedentes familiares de enfermedad dermatológica, tiempo de evolución del AF, factor desencadenante de AF, localización lesional, tipo de lesiones, subtipo de AF, manifestaciones sistémicas, presencia de fiebre, valor de velocidad de sedimentación globular [VSG], leucocitosis, afectación musculoesquelética, afectación radiológica, afectación en otros órganos o sistemas, existencia de un síndrome autoinflamatorio), tratamiento administrado y repercusión en la calidad de vida. Para evaluar la repercusión en la calidad de vida, se tuvo en cuenta la información referida al respecto en cada caso clínico.
Los datos se recogieron en una hoja de cálculo del programa Excel® y se analizaron mediante el programa R Statistics (versión R i386 3.4.2). Se calculó la distribución de frecuencias de las variables cualitativas y la media y desviación estándar de las variables cuantitativas. Para determinar la existencia de asociaciones entre las variables cualitativas se emplearon los test de Chi-cuadrado y el test exacto de Fisher.
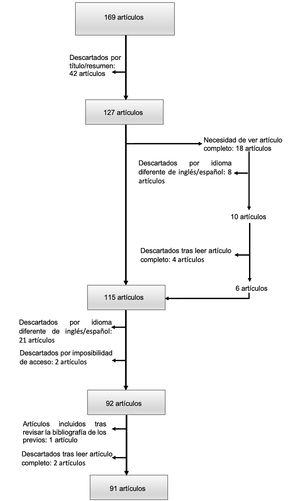
ResultadosTras la estrategia de búsqueda se obtuvieron 169 artículos publicados entre 1977 y 2021. En la selección de estos, existió una concordancia inicial entre las 2 investigadoras del 79,3% (discrepancias que requirieron discusión: 33/169). Tras argumentar los motivos de inclusión o exclusión en una reunión presencial, se llegó a acuerdo en todos los casos. Noventa y un trabajos fueron finalmente incluidos para su análisis. Setenta y cuatro artículos registraban un único caso de AF, mientras que 17 registraban 2 o más (fig. 2).
Se recabaron 212 casos de AF (edad media: 16,6±3,63 años, 194/211, 91,9% varones). El 97,6% (165/169) de los pacientes había presentado acné en algún momento de su vida (duración media: 19,2±23,4 meses), y el 40% (14/35) había padecido formas graves. En un 56,9% de los casos (29/51) se especificó la existencia de antecedentes familiares de enfermedad dermatológica, entre los que destacó el acné (96,6%, 28/29). Los familiares más frecuentemente afectos fueron los hermanos (57,9%, 11/19), seguidos de los progenitores (42,1%, 8/19). Una vez que los pacientes comenzaron con el brote de AF, la demora hasta la valoración médica en consulta fue de 4,6±3,9semanas.
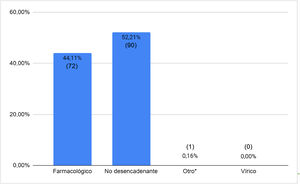
La distribución de los factores desencadenantes de AF se muestra en la figura 3, siendo los fármacos los factores más frecuentemente implicados (98,6%, 72/73). La isotretinoína fue el fármaco predominante (65,3%, 47/72), seguido de la tetraciclina (16,7%, 12/72).
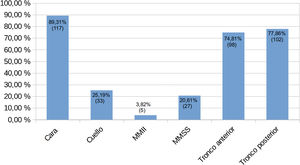
La localización lesional más frecuente fue la cara (89,3%, 117/131). El tronco posterior y anterior ocuparon el segundo y tercer lugar (77,9%, 102/131; 74,8%, 79/131, respectivamente). Otras áreas afectadas con menor frecuencia se muestran en la figura 4.
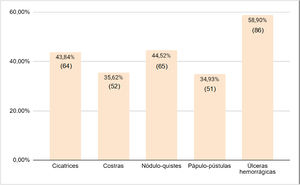
Las úlceras hemorrágicas fueron la forma lesional más frecuente (58,9%, 86/146). Los restantes tipos de lesiones mostraron porcentajes que oscilaron entre el 34,9 y el 44,5% (fig. 5).
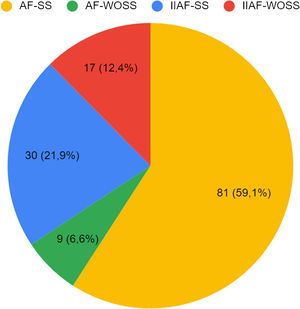
El subtipo de AF predominante fue el AF no asociado a isotretinoína con manifestaciones sistémicas (AF-SS) (59,1%, 81/137) (fig. 6).
Distribución de los subtipos de AF (n=137).
AF-SS: AF no asociado a isotretinoína con manifestaciones sistémicas; AF-WOSS: AF no asociado a isotretinoína sin manifestaciones sistémicas; IIAF-SS: AF asociado a isotretinoína con manifestaciones sistémicas; IIAF-WOSS: AF asociado a isotretinoína sin manifestaciones sistémicas.
Las manifestaciones sistémicas extracutáneas se observaron en un 86,4% (146/169) de los casos. El 63,2% (43/68) de los pacientes presentó alteración en un único sistema, el 32,4% (22/68) en 2 y el 4,4% (3/68) restante en 3. Las manifestaciones sistémicas más frecuentes fueron los síntomas generales (97,1%, 66/68) seguidos de la presencia de linfadenopatías (23,5%, 16/68). La afectación de otros órganos y sistemas fue menor (tabla 1). El 80,6% (145/180) de los casos presentaron fiebre durante el inicio de AF, el 95,2% (120/126) elevación de VSG (valor medio: 65,4±28,65mm/h) y el 90,3% (168/186) leucocitosis (valor medio: 15.484,90±3.922,38×106/l).
Manifestaciones sistémicas en los casos de AF (n=68)a
| Manifestación | Número de pacientes (%) |
|---|---|
| Linfadenopatías | 16 (23,53) |
| Manifestaciones cutáneas | 8 (11,76) |
| Manifestaciones digestivas | 3 (4,41) |
| Manifestaciones neurológicas-psiquiátricas | 3 (4,41) |
| Manifestaciones oculares | 1 (1,47) |
| Síntomas generales | 66 (97,06) |
AF: acné fulminans.
La afectación musculoesquelética estuvo presente en el 88,4% de los casos (152/172), siendo la artralgia el síntoma predominante (75,3%, 143/190), seguida de la mialgia (12,2%, 17/139). Se encontraron alteraciones radiológicas en el 58% de los pacientes (73/125), destacando el aumento de la captación en la gammagrafía (31,5%, 23/73) y las lesiones osteolíticas (27,4%, 20/73).
En un 2,7% de los casos (4/146) se documentó la existencia de AF en el contexto de un síndrome autoinflamatorio: 3 pacientes con SAPHO (sinovitis, acné, pustulosis, hiperostosis y osteítis) y un caso con PAPA (artritis piógena, pioderma gangrenoso y acné).
En relación con el tratamiento empleado en el brote de AF, los corticoides sistémicos fueron los fármacos de elección en el 81% de los casos (158/195), seguidos de la isotretinoína (52,3%, 102/195) y de los antibióticos sistémicos (46,2%, 90/195). El 46,2% de los pacientes (90/125) recibieron combinación de corticoides sistémicos e isotretinoína.
La repercusión del AF en la calidad de vida se notificó únicamente en 2 de los 212 casos evaluados (0,9%). En ambos casos los pacientes presentaron depresión, y en uno de ellos se documentó la existencia de un intento de suicidio. Debido al bajo número de pacientes en los que se disponía de esta información, la existencia de asociaciones entre ésta y otras variables no pudo ser analizada.
DiscusiónLos resultados obtenidos en esta revisión narrativa sobre las características clínico-demográficas del AF concuerdan en su mayoría con la información previamente publicada.
Se ha documentado un predominio del AF en la adolescencia y en el género masculino, datos ratificados en esta revisión4–7. Un 97,6% de los casos revisados había presentado antecedentes personales de acné previo al brote de AF, lo que pone de manifiesto que es excepcional que no exista dicho antecedente. En series menos numerosas de 154, 245, 256 y 267 pacientes, la presencia previa de acné se observó en el total de los casos reportados.
En esta revisión de casos de la literatura existió un factor desencadenante de AF en el 44,8% de las ocasiones. Los fármacos fueron los factores más frecuentemente asociados (98,6%), destacando la isotretinoína (65,3% de los casos). En las series más numerosas revisadas, este dato ha mostrado gran variabilidad. Bocquet-Trémoreux et al. encontraron un desencadenante farmacológico en el 60% de los casos, y en todos ellos, fue la isotretinoína la responsable4. El porcentaje de un precipitante farmacológico fue marcadamente inferior (12%) en la serie de 26 pacientes de Massa et al., y en ninguno de los casos estuvo implicada la isotretinoína7. Finalmente, de los 8 pacientes del trabajo de Goldschmidt et al., ninguno había presentado factores desencadenantes8.
En la serie de casos que presentamos, la cara fue la localización lesional habitual (89,3%), seguida del tronco posterior y anterior (77,9 y 74,8%, respectivamente). La cara (100%) y el tronco (87-88%) fueron también las localizaciones más habituales en otros trabajos4,5. Las úlceras hemorrágicas constituyeron el 58,9% de las lesiones, seguidas de los nódulo-quistes y las pápulo-pústulas. Massa et al. hallaron pápulas necróticas y ulcerosas en el 100% de sus 26 pacientes7. Respecto a las cicatrices, Meinzer et al. comunicaron su presencia en los 5 pacientes reportados9, mientras que Reunala et al. no las evidenciaron en ninguno de los 6 casos de su serie10. En nuestra revisión, el porcentaje de cicatrices se situó en el 43,8%. Estos datos dispares deben ser tratados con cautela, pues las cicatrices residuales del AF se evidencian tiempo después de la fase aguda y una vez resuelto el brote. De hecho, Karvonen et al. indicaron que años más tarde, el 82% de sus pacientes ya no tenían lesiones activas, pero presentaban cicatrices residuales5.
El análisis aunado de casos publicados de AF mostró que el AF-SS fue el subtipo más frecuente (59,1%), seguido del AF asociado a isotretinoína con síntomas sistémicos (IIAF-SS). Otras series muestran una distribución diferente4,8–11 (tabla 2).
Distribución de los subtipos de AF en este estudio y en las series de casos de la literatura revisada
| AF-SS | AF-WOSS | IIAF-SS | IIAF-WOSS | |
|---|---|---|---|---|
| Bocquet-Trémoureux et al. (n=15) | 10% | 30% | — | 60% |
| Reunala et al. (n=6) | 100% | — | — | — |
| Meinzer et al. (n=5) | 60% | — | 40% | — |
| Goldschimdt et al. (n=8) | 100% | — | -— | — |
| Pauli et al. (n=5) | 100% | — | — | — |
| Este estudio (n=212) | 59,12% | 6,57%% | 21,90% | 12,41% |
AF: acné fulminans; AF-SS: AF no asociado a isotretinoína con manifestaciones sistémicas; AF-WOSS: AF no asociado a isotretinoína sin manifestaciones sistémicas; IIAF-SS: AF asociado a isotretinoína con manifestaciones sistémicas; IIAF-WOSS: AF asociado a isotretinoína sin manifestaciones sistémicas4,8-11.
El 86,4% de la población de estudio presentó síntomas extracutáneos. Dentro de los síntomas sistémicos predominaron los síntomas generales o inespecíficos, alcanzado un porcentaje del 97,1%. Son escasas las series de 5 o más pacientes que especifiquen el tipo de manifestaciones sistémicas. Seukeran y Cunliffe indicaron que 17 de 25 pacientes (68%) refirieron pérdida de apetito y 9 (36%) experimentaron pérdida de peso6. En los 6 pacientes examinados por Reunala et al. todos presentaron malestar general10.
La fiebre estuvo presente en el 80,6% de los pacientes revisados. Otros trabajos muestran cifras que oscilan entre el 926 y el 100%8,9. Contrariamente, la fiebre afectó solo al 35% de los 26 pacientes descritos por Massa et al.7. En lo que respecta a elevación de la VSG y de la cifra de leucocitos en sangre periférica, los datos, concordantes con esta revisión, son más similares en los distintos trabajos, con prevalencias del 92-100%6,7,10,11 y del 87,5-96%6–8, respectivamente.
Las manifestaciones musculoesqueléticas estuvieron presentes en el 88,37% de los pacientes evaluados, con predominio de las artralgias (75,3%). Aunque el porcentaje de artralgias fue claramente inferior en las series de 26 pacientes de Massa et al. (39%)7 y de 15 pacientes de Bocquet-Trémoreux et al. (6,7%)4, en las restantes series predominaron los valores próximos e incluso superiores al constatado en nuestro trabajo, ya que las artralgias se evidenciaron entre el 806 y el 100%5,9–11 de los casos.
Los datos de nuestra revisión mostraron que los corticoides sistémicos fueron el tratamiento más empleado en el manejo del brote agudo de AF (81%), seguidos de la isotretinoína y los antibióticos sistémicos. El 46,2% de los pacientes recibieron combinación de corticoides sistémicos e isotretinoína. Los corticoides sistémicos fueron la estrategia de tratamiento más empleada en la mayor parte de las series más numerosas analizadas (886 y 100%4,7 de las ocasiones). De igual modo, considerando los datos de series de casos, el porcentaje de tratamiento basado en la combinación de corticoides e isotretinoína osciló entre el 50 y el 100%6,7,9. Los antibióticos orales fueron el tratamiento mayoritario (95,8% de los casos) en el trabajo de Karvonen et al., que incluyó a 24 pacientes5, si bien cabe destacar que el momento de elaboración y publicación de este artículo (año 1993), pudo haber influido en este hallazgo.
Debe mencionarse que el tratamiento de elección en la actualidad para el AF es la prednisona a dosis de 0,5-1mg/kg/día, en monoterapia durante al menos 2-4 semanas, seguido de dosis bajas de isotretinoína (0,1mg/kg/día)3. Otras posibilidades terapéuticas para el AF incluyen corticoides tópicos o intralesionales, antibióticos orales (si bien suelen ser poco eficaces), inhibidores del TNF-alfa, antagonistas de la IL-1 y agentes inmunosupresores como azatioprina, ciclosporina o metotrexato3. Colchicina, apremilast, dapsona y terapia fotodinámica pueden también ser beneficiosos12–14. El láser de colorante pulsado ha mostrado efectividad moderada, pero tanto los efectos adversos como el dolor son factores desfavorables asociados a este procedimiento15.
La combinación de prednisona e isotretinoína a dosis bajas también se recomienda para la prevención de AF asociado a isotretinoína (IIAF) en pacientes con acné inflamatorio grave, seguida de un aumento gradual de la isotretinoína durante 3-5 meses según su tolerancia. Si el riesgo de AF es extremadamente alto, como alternativa a lo anterior, se podría realizar una pauta de prednisona en monoterapia 2 semanas antes del inicio de la isotretinoína16.
Existe una morbilidad psicológica significativa en los pacientes con AF derivada de la preocupación por su imagen corporal, lo que puede desembocar en un trastorno dismórfico corporal (TDC)17. En un estudio piloto en pacientes con acné leve y con acné leve y moderado se observó una prevalencia de TDC del 8,6 y 14,8%, respectivamente18. El estudio multicéntrico posterior, que aunó un mayor número de pacientes con acné leve (n=245), mostró resultados concordantes (prevalencia de TDC del 10,6%)19. Es posible que este porcentaje sea superior en pacientes con AF, dada la gravedad de las lesiones. Es por tanto recomendable hacer despistaje de TDC en estos pacientes, y derivarlos a la unidad de salud mental para confirmación diagnóstica e instauración del tratamiento adecuado19.
También se ha relacionado la presencia de acné, independientemente de su forma, con síndromes depresivos e ideación suicida20. Sin embargo, la repercusión del AF en la calidad de vida ha sido abordada de modo anecdótico en los artículos revisados. Únicamente 2 trabajos recogieron la presencia de afectación psicológica derivada de esta patología, lo que sugiere que la repercusión en la calidad de vida en los casos de AF está infrareportada21,22.
Nuestro trabajo no está exento de limitaciones. La revisión se ha basado en casos ya publicados con heterogeneidad en los datos clínicos aportados. Asimismo, en la selección de artículos no se ha acotado el límite temporal inferior, lo que puede influir en las variables clínicas que se describen y en los datos sobre el manejo terapéutico de esta entidad. No obstante, destacamos como fortaleza el número de pacientes evaluados, lo que supone la serie más larga en relación con la literatura revisada, donde las series de casos más numerosas aúnan entre 15 y 26 pacientes4–7.
ConclusiónEl AF predomina en los adolescentes varones con historia previa de acné vulgar. Se presenta de manera abrupta en pocos días o semanas, y la isotretinoína juega un papel importante como factor desencadenante. Afecta fundamentalmente a la cara, con predominio de úlceras hemorrágicas, si bien las cicatrices se observan en aproximadamente la mitad de los casos. El subtipo de AF-SS es la variedad predominante. La fiebre, la elevación de VSG y la leucocitosis son hallazgos acompañantes habituales. La afectación musculoesquelética es frecuente, destacando las artralgias acompañadas o no de hallazgos radiológicos. El tratamiento más utilizado en el manejo del AF es la corticoterapia sistémica en monoterapia o acompañada de isotretinoína.
El impacto psicosocial y la calidad de vida de pacientes con AF están infrarreportados. Sería pues de gran interés evaluar dicho impacto y, subsiguientemente, establecer protocolos de actuación desarrollados por un equipo multidisciplinar de profesionales.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.