INTRODUCCIÓN
Las dermatitis artefactas o facticias son las alteraciones cutáneas provocadas consciente o incoscientemente por el propio paciente como manifestación de un trastorno psicopatológico subyacente. La dermatitis artefacta se diferencia de otras alteraciones dermatológicas autoinfligidas, como son las excoriaciones neuróticas, las psicosis hipocondríacas monosintomáticas y los simuladores, por dos hechos: el paciente niega su autoría y realmente no sabe por qué lo hace (1, 2).
DESCRIPCION DEL CASO
Una mujer de 43 años de edad fue diagnosticada de una corea esporádica del adulto en enero del 2001 y tras ser abandonada por su familia fue ingresada en una institución de carácter benéfico regida por religiosas. Un mes después fue traída a nuestra consulta para valoración de unas lesiones cutáneas de unos 15 días de evolución. La paciente permanecía cabizbaja y no respondía a las preguntas realizadas en la anamnesis, sino que la historia era referida por la monja que la acompañaba. No aportaba muchos detalles acerca de la aparición de esas lesiones.
Entre los antecedentes personales figuraban un traumatismo craneoencefálico con otolicuorrea izquierda hacía 4 meses y estaba siendo tratada con fenitoína, bromacepam y aceclofenaco.
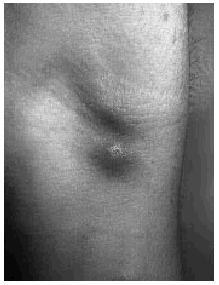
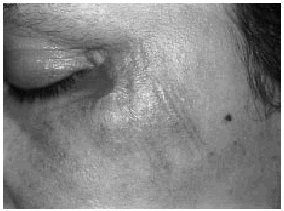
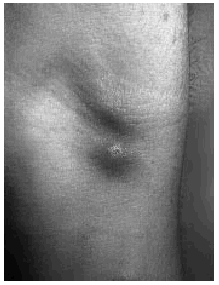
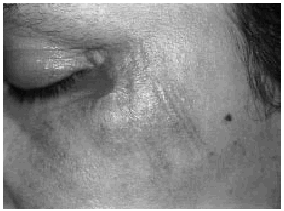
En la exploración dermatológica se observaron dos placas inflamatorias, induradas, eritematosas, de límites imprecisos, localizadas en la fosa antecubital derecha. La inferior de las mismas presentaba una ulceración puntiforme central (Fig. 1). En la cara se apreciaban unas placas eritematosas, excoriadas en superficie (Fig. 2). En la sien derecha, cubierta por el pelo, se observó una pequeña ulceración rodeada por un rodete inflamatorio. Al realizar la biopsia de la lesión del brazo nos encontramos en un seno un objeto metálico punzante. El estudio histopatológico de esta lesión mostró una epidermis necrótica, abundante extravasación de hematíes y un infiltrado neutrofílico que abarcaba la dermis y el tejido celular subcutáneo. No se observó vasculitis.
FIG. 1.--Aspecto de las placas del antebrazo con una úlcera puntiforme en la inferior.
FIG. 2.--Placas eritematosas faciales con excoriaciones en su superficie.
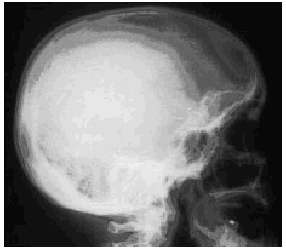
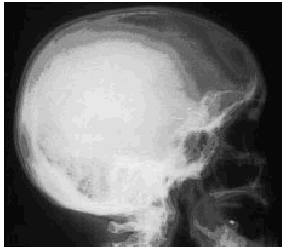
Se realizaron radiografías simples de las zonas que presentaban alteraciones cutáneas que permitieron descubrir un segundo fragmento metálico en la fosa antecubital y cuatro en la sien derecha (Fig. 3). En un segundo tiempo se extrajeron dichos fragmentos metálicos, que ya habían ocasionado una reacción fibroblástica y de células gigantes tipo cuerpo extraño en los tejidos adyacentes.
FIG. 3.--Radiografía simple de cráneo que muestra la presencia de cuatro objetos metálicos punzantes en sien derecha.
En la última revisión la paciente tenía mejor aspecto, se comunicaba con nosotros, permanecía sin alteraciones dermatológicas y por fin reconoció el origen autoprovocado de sus lesiones secundario a su penosa situación personal. Las radiografías de control no mostraron alteraciones.
DISCUSION
Aunque en ocasiones se emplea el término de dermatitis artefacta para todas las lesiones cutáneas provocadas por el propio paciente, parece más adecuado reservar esta denominación para un subgrupo de las mismas caracterizadas por dos hechos (1, 2): el paciente oculta la naturaleza de las lesiones y no es capaz de explicarse a sí mismo el porqué de su acción. De esta manera se excluyen de las dermatitis artefactas otros tipos de lesiones autoinducidas.
La dermatitis artefacta es más frecuente en el sexo femenino (la relación mujer-hombre es aproximadamente 7,5:1), y aunque puede darse a cualquier edad es más frecuente en mujeres jóvenes (3, 4); constituye la manifestación de un trastorno psicopatológico subyacente y se presenta en personas introvertidas, con inmadurez emocional, a las que les cuesta establecer relaciones sociales y que se sienten aisladas e inseguras. Son muy frecuentes las alteraciones neuróticas y la depresión unipolar (4). La dermatitis artefacta suele aparecer en estas personas predispuestas en relación con un evento precipitante, que en las personas jóvenes suele estar en relación con desavenencias familiares o escolares y en las mayores con problemas laborales y de pareja (4). La dermatitis artefacta sería, pues, una forma inconsciente de llamar la atención ante esas circunstancias. De hecho en un estudio de 43 casos existía el antecedente de depresión, soledad o episodio de pérdida de un ser querido/destrucción del hogar en 11 casos (25%) (3). Parece existir un cierto paralelismo en mujeres jóvenes entre la dermatitis artefacta y la anorexia nerviosa (1, 3). Un pequeño subrupo de personas puede tener asociada una enfermedad orgánica mental (daño cerebral postraumático, epilepsia del lóbulo temporal) (4).
El reconocimiento de una dermatitis artefacta no es siempre fácil. El paciente niega constantemente su autoría en la génesis de las lesiones. La familia suele apoyar al paciente frente al médico, lo que dificulta el manejo de estos casos (1, 5). Existen una serie de datos que nos pueden hacer sospechar un origen facticio de la dermatosis. Clínicamente debemos sospecharla cuando nos encontremos con lesiones dermatológicas de formas geométricas, rodeadas de piel sana, localizadas en lugares accesibles a la manipulación, con predominio en el lado contralateral a la mano dominante, con lesiones múltiples en diferentes estadios de curación o sobreinfectadas con gérmenes de origen fecal (6). La historia referida por el paciente presenta inconsistencias o contradicciones, suelen referir que las alteraciones cutáneas aparecen súbitamente sin lesiones primarias y en ocasiones el paciente tiene la capacidad de «predecir» dónde surgirá la próxima lesión. Es también típica de la dermatitis artefacta la aparición de lesiones en localizaciones que el médico ha preguntado o sugerido como probable. Las dermatitis artefactas, sobre todo las más elaboradas, aparecen en personas próximas al mundo sanitario (6). Existen otros datos que también ayudan a sospecharla, como son la expresión de «Mona Lisa» (de falsa inocencia), la manipulación de la lesión mientras se realiza la anamnesis, la avidez del paciente para mostrar sus alteraciones cutáneas, el antecedente de haber consultado a otros médicos y, muy importante, la curación o mejoría cuando se protegen las zonas «enfermas» (6). También existen datos histopatológicos de sospecha o sugestivos de una dermatitis artefacta: afectación predominante epidérmica, ausencia de fenómenos inmunológicos (degeneración vacuolar de la capa basal, satelitosis linfocitaria alrededor de los queratinocitos, presencia de eosinófilos o de vasculitis), abrupta necrosis de la epidermis, dermis pauci-inflamatoria y presencia de material exógeno con luz polarizada (6).
El diagnóstico puede ser difícil. En ocasiones las lesiones están muy elaboradas, simulando diversas dermatosis, con lo que en ocasiones el diagnóstico sólo se logra por exclusión después de una minuciosa investigación (7). En algunos casos, la dermatitis artefacta puede poner en peligro la vida del paciente (8). Se debe hacer también el diagnóstico diferencial con otras dermatosis autoinfligidas en las que las lesiones son producidas también por el propio paciente, pero cuyo significado (y por tanto actitud terapéutica) son muy diferentes: los simuladores, los hábitos compulsivos (excoriaciones neuróticas) y las psicosis hipocondríacas monosintomáticas (delusiones) (1, 2). Los simuladores se pueden autoprovocar lesiones cutáneas cuya autoría niegan pero que, a diferencia de los pacientes con dermatitis artefaca, son, sin embargo, totalmente conscientes de por qué lo hacen (lo hacen para obtener un beneficio: baja laboral, indemnizaciones, etc.). En cambio en los pacientes con dermatitis artefacta no existe esa evidencia de ganancia tan obvia (2). Los pacientes con hábitos compulsivos reconocen ser los causantes de sus trastornos y comprenden su origen. Los pacientes aquejados de una psicosis hipocondríaca monosintomática (cuyo paradigma es la delusión parasitaria) creen firmemente que padecen un problema orgánico (idea de parasitación) y reconocen que parte de su cuadro dermatológico es el resultado de sus esfuerzos por combatir su «dolencia». El manejo práctico de los pacientes con dermatitis artefacta no suele ser fácil. El paciente, y muy a menudo también la familia, rechazan la imputación del origen del cuadro clínico al paciente, dificultando extraordinariamente la relación médico-enfermo (1, 5). Es por ello muy importante evitar la confrontación directa y adoptar una actitud relativamente empática, recordando que el paciente acude a nuestra consulta buscando ayuda y que no es un simulador (no tiene ánimo de utilizarnos para obtener un beneficio económico o de otro tipo). Depende de nuestra habilidad personal el lograr que acceda a realizar una consulta de salud mental (en nuestra experiencia es mejor evitar el término psiquiatra), pues estos enfermos se benefician enormemente de ello. Muchas veces la corrección de su situación ambiental (social, familiar, de pareja, escolar o laboral) es suficiente para obtener una mejoría sustancial. En otras ocasiones será preciso emplear psicoterapia y/o psicofármacos, dependiendo del trastorno psicopatológico subyacente (1, 2). El pronóstico de la dermatitis artefacta depende de ese trastorno psicopatológico subyacente y de si se pueden corregir los desencadenantes. En un estudio, el 30% de los pacientes con dermatitis artefacta continuaron presentando problemas mentales posteriormente (3). En general cuando no existe una psicopatía grave de fondo y se detecta un desencadenante evidente que se corrige la evolución suele ser satisfactoria. Nosotros confiamos que éste sea el caso de nuestra paciente, en la que su penosa situación personal (diagnosticada de una enfermedad invalidante, abandonada por su familia e ingresada en una institución benéfica en un corto período de tiempo) ha sido el desencadenante obvio de su cuadro clínico.