El queloide se caracteriza por la formación excesiva de colágeno respecto a la cicatrización normal y puede aparecer de forma secundaria tras una herida o quemadura cutánea. Para su corrección se han ensayado diversos tratamientos, sin que ninguno haya demostrado su superioridad. El objetivo de este estudio es valorar la utilidad de la técnica quirúrgica originalmente descrita como keloid fillet flap (colgajo «en filete») para el tratamiento de queloides auriculares recidivantes.
Material y métodosSe seleccionaron diez pacientes (ocho varones, nueve de raza blanca, uno de raza negra) con queloide retroauricular o de lóbulo recidivante de más de un año de evolución, que habían recibido tratamiento previo (cirugía y corticoides tópicos o en infiltración) sin resultado o con recidiva, y que no habían recibido ningún tipo de tratamiento en los últimos seis meses.
ResultadosCinco pacientes fueron tratados quirúrgicamente solo con colgajo «en filete» y otros cinco con colgajo e imiquimod crema al 5% cinco veces por semana durante uno a tres meses. En cuatro pacientes no se apreció recidiva tras la intervención. Dos pacientes presentaron necrosis parcial del colgajo, uno de los cuales desarrolló recidiva parcial de la lesión. El 80% calificó el resultado de la intervención como bueno o excelente.
ConclusionesHemos conseguido un 40% de respuesta en el tratamiento del queloide auricular recidivante mediante la realización de colgajo «en filete». Este puede representar una alternativa dentro del arsenal terapéutico disponible para el tratamiento del queloide auricular recidivante, dado que no necesita de grandes medios y puede realizarse después de un entrenamiento mínimo.
Keloid scars occur when, compared to normal healing, there is excessive formation of collagen after skin wounds or burns. Different treatments have been tried, though no particular one has been shown to be superior. The objective of this study was to assess the usefulness of the surgical technique originally described as keloid fillet flap in the management of relapsing keloids of the pinna.
Material and methodsThe study included 10 patients (8 men, 9 white and 1 black) with a keloid on the retroauricular region or earlobe of more than 1 year duration, who had undergone previous treatment (surgery and topical or injected corticosteroids) without a good outcome or with relapse, and who had not received any treatment in the previous 6 months.
ResultsFive patients were treated with a fillet flap procedure only, while the other 5, in addition to the procedure, also applied 5% imiquimod cream 5 times a week for 1 to 3 months. In 4 patients, no relapse was observed after the intervention. Two patients had partial flap necrosis, with subsequent partial relapse in one of these. Eighty percent reported the outcome of the procedure as good or excellent.
ConclusionWe achieved a response rate of 40% in the treatment of relapsing keloid of the pinna by a fillet flap procedure. This may be an alternative within the therapeutic arsenal for the treatment of relapsing keloid of the pinna, given that it does not require extensive resources and the skills needed to perform the procedure can be quickly acquired.
La formación del queloide (del griego chele, pinzas de crustáceo) aparece de forma secundaria tras una herida o quemadura dérmica y se caracteriza por la formación excesiva de colágeno1. Jean Louis Alibert fue el primero en describir el fenómeno de cicatrización en exceso de algunas heridas y propuso ya en 1817 el término cheloide, diferenciándolo del crecimiento neoplásico2. En su patogenia se han implicado múltiples mecanismos: alteración de factores de crecimiento, errores en el recambio del colágeno, cambios en la orientación de las fibras de colágeno secundarios a la aparición de tensión, disfunción inmunogenética o de hipersensibilidad al sebo, etc.3, aunque ninguno de ellos justifica, de forma única e inequívoca, la formación de queloides en todos los casos. Se conoce, por otra parte, su mayor frecuencia en la raza negra4,5, su agregación familiar en algunos casos, su tendencia a aparecer en edades jóvenes y activas de la vida6, y su preferencia por algunas topografías anatómicas7.
Su característica exuberancia y capacidad de recidiva, que le diferencian de la cicatriz hipertrófica8, hacen de esta patología una de las situaciones más frustrantes en cirugía cutánea. Muchos han sido los intentos terapéuticos que se han llevado a cabo a lo largo de la historia para su corrección: escisión simple, inyección intralesional de corticoides, aplicación de presión, radioterapia, aplicación de silicona en gel o parches, láser, 5-fluorouracilo, retinoides, interferón (IFN), etc3. No obstante, ninguno de ellos ha demostrado superioridad y garantía para su resolución o prevención de la recidiva.
El queloide del pabellón auricular, cada vez más frecuente por el uso contemporáneo del piercing, ha recibido tradicionalmente el mismo tratamiento que el queloide de otras localizaciones anatómicas, con similares resultados desesperanzadores. A ese desafío terapéutico se añade la evidencia de que el queloide de esta topografía tiene importantes implicaciones estéticas que pueden llegar a limitar de forma considerable la calidad de vida de estos pacientes.
Ante la derivación cada vez más frecuente a nuestras consultas de pacientes con este problema, nos propusimos hacer una nueva valoración del tratamiento. Para ello, de entre las distintas alternativas propuestas para intentar disminuir la capacidad de recidiva que demuestra la cirugía convencional del queloide9–12, elegimos la técnica que con diferente denominación propusieron inicialmente Lee et al9 y posteriormente Kim et al10, y que nosotros hemos aceptado en castellano como colgajo «en filete» (CF), y decidimos ensayarla en un pequeño grupo de pacientes con queloide auricular recidivante.
Material y métodosPacientesUn total de 10 pacientes (8 varones y 2 mujeres, 9 de raza blanca y 1 de raza negra) fueron atendidos en el Servicio de Dermatología del Hospital Universitario de Gran Canaria Doctor Negrín entre diciembre de 2006 y abril de 2008 con queloide retroauricular o de lóbulo de más de un año de evolución y estable, que habían recibido tratamiento quirúrgico previo en varias ocasiones (mínimo dos actos quirúrgicos, máximo 4 actos quirúrgicos) e infiltración de corticoides, sin resultado aceptable o con recidiva, y en los que se había desestimado retratamiento o alternativa terapéutica (pacientes derivados de otros servicios o colegas).
Se consideraron los siguientes criterios de exclusión: haber recibido tratamiento previo para el queloide (cualquier tipo) durante los 6 meses previos, ser menor de edad, estar en periodo de gestación o lactancia, alergia a anestésicos o previsión de incumplimiento de posible terapia complementaria o seguimiento clínico.
Como objetivo terapéutico aceptable nos propusimos conseguir al menos un 50% de extirpaciones completas sin recidiva a los 12 meses. Se consideró recidiva la aparición postquirúrgica de cicatrización creciente o persistentemente sintomática. En la tabla 1 se resumen los datos demográficos de los pacientes. Además, realizamos una encuesta de valoración subjetiva del paciente. Para ello debían evaluar el grado de satisfacción personal después del procedimiento y su resultado final (malo-regular-bueno-excelente).
Datos clínicos de los pacientes
| Sexo | |
| Hombre | 8 |
| Mujer | 2 |
| Raza | |
| Blanca | 9 |
| Negra | 1 |
| Edad en años, rango (media) | 22–71 (33,2) |
| Causa de queloide | |
| Piercing | 8 |
| Cirugía otoplastia | 1 |
| Postraumático | 1 |
| Tratamiento previo | |
| Cirugía simple (al menos en dos ocasiones previas) | 10 |
| Corticoides tópicos | 1 |
| Corticoides intralesionales | 6 |
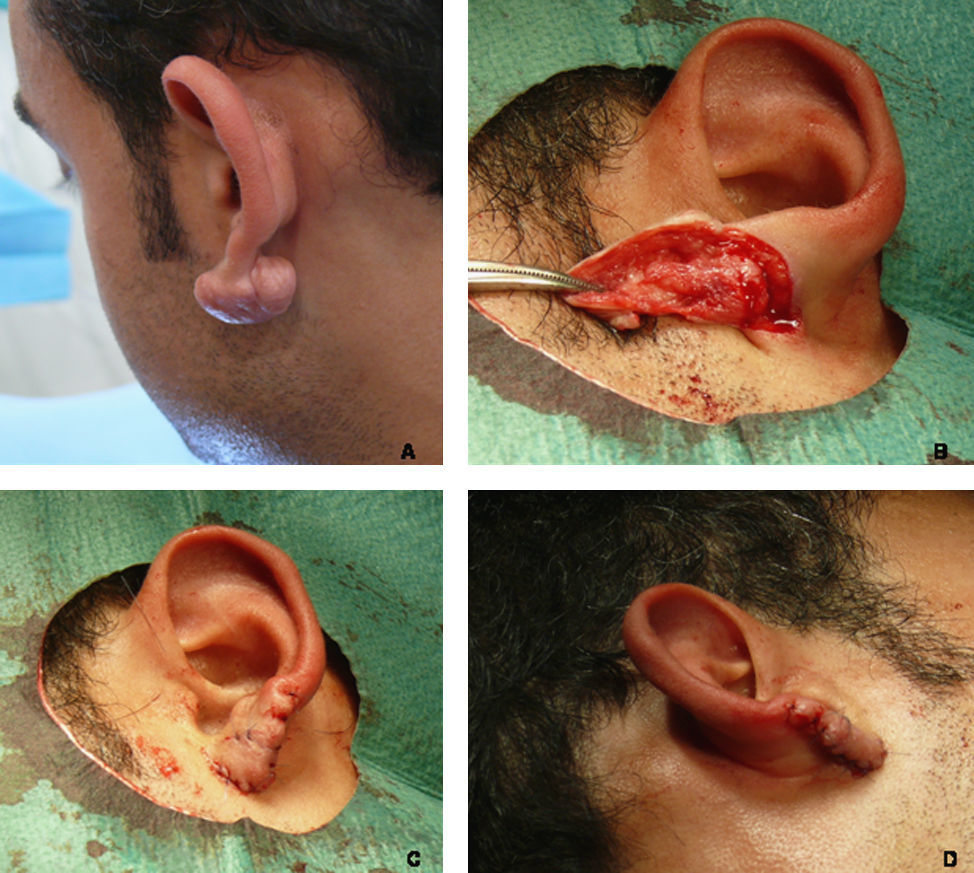
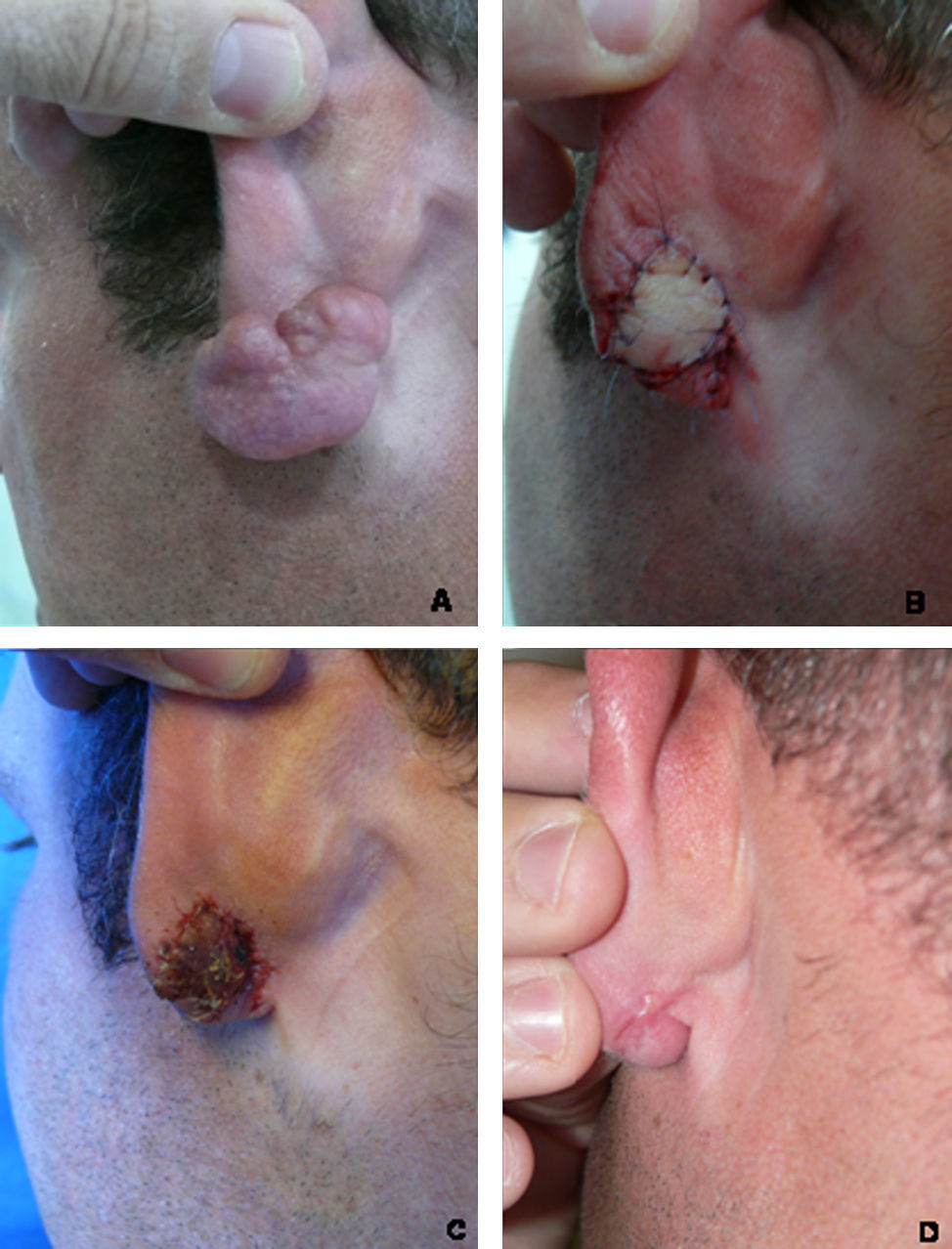
Bajo anestesia local (lidocaína al 1% con epinefrina 1:100.000 tamponada con bicarbonato sódico) se procedió a realizar una incisión cutánea siguiendo el borde circunferencial del queloide, despegamiento de la epidermis y la dermis superficial del queloide, enucleación del mismo y posterior sutura de la lengüeta obtenida («filete») con Ethilon® 5/0 o 6/0 (figs. 1 y 2). Se realizaron curas diarias con mupirocina tópica al 2% una vez al día, se retiraron los puntos a los 7 días y se realizó un seguimiento evolutivo con control fotográfico a los 30, 90, 180 y 360 días, o a demanda en función del posterior inicio de recidiva del queloide en las semanas o meses siguientes. La aplicación de imiquimod al 5% en crema, una vez al día, de lunes a viernes, durante uno a tres meses, se indicó inmediatamente después de la cirugía en pacientes con más de dos cirugías previas en la zona o, de forma diferida, en aquellos que desarrollaron recidiva.
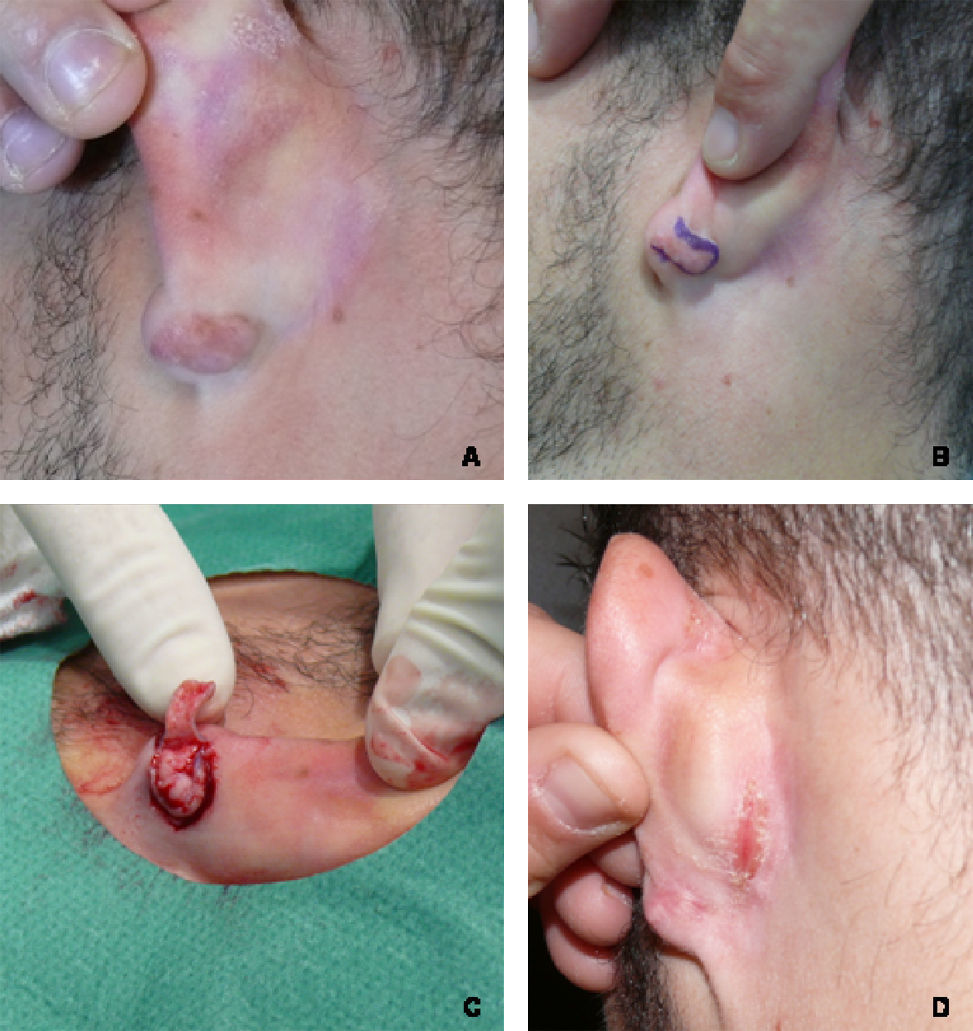
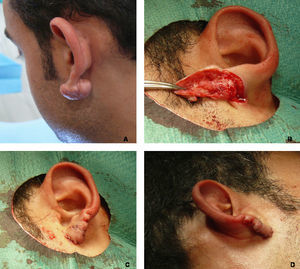
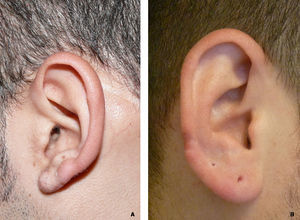
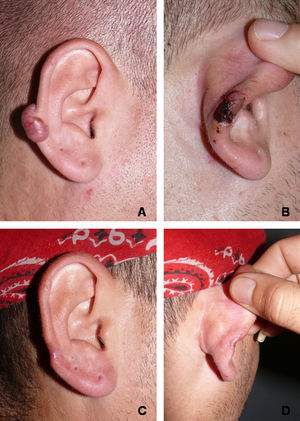
Detalle de la técnica quirúrgica y evolución hacia recidiva parcial (paciente 9). A) Aspecto preoperatorio del queloide y delimitación del colgajo a utilizar. B) Aspecto del «colgajo en filete». C) Resultado de la técnica en el postoperatorio inmediato. D) Recidiva parcial a los 5 meses de seguimiento.
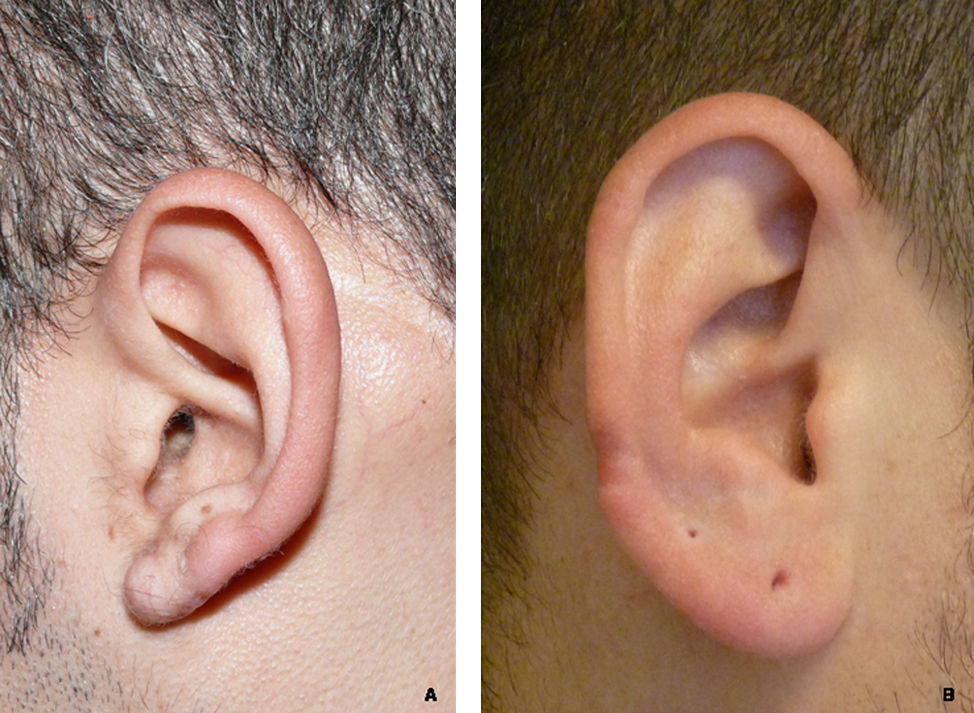
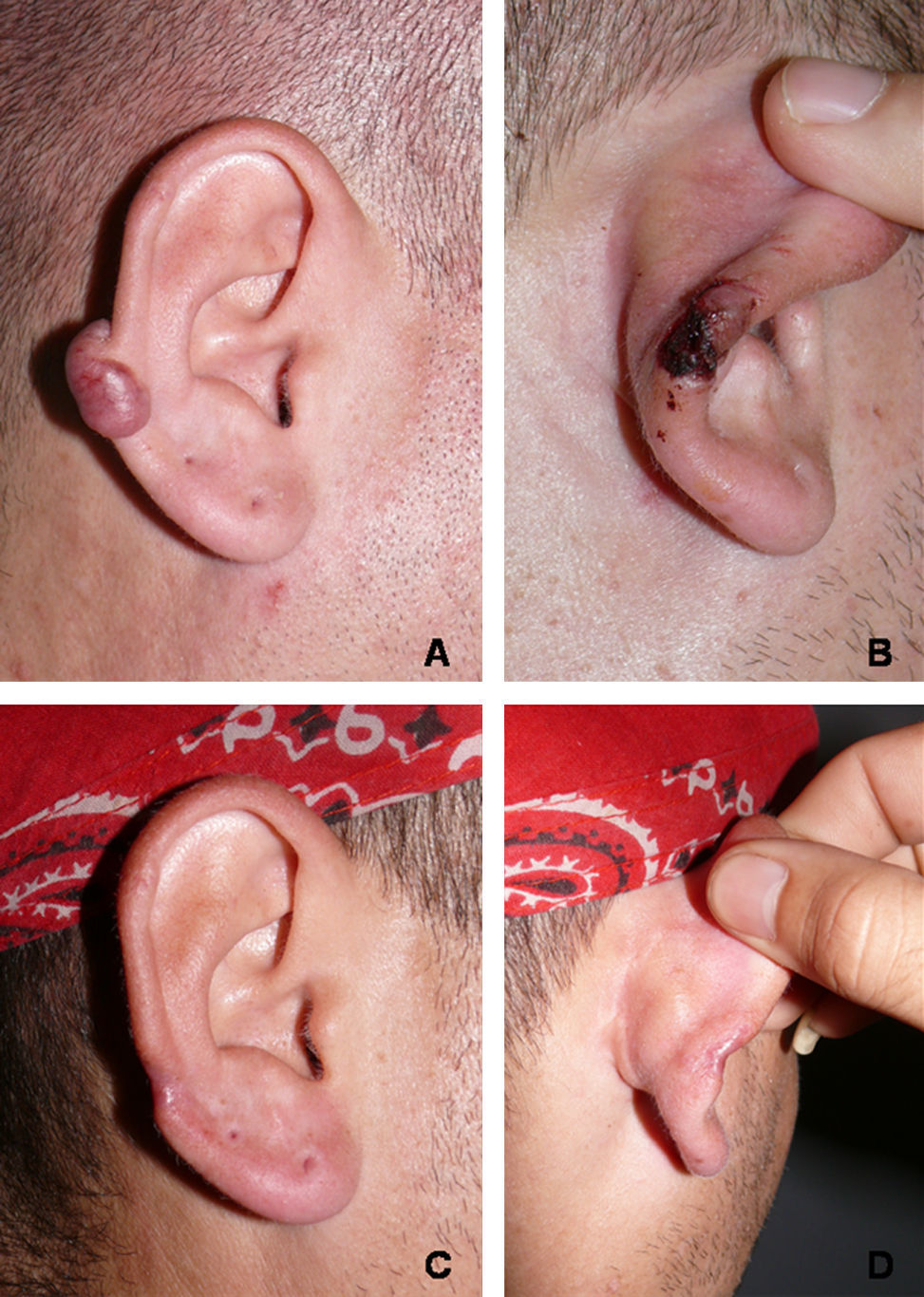
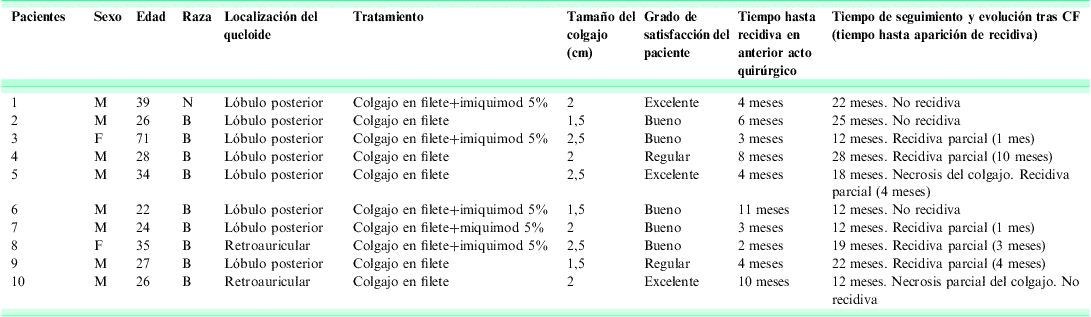
Cinco pacientes fueron tratados quirúrgicamente solo con CF y otros 5 con colgajo e imiquimod tópico 5 días por semana durante uno a tres meses. El seguimiento de los pacientes alcanzó un rango de 12–28 meses (media de seguimiento de 18,2 meses). En 4 de los 10 pacientes no ha aparecido recidiva hasta el momento del envío de este manuscrito (fig. 3). Dos pacientes presentaron necrosis parcial del colgajo (figs. 4 y 5), uno de los cuales desarrolló posteriormente recidiva parcial de la lesión a los 4 meses de la realización del CF. El 80% de los pacientes calificó el resultado de la intervención como bueno o excelente. En la tabla 2 se exponen de forma resumida los datos obtenidos.
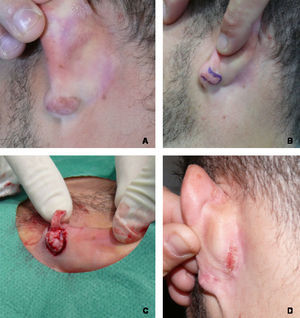
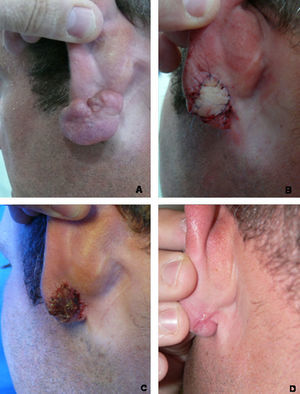
Evolución hacia necrosis parcial del colgajo y posterior recidiva parcial (paciente 5). A) Aspecto preoperatorio del queloide. B) Resultado de la técnica en el postoperatorio inmediato. C) Evolución del colgajo a los 7 días de la intervención. D) Resultado quirúrgico final a los 8 meses de seguimiento.
Datos y resultados de la serie de pacientes tratados
| Pacientes | Sexo | Edad | Raza | Localización del queloide | Tratamiento | Tamaño del colgajo (cm) | Grado de satisfacción del paciente | Tiempo hasta recidiva en anterior acto quirúrgico | Tiempo de seguimiento y evolución tras CF (tiempo hasta aparición de recidiva) |
| 1 | M | 39 | N | Lóbulo posterior | Colgajo en filete+imiquimod 5% | 2 | Excelente | 4 meses | 22 meses. No recidiva |
| 2 | M | 26 | B | Lóbulo posterior | Colgajo en filete | 1,5 | Bueno | 6 meses | 25 meses. No recidiva |
| 3 | F | 71 | B | Lóbulo posterior | Colgajo en filete+imiquimod 5% | 2,5 | Bueno | 3 meses | 12 meses. Recidiva parcial (1 mes) |
| 4 | M | 28 | B | Lóbulo posterior | Colgajo en filete | 2 | Regular | 8 meses | 28 meses. Recidiva parcial (10 meses) |
| 5 | M | 34 | B | Lóbulo posterior | Colgajo en filete | 2,5 | Excelente | 4 meses | 18 meses. Necrosis del colgajo. Recidiva parcial (4 meses) |
| 6 | M | 22 | B | Lóbulo posterior | Colgajo en filete+imiquimod 5% | 1,5 | Bueno | 11 meses | 12 meses. No recidiva |
| 7 | M | 24 | B | Lóbulo posterior | Colgajo en filete+miquimod 5% | 2 | Bueno | 3 meses | 12 meses. Recidiva parcial (1 mes) |
| 8 | F | 35 | B | Retroauricular | Colgajo en filete+imiquimod 5% | 2,5 | Bueno | 2 meses | 19 meses. Recidiva parcial (3 meses) |
| 9 | M | 27 | B | Lóbulo posterior | Colgajo en filete | 1,5 | Regular | 4 meses | 22 meses. Recidiva parcial (4 meses) |
| 10 | M | 26 | B | Retroauricular | Colgajo en filete | 2 | Excelente | 10 meses | 12 meses. Necrosis parcial del colgajo. No recidiva |
B: blanca; CF: colgajo en filete; F: femenino; M: masculino; N: negra.
En la actualidad aún no se dispone de una terapia para el queloide que consiga buenos resultados con garantía en todos los casos. La extirpación quirúrgica de los queloides suele acompañarse de recidiva en un 45–100% de casos13, incluso de forma más exagerada y sobrepasando los límites de la lesión previa que se intenta corregir. La terapia adyuvante a la cirugía (radioterapia, inyección intralesional de corticoides, imiquimod al 5% tópico, crioterapia, láser, IFN intralesional, etc.) consigue mejorar algo el porcentaje de recidivas, aunque tampoco está exenta de inducir un queloide aún mayor. En la práctica es muy frecuente el abordaje de esta patología mediante un tratamiento combinado que incluya más de una de las técnicas anteriormente citadas. Uno de los tratamientos más empleados asocia la escisión quirúrgica acompañada de inyección de corticoides intralesionales; para esta combinación se ha propuesto una disminución en la tasa de recurrencias del 3–25%14,15.
Actualmente seguimos desconociendo cuál es la patogenia responsable de la formación de queloides, y aunque se han propuesto diversas hipótesis3, aún no es posible realizar un enfoque terapéutico causal dirigido. No existe evidencia clara de que el enfoque médico o quirúrgico sea superior en cuanto a resultados. Por ello, a lo largo de la historia, han sido, y probablemente serán, muchas las propuestas terapéuticas disponibles.
El queloide de pabellón auricular ha sido tratado con todas las alternativas terapéuticas dirigidas al queloide de cualquier otra localización, con similares resultados desesperanzadores. Todos los pacientes seleccionados en nuestra serie habían sido tratados previamente con cirugía (todos en varias ocasiones, el que menos en dos ocasiones y el que más en cuatro) y la mayoría de ellos (60%) con corticoides intralesionales, constatándose la ineficacia de las terapias previas.
Dentro de la consideración del tratamiento quirúrgico del queloide auricular se han empleado diversas opciones, tales como la sutura directa, el cierre por segunda intención, los injertos de piel o colgajos locales, aunque no existen estudios de comparación entre las diferentes técnicas. Probablemente la complejidad anatómica del área, así como la variabilidad en la forma de presentación de los queloides (tamaño, localización, etc.), sean factores determinantes que dificultan la estandarización de un procedimiento quirúrgico determinado.
Es conocido que la reducción de tensión en la sutura, así como otras medidas concretas del acto quirúrgico, pueden ayudar a reducir la aparición de queloide (el clásico método de referencia de la cirugía antiqueloidea de las «5A y 1B», por asepsis, atraumatic technique, absence of raw surface, avoidance of tension, accurate approximation of wound margin, and complete bleeding control)10, por lo que la aplicación de cualquier técnica que cumpla estos criterios alcanzaría, teóricamente, mayor garantía de éxito. La variante quirúrgica que hemos utilizado, descrita bajo diversos nombres (keloid core excision o keloid fillet flap9,10), cumple en principio con esas exigencias técnicas y en pequeñas series anteriores ofrecía, en nuestra opinión, resultados aceptables y, por lo tanto, esperanzadores respecto a su empleo. Nosotros hemos elegido la nomenclatura de «colgajo en filete» porque en nuestra opinión el planteamiento quirúrgico que se realiza es el propio de un colgajo, quedando la denominación de escisión excesivamente vaga. Se trata de una opción quirúrgica que, como hemos indicado, cumple adecuadamente los objetivos deseables en cuanto a normas antiqueloide (5A y 1B), si bien presenta ciertas dificultades técnicas: la disección del núcleo del queloide resulta en ocasiones difícil por la fuerte adherencia entre el componente dérmico y el epidérmico, o el hecho de que la piel obtenida se encuentra deteriorada, bien por el propio acto quirúrgico –al intentar enuclear el componente dérmico-, bien por la propia distensión producida por el crecimiento voluminoso del queloide.
Tal como ya se ha señalado, el colgajo que se obtiene mediante esta técnica está casi completamente avascularizado (prácticamente constituye un injerto dermo-epidérmico obtenido del techo del queloide, aunque conectado por un pedículo al resto de la piel), por lo que la nutrición del mismo se realiza, en teoría, a expensas del plexo vascular subcapsular9. Por ello, el límite práctico de su utilidad podría ser el tamaño del mismo, al quedar abocado a necrosis parcial o total en caso de que el plexo vascular no sea suficiente para su nutrición. Sin embargo, la experiencia publicada por algunos autores sugiere que se pueden alcanzar colgajos de tamaño considerable16. En nuestra serie el colgajo de mayor tamaño fue de 2,5cm. En dos casos (2 y 2,5cm) el colgajo sufrió necrosis parcial del mismo, con cicatrización por segunda intención (en estos casos se añadió imiquimod tópico). Uno de ellos presentó recidiva parcial evidente a los 4 meses de seguimiento. Sin embargo, ambos pacientes valoraron como excelente el resultado de la intervención tras la cirugía (mejor resultado que en actos quirúrgicos previos).
El uso de imiquimod al 5% por vía tópica como complemento a la cirugía del queloide parece seguro y puede ser eficaz para reducir la tasa de recurrencias11,12,17. En este sentido, Martín-García et al han demostrado que la utilización de imiquimod al 5% se muestra eficaz en la prevención de recurrencias en el 75% de queloides tratados quirúrgicamente a las 24 semanas de seguimiento18. Se ha propuesto un mecanismo hipotético con doble acción: por una parte, imiquimod alteraría la expresión genética de los queloides19 y probablemente ello revertiría tanto las alteraciones genéticas que existen en los queloides20, como la reducción de la tasa de apoptosis, que en el núcleo del queloide se encuentra disminuida21; y por otra parte, es posible que actúe inhibiendo la producción de colágeno y glucosaminoglucanos secundariamente a la inducción de IFN-γ22. Sin embargo, no se ha confirmado de forma definitiva que estas acciones propuestas justifiquen por completo el beneficio supuesto. En nuestro trabajo restringimos el uso de imiquimod a aquellos pacientes en los que se observó recidiva de la lesión, así como a aquellos otros que tenían antecedente de más de dos actos quirúrgicos previos (5 pacientes en total). Es posible que el uso de imiquimod en crema al 5% sea una alternativa eficaz para el abordaje del tratamiento combinado del queloide auricular, aunque todavía son necesarios más estudios de seguimiento que comparen imiquimod con cirugía en monoterapia, así como con otros tratamientos adyuvantes.
Por último, nos pareció de utilidad incluir como dato a analizar el grado de satisfacción del paciente tras la cirugía, y no solo el resultado quirúrgico final, dado que se trata de una patología que puede limitar la calidad de vida de los pacientes por su impacto inestético. En nuestro trabajo, el 80% de los pacientes intervenidos bajo esta técnica expresaba un aceptable grado de satisfacción (bueno-excelente) tras la intervención, a pesar de que más de la tercera parte de los pacientes satisfechos desarrolló recidivas.
En la serie presentada hemos conseguido un 40% de respuesta en el tratamiento del queloide retroauricular recidivante mediante la realización de CF. Si bien en algunos casos concretos (pacientes con más de dos actos quirúrgicos previos o con inicio de recidiva precoz tras la cirugía) se asoció aplicación tópica de imiquimod al 5%, el porcentaje final de buenos resultados (40%) es, en nuestra opinión, muy aceptable, a pesar de no alcanzar el 50% de extirpaciones sin recidivas que nos planteamos como objetivo del estudio. En nuestra opinión conviene destacar el hecho de que en aquellos pacientes en los que se produjo recidiva (60%), el queloide resultante fue siempre de menor tamaño que la lesión original, y el grado de satisfacción de los pacientes no fue definido en ningún caso como «malo». Creemos que la procedencia de los pacientes tratados en nuestra serie (todos habían sido sometidos a intervenciones quirúrgicas previas en la zona, además de otros tratamientos sin ningún resultado y siempre con recidiva, incluso con lesión de mayor tamaño que la previa) fue determinante en el resultado final de nuestras observaciones. Dichos porcentajes se encuentran en la línea de lo anteriormente descrito en la bibliografía por otros autores.
Somos conscientes de que la valoración final de esta técnica está condicionada por el hecho de no poder declarar con seguridad que un determinado tiempo de evolución sea suficiente para afirmar que el queloide no ha recidivado, pues es bien conocida la recidiva tardía en esta patología. Para la valoración de este aspecto incluimos en nuestro análisis el concepto de «tiempo hasta la recidiva en el anterior acto quirúrgico» (tabla 2) como medida comparativa con las anteriores acciones terapéuticas ensayadas en nuestros pacientes. En el caso más precoz, la recidiva apareció dos meses después del último acto quirúrgico, y en el caso más retardado se desarrolló tras 11 meses de seguimiento (tiempo medio tras el que se produjo la recidiva en el anterior acto quirúrgico: 5,5 meses). Todos los pacientes en los que no se ha observado recidiva del queloide tras la realización del CF han superado el tiempo de aparición de recidiva que experimentaron previamente tras la anterior intervención. Al considerar el beneficio de esta u otras posibles alternativas terapéuticas creemos que es necesario incluir en el análisis de resultados el grado de satisfacción del paciente, ya que nos encontramos ante una patología con importantes connotaciones estéticas.
Teniendo en cuenta todos estos condicionantes, creemos que la técnica de CF puede representar una alternativa aceptable a considerar dentro del arsenal terapéutico disponible para el tratamiento del queloide auricular, dado que no necesita de grandes medios y puede realizarse después de un entrenamiento mínimo.
No obstante, y a pesar de casi alcanzar el objetivo terapéutico con el que se planteó este trabajo, creemos que es necesario mejorar el resultado de la técnica, bien con la combinación simultánea o secuencial de otras terapias (especialmente aquellas con actividad moduladora de la síntesis de colágeno), bien haciendo una correcta selección del tipo de queloide (lobulado frente a polilobulado, situación topográfica en el pabellón auricular, etc.), que nos permitan disminuir las tasas de recidiva y hacer de esta técnica una buena elección para el tratamiento de esta difícil patología cutánea.
En conclusión, el queloide sigue suponiendo todo un desafío terapéutico, especialmente el de la región auricular, dado su auge secundario al uso masivo y creciente de piercing en nuestra población. El queloide del pabellón auricular tiende a recidivar con frecuencia y provoca un gran impacto en la calidad de vida del paciente. Por ello, cualquier intento por conseguir una mejoría parcial o total en un porcentaje aceptable de pacientes con esta patología tiene gran interés. Creemos que los resultados obtenidos en la pequeña serie de casos presentados nos permiten considerar esta modalidad terapéutica como una opción aceptable y útil en algunos casos de queloide auricular recidivante.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.