HISTORIA CLINICA
Una paciente de 83 años fue remitida a nuestra consulta por presentar una lesión sangrante de un año de evolución en la zona perianal. Como antecedentes personales destacaban: apendicectomía, síndrome depresivo tratado con paroxetina e hipertensión arterial controlada con propranolol.
EXPLORACION FISICA
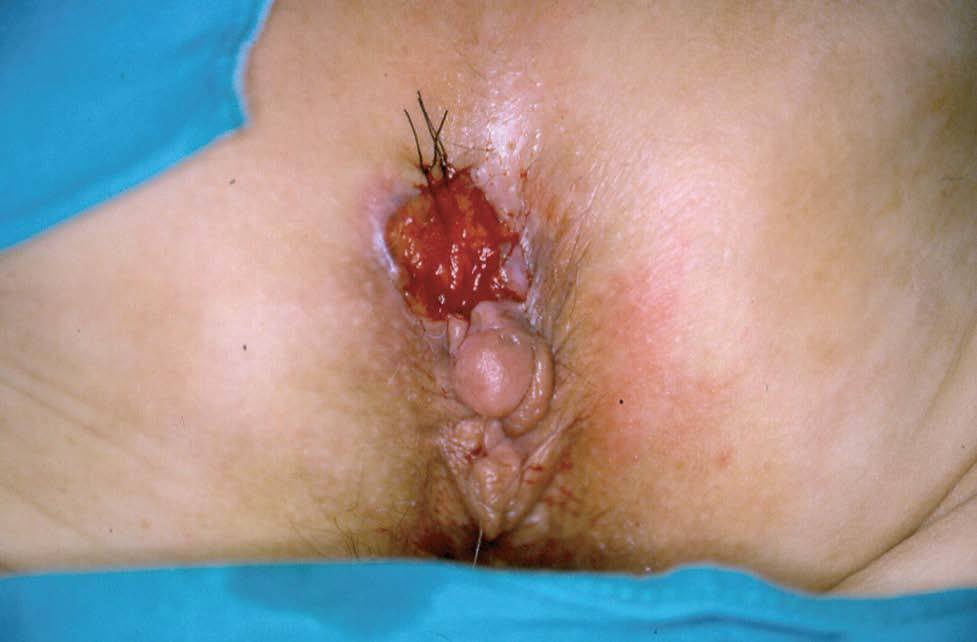
A la exploración se observaba una lesión tumoral rojiza, friable y sangrante, de 3 x 4 cm, situada en región anocoxígea, muy próxima al esfínter anal. Los bordes de la tumoración presentaban pápulas de aspecto perlado (fig. 1). Se practicó un tacto rectal sin hallarse ninguna alteración.
Fig. 1.--Tumoración rojiza, friable y sangrante, de 3 x 4 cm, situada en región anocoxígea, muy próxima a esfínter anal.
PRUEBAS COMPLEMENTARIAS
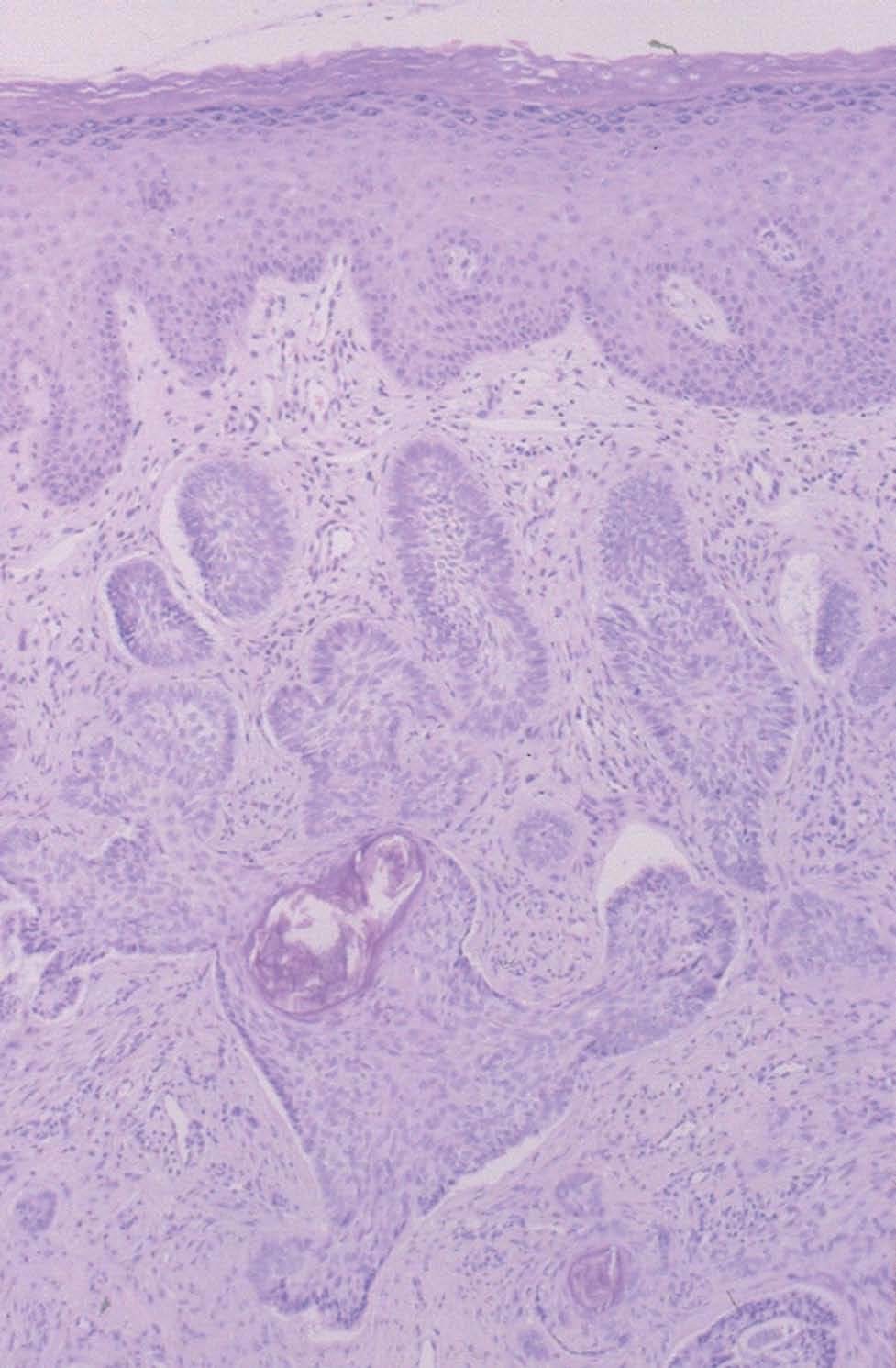
La colonoscopia fue normal y la biopsia de la lesión fue diagnóstica (fig. 2).
Fig. 2.--Proliferación neoplásica constituida por células de estirpe basal reunidas en masas y nidos sólidos, e imágenes en empalizada periférica. (Hematoxilina-eosina, x100.)
DIAGNOSTICO
Carcinoma basocelular perianal.
HISTOPATOLOGIA
En el estudio histopatológico se observaba una epidermis ortoqueratósica y discretamente aplanada, con ulceración central, de cuya capa basal partía una proliferación neoplásica constituida por células de estirpe basal reunidas en masas y nidos sólidos e imágenes en empalizada periférica. El estroma era moderadamente desmoplásico y mostraba un infiltrado de tipo crónico (fig. 2).
EVOLUCION Y TRATAMIENTO
La paciente fue remitida al Servicio de Cirugía General para exéresis completa de la lesión. Se extirpó en su totalidad y se observaron los mismos hallazgos histopatológicos previamente comentados, además de infiltración en dermis profunda, llegando a las inmediaciones de tejido adiposo perirrectal, si bien los bordes quirúrgicos de resección estaban libres de neoplasia. Tras 4 años de seguimiento no hay signos de recidiva local.
COMENTARIO
El carcinoma basocelular (CBC) es la neoplasia cutánea maligna más frecuente; generalmente afecta a personas de edad avanzada y en más del 80 % de casos afecta piel fotoexpuesta, sobre todo cabeza y cuello 3.
Estudios epidemiológicos han confirmado que la exposición solar crónica es el principal factor en la carcinogénesis de los CBC en caucásicos.
Sin embargo, la patogenia de los CBC que aparecen en la zona genital o perianal es desconocida. Se han implicado factores como la inflamación crónica 4-6 y la radiación ionizante previa 5,7. Otros factores que también pueden desempeñar un papel importante en el desarrollo de CBC en áreas cubiertas son cicatrices previas 8, exposición a arsénico o alquitrán, o la presencia del virus del papiloma humano (VPH) 9.
Aunque el ADN del VPH se ha detectado de forma ocasional en casos aislados o pequeñas series de pacientes con CBC en otras localizaciones diferentes a la genital 10, todavía no se ha establecido una relación estadísticamente significativa entre estos virus y los CBC en la población general 11. Ciertas genodermatosis, entre las que se incluye el síndrome de Gorlin 12 y el xeroderma pigmentoso 13, se asocian con un riesgo elevado de CBC. Sin embargo, en un estudio desarrollado por Paterson et al 14 con 21 pacientes consecutivos con CBC de la zona perianal, el factor que más se asociaba a la presencia de CBC de dicha zona era la existencia de CBC de otras localizaciones; sin embargo, ninguno de los pacientes estaba afectado de síndrome de Gorlin. Esta asociación sugeriría una susceptibilidad en estos individuos a desarrollar dicha neoplasia cutánea.
Los CBC de la zona genital y perianal predominan en personas de edad media o avanzada, afectando a pacientes de 43 a 100 años, sobre todo de entre 65 y 75 años 11,14,15. En cuanto a los subtipos histológicos, los CBC genitales son similares a los de otras localizaciones.
La mayoría de los pacientes se tratan con escisión local, aunque la electrodesecación con curetaje y la microcirugía de Mohs son modalidades terapéuticas alternativas 15. Generalmente no hay evidencia de afectación ganglionar o enfermedad metastásica, aunque debido al número limitado de casos publicados es difícil determinar si el comportamiento biológico de los CBC genitales es más agresivo que aquellos que se localizan en zonas fotoexpuestas 11. Sólo hay descrito un caso de CBC erosivos múltiples localizados en la región escrotal que terminaron desarrollando metástasis 16. En cuanto a la recurrencia, se han registrado tasas más altas que en los CBC cutáneos, alcanzándose hasta el 20 % para el CBC vulvar 17. La cirugía micrográfica de Mohs es el tratamiento con mayor tasa de curaciones, especialmente cuando el tumor es grande, la histología es más agresiva o cuando se desea preservar el máximo tejido posible 15.
Los pacientes con frecuencia retrasan la consulta por interpretar los síntomas (sangrado, prurito, escozor) como parte de un proceso irritativo y en ocasiones, el facultativo puede confundir lesiones iniciales con patología inflamatoria o infecciosa 18. El gran tamaño de las lesiones en la primera consulta resalta la necesidad de realizar biopsias tempranas de lesiones genitales. Es importante obtener verificación histológica de todas las lesiones sospechosas de la región perianal para identificar aquellos CBC con subtipos histológicos más agresivos y distinguirlos de otros tumores invasivos. Cuando se establece un diagnóstico de CBC perianal se debería realizar una exploración completa de toda la superficie cutánea ya que existe una asociación significativa entre los CBC en esta zona con su existencia en otras localizaciones 14.
Correspondencia:
Ana M. Morales. Barcelona, 67 1.ºA.
50017 Zaragoza. España.
acallaghan@aedv.es
Recibido el 10 de mayo de 2005.
Aceptado el 24 de marzo de 2006.