INTRODUCCIÓN
El lupus eritematoso profundo (LEP) o paniculitis lúpica es una forma poco frecuente de lupus eritematoso en la cual los cambios inflamatorios afectan inicialmente a la dermis profunda y al tejido subcutáneo1 . Fue descrito inicialmente por Kaposi2 en 1883, pero el término lupus eritematoso profundo fue utilizado por primera vez por Irgang3 en 1940. Clínica-mente se caracteriza por la aparición, preferentemente en cara, nalgas y parte proximal de las extremidades, de nódulos firmes, persistentes, bien delimitados, de entre uno y varios centímetros de diámetro, que confluyen formando placas de mayor tamaño. La superficie puede ser normal o mostrar lesiones de lupus eritematoso discoide (LED). Típicamente las lesiones curan dejando áreas atróficas deprimidas, aunque también se han observado casos de ulceración y calcificación1 . Generalmente se presenta en mujeres de edad media, y se han comunicado algunos casos en edad pediátrica4 . Se presenta un caso de PL en un varón de 13 años de edad, y se revisan las características de esta entidad en la infancia.
DESCRIPCIÓN DEL CASO
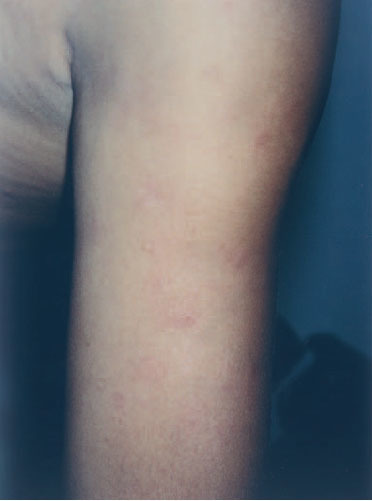
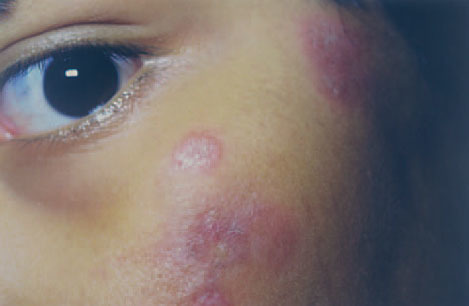
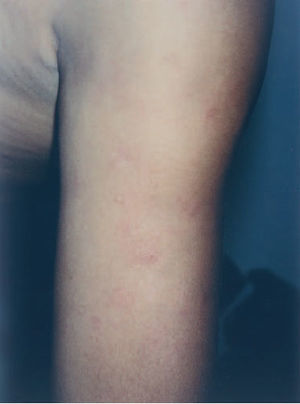
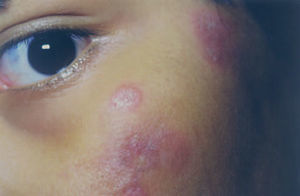
Un varón, de origen mexicano, adoptado, por lo que no se conocen sus antecedentes familiares y entre cuyos antecedentes personales destaca la presencia de una betatalasemia minor, había presentado a los 4 años de edad lesiones faciales que fueron diagnosticadas de LED crónico. Los padres habían rechazado tratamiento, y no se realizó seguimiento clínico. A los 13 años consultó por la aparición desde hacía un año, en tórax y brazos, de lesiones redondeadas, profundas, dolorosas a la palpación. Negaba fiebre, artralgias, aftas orales u otra sintomatología asociada. A la exploración se observaba la presencia, en cara anterior del tórax y parte proximal de extremidades superiores, con carácter bilateral y tendencia simétrica, de nódulos redondeados, bien delimitados, cubiertos unos de piel de coloración normal o rosada, con discreta depresión superficial y otros por piel eritematosa violácea, con escamas adheridas en su parte central (fig. 1). En la región facial se apreciaban placas redondeadas, con borde edematoso eritematoso violáceo y centro discretamente atrófico con gruesa escama adherida y tapones córneos (fig. 2).
Fig. 1.—Nódulos en parte proximal de brazos, cubiertos por piel rosado-violácea, con fina escama y zonas atróficas deprimidas residuales.
Fig. 2.—Placas redondeadas eritematosas violáceas de borde edematoso y centro atrófico con gruesa escama grisácea y tapones córneos en región malar.
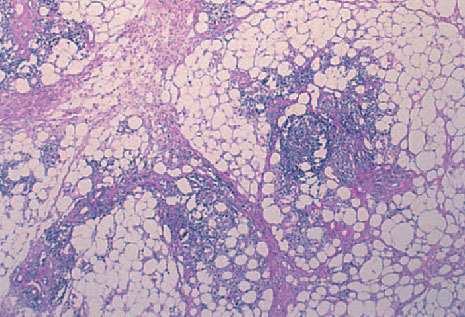
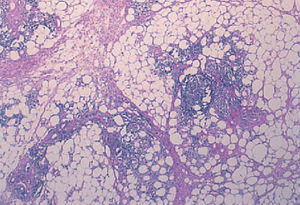
Se realizó estudio histológico de las lesiones de brazo y cara. La lesión del brazo mostró, bajo una epidermis de aspecto normal, un infiltrado linfohistiocitario en septos y lóbulos, con extensión a dermis profunda. En los lóbulos se formaban acumulaciones de linfocitos que simulaban centros foliculares. También se observaba discreta necrosis hialina de la grasa y depósito de mucina (fig. 3). La biopsia facial presentó afectación típica de LED, con hiperqueratosis folicular, degeneración hidrópica de la basal y un infiltrado linfohistiocitario parcheado en dermis de predominio perivascular y perianexial.
Fig. 3.—Infiltrado linfohistiocitario en septos y lóbulos con formación de centros foliculares en los lóbulos y depósito discreto de mucina. (Hematoxilina-eosina, ×40.)
Se solicitaron hemograma, velocidad de sedimentación globular (VSG), bioquímica sérica completa, C3, C4, sistemático y sedimento de orina, que resultaron normales. El proteinograma mostró hipergammaglobulinemia policlonal (15,5 g/l). Los anticuerpos antinucleares (ANA) resultaron positivos a título de 1/320, con patrón moteado, siendo los anticuerpos anti-ADNn negativos.
Con el diagnóstico de paniculitis lúpica asociada a LED se propuso un tratamiento con corticoides tópicos potentes, que se desestimó por parte de su familia. El paciente no volvió a acudir a consulta.
DISCUSIÓN
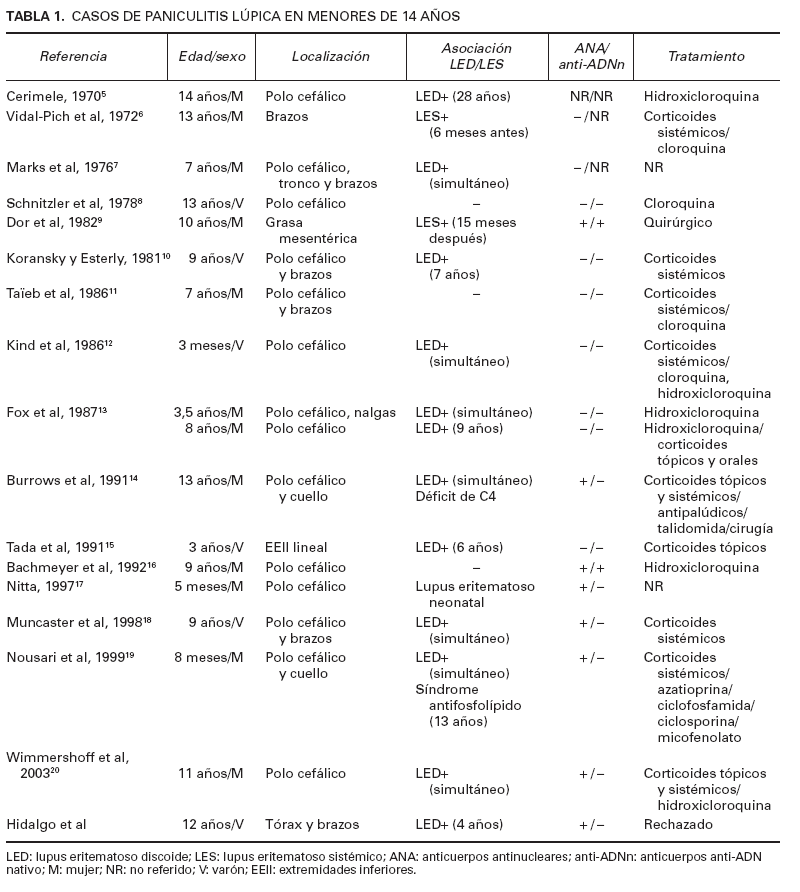
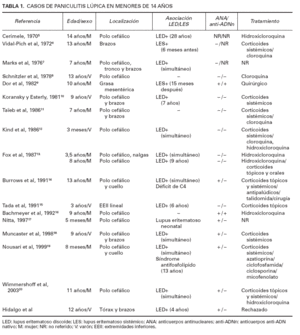
El LEP o paniculitis lúpica es una manifestación poco frecuente del lupus eritematoso, que afecta a alrededor del 2-5 % de los pacientes1 . Generalmente se presenta en mujeres de edad media, y se estima una frecuencia de 4 mujeres por cada varón 4 . Cerimele 5 , en 1970, describió el primer caso de paniculitis lúpica en edad pediátrica. Desde entonces se han comunicado 17 casos en pacientes menores de 14 años (tabla 1) 6-20 . En la literatura japonesa se ha estimado que el 1 % de los pacientes con paniculitis lúpica se encuentran en edad pediátrica 15 . La sintomatología en la infancia se superpone con la edad adulta, persistiendo su predominio por el sexo femenino, aunque en menor proporción (2 mujeres: 1 varón) (tabla 1). En adultos se ha calculado que el 33 % de la paniculitis lúpica se asocian a LED y el 10 % a LES 4 . Por su parte, en la edad pediátrica estas asociaciones son más frecuentes, observándose LED en el 63 % de los casos y LES en el 16 % (tabla 1). Se ha comunicado un único caso asociado a lupus eritematoso neonatal 17 y otro asociado a un síndrome antifosfolipídico 19 . Los ANA resultaron positivos en 8 de los 18 pacientes descritos, incluido el nuestro, lo que representa el 44,4 % de los casos y los anti-ADNn en dos, lo que supone únicamente el 11 % de los casos. En nuestro paciente se ob-temente aparecen agregados linfoides conocidos serva la asociación de LED y paniculitis lúpica. En al-como centros foliculares. Este infiltrado se extiende a gunas ocasiones se ha observado un déficit de com-la dermis profunda. Con frecuencia hay necrosis hialiplemento, tanto en niños 11,14 como en adultos 21,22 , que na de la grasa, edema y depósito de mucina en los sep-se asocia a una paniculitis lúpica de inicio precoz y tos y en la dermis profunda. En lesiones antiguas puecon presencia de lesiones generalizadas 21 .
TABLA 1. CASOS DE PANICULITIS LÚPICA EN MENORES DE 14 AÑOS
La histología es característica; se observa un infil-normal o mostrar cambios de LED23 . La presencia de trado linfocitario en septos y lóbulos, donde frecuen-degeneración hialina, focos de calcificación y agregados linfoides se considera tan característica que permite el diagnóstico de LEP, aun en ausencia de cambios epidérmicos24,25 .
En la infancia, el diagnóstico diferencial debe establecerse fundamentalmente con el eritema nudoso y la poliarteritis nudosa26 , que se establecerá sobre todo en función de criterios histológicos. El eritema nudoso es una paniculitis septal sin vasculitis en la que los nódulos tienden a localizarse en cara anterior de piernas, siguen una evolución contusiforme y tienden a resolverse sin cicatriz. La poliarteritis nudosa es una vasculitis necrosante de arterias de mediano calibre, que clínicamente se caracteriza por una tendencia de los nódulos a disponerse de modo lineal y por acompañarse de livedo reticularis . Al diagnóstico diferencial contribuye la sintomatología general acompañante en cada caso, así como los hallazgos serológicos.
El tratamiento del lupus profundo suele presentar mayores dificultades que otras formas de lupus cutáneo. En edad pediátrica los tratamientos más utilizados han sido los corticoides y los antimaláricos. Se han utilizado corticoides tópicos potentes, incluso en oclusión, intralesionales y sistémicos. Los antimaláricos, tanto cloroquina como hidroxicloroquina, han demostrado su utilidad y seguridad en el tratamiento, y no se han encontrado en la edad pediátrica más efectos secundarios que en los adultos14 . En algunos casos también se ha utilizado la talidomida, la azatioprina, la ciclofosfamida, la ciclosporina y el micofenolato mofetilo, así como cirugía reconstructiva de las lesiones residuales (tabla 1). En los pacientes no pediátricos refractarios se han utilizado además otros tratamientos como la dapsona27 .
Correspondencia:
Yolanda Hidalgo. Hermanos Soria, 3, 3.º izqda. 33400 Avilés. Asturias. España. yhidalgog@yahoo.es
Recibido el 26 de abril de 2004. Aceptado el 6 de octubre de 2004.