HISTORIA CLINICA
Un varón de 42 años de edad de nacionalidad rumana, con antecedentes de ulcus gástrico intervenido hacía 12 años, consultó por hiperpigmentación cutánea de un mes de evolución, acompañada de prurito moderado en las zonas más afectadas.
EXPLORACION FISICA
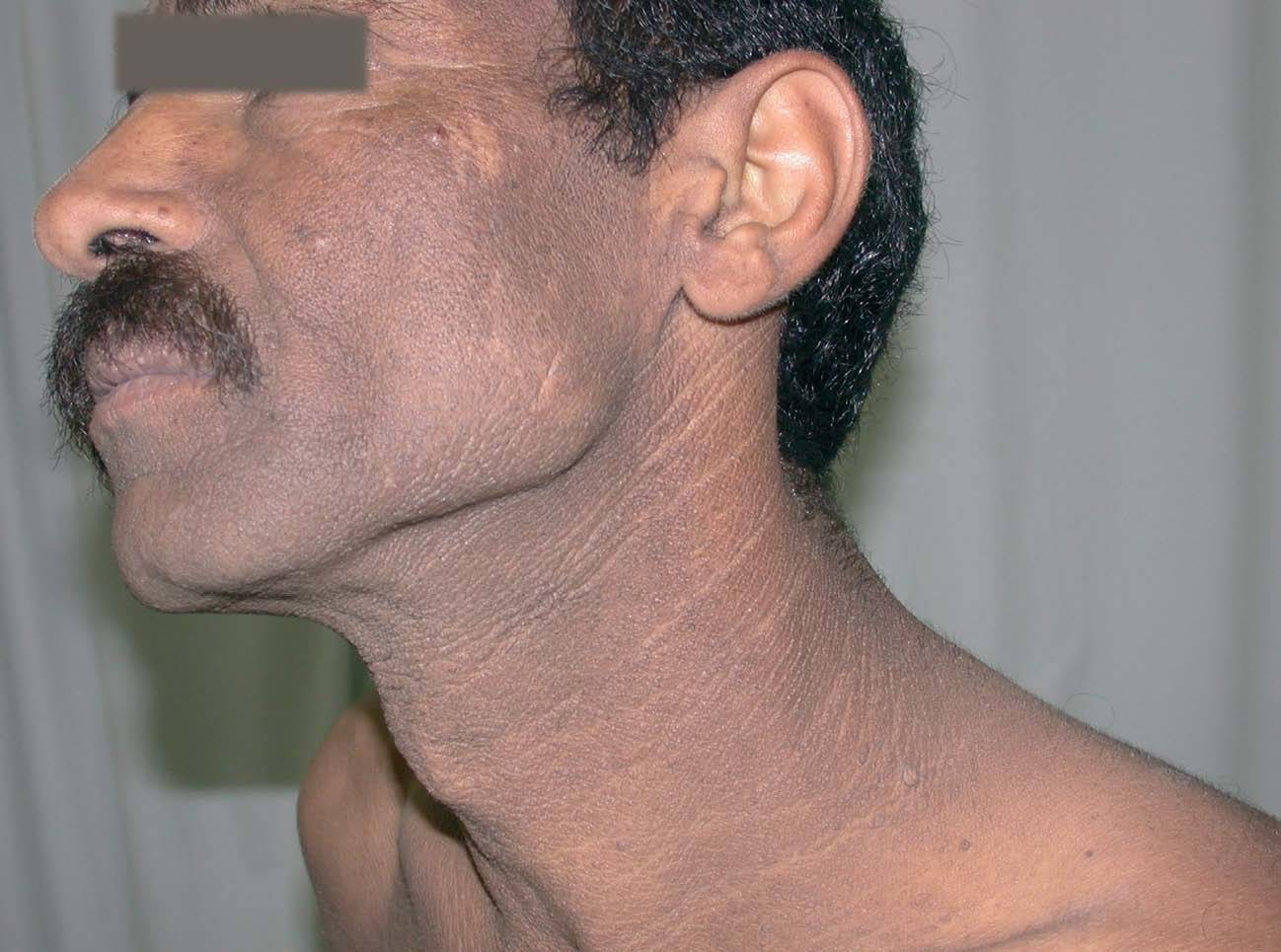
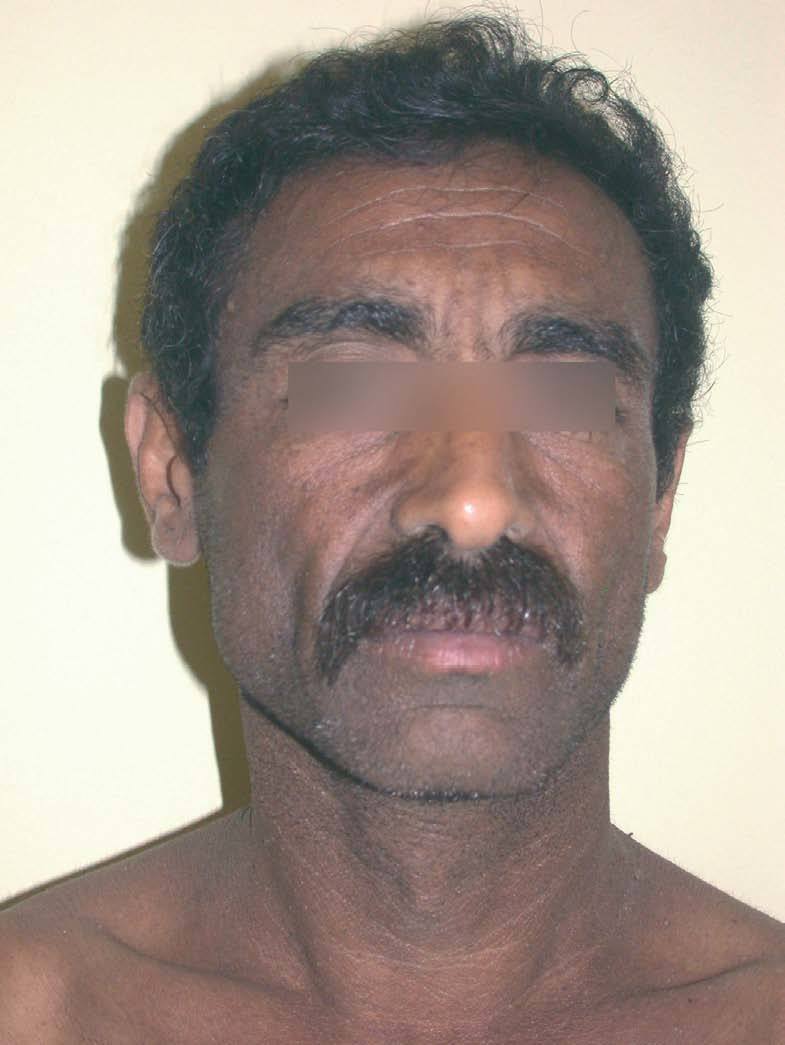
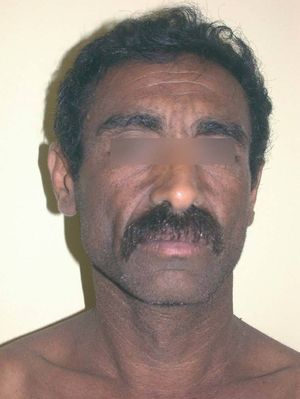
Se observaron pequeñas pápulas hiperpigmentadas y de aspecto queratósico que confluían formando extensas placas pardo-grisáceas. Estas lesiones se localizaban prácticamente por todo el tegumento, aunque eran más evidentes en la cara, el cuello, la espalda, las axilas y parte superior del tronco. El aspecto general que le conferían era el de una «piel sucia», con aumento de los surcos cutáneos (figs. 1 y 2). Las palmas presentaban asimismo una ligera hiperqueratosis. De forma aislada se podían observar excrecencias papilomatosas diseminadas similares a acrocordones, que eran más evidentes en el tronco. No existía afectación de mucosas. El paciente refería prurito moderado en las zonas más afectadas.
Fig. 1.--Placas pardo-grisáceas de aspecto queratósico e hiperpigmentado en cara.
Fig. 2.--Detalle de las lesiones a nivel del cuello donde se pueden observar asimismo excrecencias papilomatosas diseminadas.
EXPLORACIONES COMPLEMENTARIAS
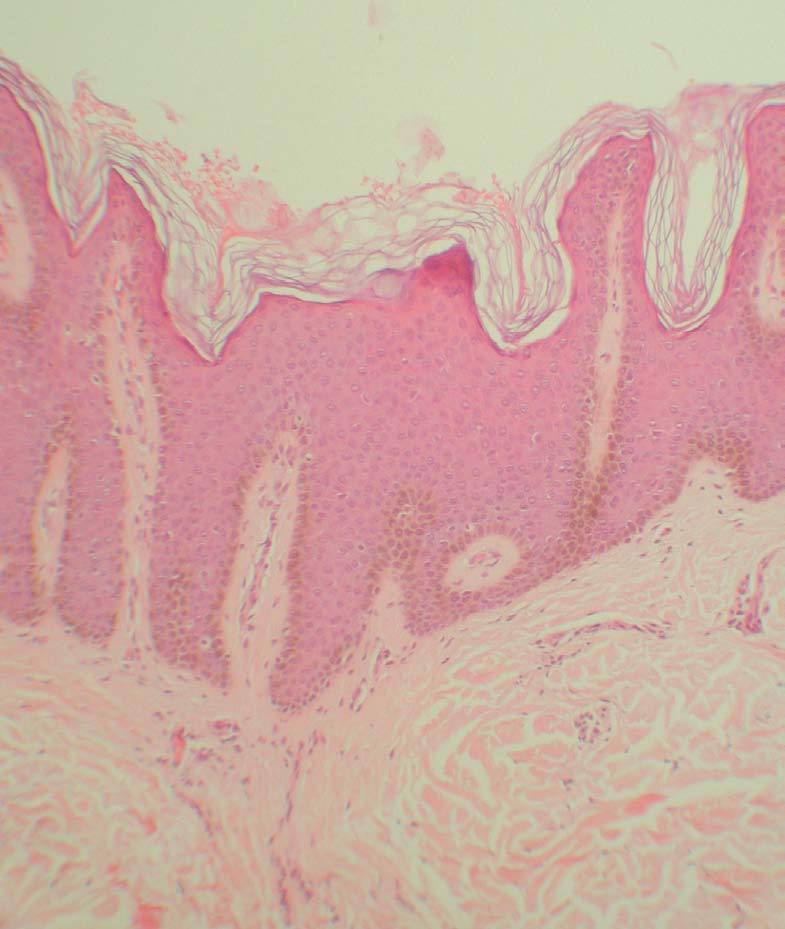
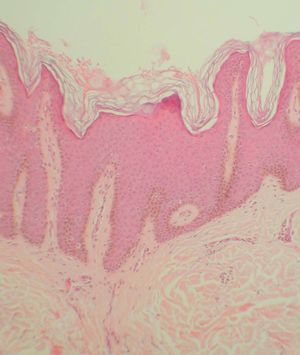
Una radiografía simple de tórax practicada de urgencias no mostró ninguna anormalidad, así como un hemograma y una bioquímica básica (incluyendo ionograma, función renal, glucosa y transaminasas). Se realizaron varias biopsias cutáneas, incluyendo muestras de las lesiones papilomatosas más grandes. En la figura 3 se puede observar la imagen histopatológica de una de las placas.
Fig. 3.--Imagen histopatológica de una de las placas (espalda). (Hematoxilina-eosina, x100.)
DIAGNOSTICO
Acantosis nigricans paraneoplásica generalizada.
HISTOPATOLOGIA
Las imágenes de todas las biopsias eran superponibles. Se apreciaba una hiperqueratosis ortoqueratósica «en cesta de mimbre», junto con acantosis y papilomatosis. Las papilas presentaban de manera característica un mismo tamaño, y la epidermis suprayacente a éstas se encontraba levemente adelgazada. Las células de la capa basal mostraban cierta hiperpigmentación. En algunos cortes era posible observar focos de disqueratosis acantolítica. En la dermis superficial se apreciaba un leve infiltrado inflamatorio inespecífico, y en algunos puntos un elevado número de melanófagos. Una tinción con ácido peryódico de Schiff (PAS) no mostró hallazgos adicionales.
EVOLUCION
Con el diagnóstico clínico e histopatológico de acantosis nigricans se pidieron estudios analíticos y de imagen con el fin de excluir un proceso paraneoplásico. Sin embargo, el paciente no efectuó los estudios de extensión ni volvió a la consulta. A los 2 meses fue ingresado de urgencias en el servicio de cirugía por un cuadro clínico de dolor abdominal en epigastrio e hipocondrio derecho, ictericia cutaneomucosa y coluria. Las lesiones cutáneas eran ahora mucho más extensas y manifiestas, de forma que el paciente aparecía con una piel homogéneamente oscurecida. Una apreciación más descriptiva la realizó el propio paciente: «Mi piel se ha vuelto negra». Una tomografía computarizada puso de manifiesto una gran lesión en el lóbulo hepático derecho, afectando a nivel de los segmentos IV, V y VI, de 10 x 7,5 cm, con dilatación de los conductos intrahepáticos y adenopatías troncocelíacas y retroperitoneales. Una colangiorresonancia mostró hallazgos similares. El diagnóstico con las pruebas de imagen realizadas fue presuntivo de hepatocarcinoma, sin poder descartarse un linfoma infiltrante. Sin embargo, no pudieron efectuarse más estudios, ya que el paciente pidió el alta voluntaria del hospital.
COMENTARIO
La acantosis nigricans es una manifestación cutánea de diversos trastornos, entre los que se incluyen procesos neoplásicos. Esto constituye un hecho poco frecuente pero bien documentado, en el que las lesiones cutáneas pueden preceder, aparecer simultáneamente o manifestarse después que la neoplasia1,2.
Clásicamente la acantosis nigricans se ha clasificado en tres grandes grupos denominados benigna, maligna y pseudoacantosis nigricans3, aunque los adjetivos hacen referencia a los cuadros que se asocian con el proceso más que a las lesiones en sí mismas. La apariencia clínica es básicamente la misma en los tres grupos, y consiste en placas o excrecencias hiperpigmentadas, verrugosas, aterciopeladas, que se distribuyen de manera simétrica en las áreas de flexión como axilas, en las zonas laterales del cuello y menos frecuentemente en la zona umbilical, anogenital o en la espalda4.
La acantosis nigricans benigna se asocia con procesos endocrinológicos como la diabetes mellitus, el hiperandrogenismo o el síndrome de ovarios poliquísticos. En los últimos tiempos, la enfermedad se ha considerado como un marcador cutáneo de resistencia a la insulina, en relación con los procesos antes citados5. El término de pseudoacantosis nigricans se refiere a la asociación de las mismas lesiones de la acantosis nigricans benigna junto a la obesidad, por lo que la separación en una entidad distinta es para muchos autores artificial. Existen también formas raras hereditarias de transmisión autosómica dominante y debidas a la administración sistémica de fármacos como la testosterona o el ácido nicotínico. Asimismo se la ha relacionado con multitud de otras enfermedades, principalmente dermatosis y síndromes complejos.
La acantosis nigricans maligna o paraneoplásica comparte las mismas lesiones, pero asociadas a un proceso neoplásico interno. En la mayor parte de los casos la afectación cutánea es mucho más extensa, incluso generalizada6 como en el caso de nuestro paciente. Suele existir prurito. Las mucosas, fundamentalmente labios y lengua, se afectan en el 25 % de las ocasiones en forma de papilomatosis y leve hiperpigmentación. Se ha descrito la extensión al esófago. La hiperqueratosis palmoplantar, del dorso de las manos y de los dedos, que también aparece en nuestro caso, es asimismo un hallazgo frecuente en la acantosis nigricans maligna. Un trastorno muy característico es el engrosamiento de las palmas con acentuación de los dermatoglifos (paquidermatoglifia), proceso que incluso puede manifestarse de manera aislada7. La erupción de manera rápida de numerosas queratosis seborreicas o signo de Lesser-Trélat también se ha descrito en la acantosis nigricans maligna8. Otra enfermedad asimismo descrita es la papilomatosis florida cutánea, proceso paraneoplásico obligado caracterizado por la aparición de forma brusca de numerosas lesiones indistinguibles de verrugas víricas. Probablemente la acantosis nigricans maligna, el signo de Lessers-Trélat y la papilomatosis florida cutánea no sean más que manifestaciones distintas de un mismo proceso etiopatogénico9.
Se han descrito más de 30 tipos distintos de neoplasias asociadas a la acantosis nigricans maligna, la mayor parte intraabdominales. Los tumores asociados con más frecuencia son los adenocarcinomas gástricos, que se encuentran hasta en el 55,5-69 % de los casos1,10. El resto de tumores descritos suelen ser del aparato digestivo (adenocarcinoma gástrico, pancreático, tumores esofágicos, de colon, de vías biliares, etc.) y genitourinario (carcinoma de próstata, tumores de ovario, de cuello uterino, endometriales, etc.). Además de carcinomas se han descrito sarcomas, linfomas y melanomas de distintas localizaciones. La asociación con hepatocarcinoma, tumor sospechado en nuestro paciente, sólo se ha descrito en una ocasión11. La acantosis nigricans suele aparecer cuando el proceso neoplásico está avanzado, comportando un mal pronóstico. Sin embargo, en ocasiones ha precedido hasta en años al descubrimiento del tumor.
La histopatología es idéntica en todos los tipos de acantosis nigricans. Se observa hiperqueratosis, papilomatosis y acantosis moderada. De forma característica, las proyecciones de la dermis hacia la epidermis suelen ser de la misma longitud, con una epidermis suprayacente adelgazada. Puede haber una ligera hiperpigmentación de la capa basal, aunque el color oscuro de las lesiones suele ser debido a la hiperqueratosis existente en las lesiones de mayor evolución12.
En la etiopatogenia de la acantosis nigricans maligna se han involucrado distintos mecanismos, como la participación de péptidos producidos por el tumor (urogastrona, hormonas de crecimiento, tirostimulante, adrenocorticotropa y esteroideas, etc.) o la disminución de la viscosidad de la matriz extracelular por alteraciones de los glucosaminoglucanos. Sin embargo, la hipótesis más aceptada es la secreción de factor transformador de crecimiento alfa (TGF-α) por el tumor a través de un mecanismo endocrino, que estimularía el crecimiento de los queratinocitos. Este mecanismo estaría mediado por la unión del TGF-α con el receptor del factor de crecimiento epidérmico (EGF) y la subsiguiente activación de distintas proteincinasas encargadas de procesos de proliferación, diferenciación y migración celular13.
El único tratamiento efectivo es el del tumor subyacente. Existen casos descritos de mejoría de la acantosis nigricans con ciproheptadina, radioterapia, terapia con psoraleno y luz ultravioleta (PUVA), retinoides orales o calcipotriol tópico, pero con resultados variables.