Introducción
Las reacciones adversas por alimentos son comunes y pueden ocurrir por ingestión, inhalación o contacto con químicos presentes en ellos a través de las mucosas o la piel1. Después del contacto con dichos alimentos puede desarrollarse una dermatitis ya sea por exposición directa o indirecta. La exposición directa ocurre al consumir un determinado tipo de alimento (y esto explica el frecuente compromiso de las manos y del área perioral); otra exposición menos obvia es por aerolización de partículas aromáticas, por ejemplo, mediante la cocción del alimento, lo cual predispone al compromiso facial, incluyendo los párpados2. Es importante reconocer que la exposición a alimentos en el ámbito doméstico u ocupacional (panaderos, cocineros profesionales o domésticos, carniceros, abastecedores de alimentos y manipuladores de verduras, frutas y especias) puede conllevar un mayor riesgo en estos individuos1,2.
Mediante la exposición indirecta el alergeno puede ser transferido a través de un artículo contaminado con un determinado alimento (por ejemplo cubiertos y vajilla; y por contacto físico, tal como el besarse, etc.)1. En un estudio realizado en 379 individuos con historia de alergia a alimentos, Hallett et al3 reportaron que un 5 % de las reacciones adversas por alimentos se asocian al acto de besarse. Por otro lado, además de las diferentes modalidades de exposición a alimentos, también se describen diferencias en el tipo de respuesta a éstas, por ejemplo, la mediada por IgE (urticaria de contacto), por células T (dermatitis alérgica por contacto) y la no inmunológica (dermatitis de contacto irritativa y urticaria de contacto no inmunológica).
Así, las manifestaciones dermatológicas por contacto con alimentos son variadas y representan un gran espectro de reacciones inmunológicas y no inmunológicas, las cuales se discutirán en este artículo.
Manifestaciones dermatológicas por contacto con alimentos
Las manifestaciones cutáneas por contacto con alimentos incluyen las siguientes (tabla 1):
Urticaria de contacto
Hay dos tipos de urticaria de contacto, la urticaria de contacto inmunológica ([UCI] mediada por IgE) y la urticaria de contacto no inmunológica (UCNI). En la UCI las sustancias lipofílicas presentes en determinados alimentos penetran la piel a través de los folículos pilosos1,4. Después estas sustancias interaccionan con la IgE preformada en los mastocitos tisulares y basófilos circulantes, causando activación de estas células. La histamina y otros mediadores vasoactivos son entonces liberados, llevándose a cabo una reacción inmediata. Clínicamente, esto puede ser manifestado como urticaria localizada o generalizada, la cual puede o no progresar a un edema angioneurótico sistémico1,4. Otros síntomas sistémicos incluyen rinitis, asma y shock anafiláctico2,4. La UCNI es más frecuente, pero raramente se presenta con efectos sistémicos2,4. La liberación de histamina por activación directa de mastocitos, y posiblemente la liberación de prostaglandinas y leucotrienos, pudieran desempeñar un papel en este mecanismo2.
Los alimentos frecuentemente asociados a UCNI son los que contienen histamina (chucrut, piña, levadura, vino tinto, quesos añejos, arenque encurtido y atún contaminado); alimentos que producen liberación directa de histamina (fresas, tomates y alcohol); también aditivos presentes en bebidas gaseosas (por ejemplo, ácido benzoico y benzoato de sodio), en goma de mascar (por ejemplo, ácido abiótico y ácido sórbico) y en productos horneados como panes y pasteles (por ejemplo ácido cinámico y aldehído cinámico). Los alimentos responsables de la UCI incluyen pescados, camarones, carnes, huevos, especias, leche, avena, cacahuete y nueces1,4,5.
El diagnóstico de UCI puede hacerse con alimentos frescos mediante la prueba del parche abierto, la prueba cutánea tipo puntura (prick test), la prueba de escarificación (scratch test), o mediante la prueba de radioalergoadsorción (RAST) para serología de IgE2,4. De manera notable, la prueba de provocación oral con alimentos es con frecuencia negativa, ya que la composición química de los alergenos se altera con el proceso de la digestión o con la cocción de los mismos2.
Dermatitis de contacto proteica
La dermatitis de contacto proteica (DCP) fue descrita por vez primera por Hjorth y Roed-Petersen en 19766. Este tipo de dermatitis de contacto en particular (no urticaria) es de reacción inmediata, es decir, se desarrolla rápidamente (30 minutos) después de haber tenido contacto con proteínas de gran peso molecular presentes en alimentos; sin embargo, esta reacción es fisiopatológicamente distinta, pudiendo representar la elicitación simultánea de reacciones de hipersensibilidad inmediata (tipo I) y retardada (tipo IV)1,2 en un paciente con función protectora de la piel alterada o irritada4. Es más, algunos estudios indican que los anticuerpos IgE pueden unirse y activar las células cutáneas de Langerhans1,4,7,8.
La dermatitis de manos presente en forma crónica, recurrente y eczematosa es una manifestación común de la DCP, debido a que la mayoría de los pacientes con este desorden son manipuladores de alimentos, como carniceros y panaderos2. Las personas que se encuentran en este grupo de riesgo están predispuestas al frecuente lavado de manos y a trabajos con humedad considerable, y estas prácticas pueden afectar la piel como barrera y por último predisponer a esta condición. Del mismo modo, Janssens et al9 reportaron que de los pacientes estudiados con DCP, el 50 % presentaba predisposición atópica, sugiriendo así el importante rol que desempeña la barrera cutánea cuando es dañada. En dicha revisión, estos autores clasificaron las proteínas causales de DCP en 4 grupos: a) frutas, verduras, especias y plantas; b) proteínas animales; c) granos y d) enzimas.
Los alimentos comúnmente relacionados con la DCP son los mariscos crudos, huevos y harina, y menos comúnmente las carnes, verduras, frutas y especias1,2,4. Las pruebas cutáneas tipo puntura (prick test) y de escarificación (scratch test) son diagnósticas, dando reacciones positivas y severas en respuesta a los alimentos causales2,4. Adicionalmente, los anticuerpos IgE específicos pueden ser detectados en la sangre1,4. La prueba del parche es normalmente negativa.
Dermatitis de contacto irritativa
La dermatitis de contacto irritativa (DCI) es de lejos la reacción adversa a alimentos más común1,2, siendo el resultado del contacto directo con determinada sustancia donde no se requiere sensibilización previa. Las áreas con mayor predisposición a desarrollar esta condición son las manos y la cara, y generalmente se encuentra localizada en el área donde el alergeno hace contacto directo (por ejemplo en el pulpejo de los dedos)1.
Los alimentos que inducen comúnmente DCI son las especias, el ajo, la cebolla, las frutas cítricas, las patatas, la piña, el maíz, el rábano, la mostaza y las zanahorias (tabla 2)1,2. Los aditivos alimenticios que pueden desencadenar una DCI son el ácido acético, el ácido ascórbico, el acetato de calcio, el sulfato de calcio, el ácido láctico, bicarbonato de potasio, yodo potásico, bromato de potasio y las levaduras2.
Dermatitis de contacto alérgica
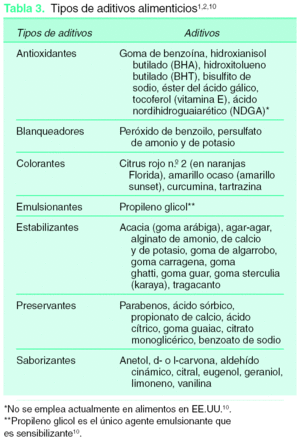
La dermatitis de contacto alérgica (DCA) se define como una reacción de hipersensibilidad retardada tipo IV, la cual puede ser desencadenada por productos alimenticios «naturales» (por ejemplo alcohol cinámico y tomates) o por aditivos (como insecticidas aerosolizados sobre frutas y verduras) (tabla 3)4,10. La DCA por alimentos es generalmente considerada una entidad poco común2, sin embargo esto puede representar un sesgo por asociación. La DCA se observa frecuentemente por oleorresinas presentes en frutas y verduras, o por especias1,2,10. Muchos alimentos han sido implicados, como el ajo, las cebollas, las frutas cítricas, el mango, el espárrago, el brócoli, la coliflor, el apio, la achicoria, la alcachofa, la endivia y la lechuga (los últimos 4 son miembros de la familia Asteracea/Compositae, los cuales contienen el compuesto químico sensibilizador lactonas sesquiterpenénicas)1.
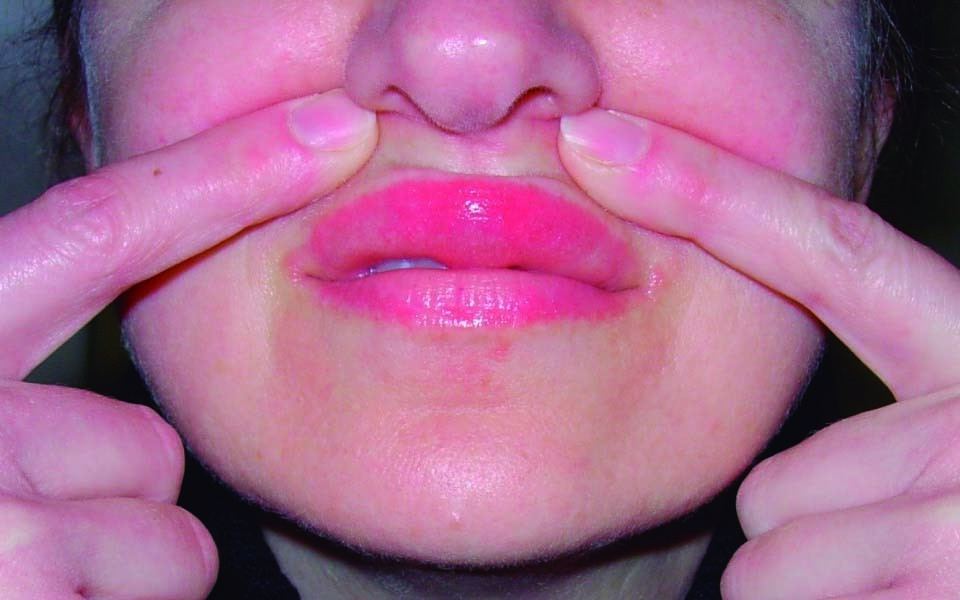
La DCA a un determinado alimento puede ser establecida de acuerdo con el patrón clínico que presente. Por ejemplo, la dermatitis de contacto por manipulación de dientes de ajo normalmente se presenta con fisuras de los tres primeros pulpejos de los dedos. El dialildisulfuro, y en menor medida el alilpropildisulfuro y alicina, son considerados los alergenos más relevantes1,2. El urusiol, también presente en la hiedra venenosa, roble venenoso y en los otros miembros de la familia Anacardiaceae, es el alergeno causal de la dermatitis de contacto asociado al consumo de mango y castañas crudas2. La dermatitis de contacto por mangos comúnmente se presenta como una reacción perioral (fig. 1), mientras tanto se ha visto que las castañas desencadenan una dermatitis que compromete los pulpejos de los dedos y el área perianal. Por otro lado, es importante mencionar que la reactivación de una dermatitis previa en la región perianal por exposición repetida a un determinado alergeno (también conocida como Síndrome de Baboon) representa una forma de dermatitis de contacto sistémica (DCS)11.
Figura 1. Dermatitis perioral por consumo de mango. (Fotografía, cortesía de la Dra. Golara Honari)
La DCS se define como una reacción eczematosa generalizada, posiblemente presente de forma conjunta con rinitis, conjuntivitis, cefalea, fiebre y síntomas gastrointestinales, los cuales se desarrollan después de que el paciente es expuesto a un alergeno oral o parenteral al cual ya había estado previamente sensibilizado a través de la piel1,2,4. Este tipo de reacción se ha asociado con la ingestión de ajo, cebolla, hierbas, quinina en agua tónica, aditivos alimenticios, propileno glicol, aspartamo12 y con otra variedad de sustancias1. Dos diferentes categorías de alergenos, metales y fragancias, pueden desempeñar un papel importante en la cronicidad de la DCS, y es por eso que requieren una discusión más amplia.
Metales presentes en alimentos
Níquel
Se ha visto que pacientes previamente sensibilizados al níquel pueden desarrollan DCS después de la ingestión de alimentos que contienen este metal, y es por ello que esta forma de exposición toma importancia clínica1,4. En un estudio que involucró a individuos con sensibilización al níquel, se demostró que una dieta baja en este metal fue efectiva al momento de controlar los síntomas en el 39,28 % de estos pacientes13.
La ingestión diaria normal de níquel en adultos en los EE.UU. es de 0,3 a 0,6 mg10. La mayoría de los alimentos contienen < 0,5 mg níquel/kg, sin embargo esto está parcialmente determinado por la presencia de níquel en la tierra donde se cultivan los alimentos, los fungicidas usados y los equipos y contenedores empleados para su procesamiento (tabla 4)10,14. Se ha sugerido que los métodos de almacenamiento, tales como contenedores metálicos, son una fuente adicional de níquel al que ya se encuentra presente en los alimentos. Es más, la erosión de níquel de los utensilios de cocina y tuberías de agua pueden añadir hasta 1 mg a su dosis diaria14. Con este fin, Andersen et al16 investigaron la influencia que presenta el níquel en las tuberías de agua, y concluyeron que evitar el consumo de la primera salida de agua del grifo por las mañanas (la que se ha acumulado en las tuberías durante toda la noche) podría tener una influencia positiva en la dermatitis de manos producida por níquel.
Cobalto
El cobalto es un elemento traza esencial que es requerido para la síntesis de la vitamina B12 (cobalamina). Durante los años sesenta algunas fábricas cerveceras añadieron sales de cobalto a la cerveza para estabilizar su espuma, resultando en exposiciones de 0,04-0,14 mg cobalto/kg. Actualmente, el cobalto no se añade durante su proceso de elaboración, ya que se observaron casos de cardiomiopatía en personas que consumían grandes cantidades (8-25 pintas/día, lo que equivale a 3,76 a 11,75 l) de cerveza que contenían este elemento17. En la tabla 5 se mencionan algunos alimentos que contienen cobalto. Normalmente, una persona promedio consume cerca de 11 μg de cobalto al día en una dieta que contenga carnes y productos lácteos17. Esta cantidad de cobalto es suficiente y hace innecesaria la suplementación dietética. Por otro lado, en pacientes con anemia perniciosa, la cobalamina intramuscular es necesaria y es por ello que la suplementación no está contraindicada (incluso en pacientes alérgicos).
Cromo
La cantidad de cromo en la dieta estadounidense oscila entre 25 a 224 μg/día (media 60 a 79 μg/día)19. Los alimentos en conserva contienen una alta concentración de cromo, debido a un proceso erosivo de este elemento en envases metálicos; esto es particularmente cierto para alimentos ácidos20. De la misma forma, se ha reportado la erosión de cromo en vinos a través de botellas de color verde, y durante su almacenamiento mediante tanques de acero inoxidable21. La cantidad de cromo en el agua para consumo humano en EE.UU. es de 0,4 a 8 μg /l19, y de 15 a 200 μg en multivitaminas. La tabla 6 hace referencia a alimentos que contienen cromo, los cuales deben ser evitados en individuos con sensibilización a este elemento.
Fragancias presentes en alimentos
Bálsamo del Perú
El bálsamo del Perú es una resina viscosa de color marrón oscuro que se extrae del árbol Myroxylon Pereirae, principalmente en El Salvador. Curiosamente, a pesar de lo alejado que se encuentra este árbol su resina es altamente apreciada y es exportada a todo el mundo. Entre los principales componentes químicos que la constituyen se encuentran el ácido cinámico, aldehído cinámico, alcohol cinámico, metil cinamato, bencil cinamato, vanilina y eugenol; los individuos con sensibilización a los diferentes compuestos del bálsamo del Perú pueden agravarse con la sola ingestión de alimentos que contengan cualquiera de los componentes de esta compleja mezcla10. Clínicamente, las manos, la cara y el área anogenital han sido reportadas como las tres regiones más comúnmente comprometidas, y todas con la misma frecuencia de compromiso. La tabla 7 muestra la utilización de estas sustancias en diferentes fuentes de alimentos, de forma artificial o natural, los cuales contienen los mismos compuestos químicos presentes en esta resina.
En el año 2001 Salam y Fowler22 identificaron los tomates, los cítricos y las especias como los alimentos más frecuentemente implicados en DCS asociados al bálsamo del Perú. Es más, en el año 2005 Srivastava et al23 descubrieron, a través de la cromatografía líquida de alta resolución, que los tomates contenían alcohol cinámico de forma natural, uno de los alergenos más potentes encontrados en el bálsamo del Perú.
Es de resaltar que la prueba del parche para el diagnóstico de DCA por alimentos puede ser realizada con alimentos frescos. Sin embargo, en ciertas circunstancias este método diagnóstico no debe ser empleado debido al riesgo de sensibilizar al paciente con alergenos muy potentes, como por ejemplo urosiol-mango2. En el caso de los metales y bálsamo el Perú, la prueba del parche epicutáneo cerrado es una prueba diagnóstica gold standard. Es importante notar que, la prueba cutánea tipo puntura (prick test) y la prueba de RAST para IgE específica serológica son generalmente negativas en estos pacientes1.
Dermatitis de contacto fototóxica
La dermatitis de contacto fototóxica (DCFT) asociada a vegetales y frutas se denomina fitofotodermatitis. Esta reacción ocurre generalmente después de una exposición solar, principalmente en el rango UVA (320-400 nm), en áreas del cuerpo que hayan tenido contacto previo con algún alimento que contenga un químico que haya sido previamente fotoactivado, el cual se convierte en un tóxico directo para los queratinocitos1,2,10. Uno de los grupos de químicos más reconocidos son los compuestos de la furocumarina, los cuales pueden encontrarse presentes en el apio, la zanahoria, la lima, el limón, la naranja, el higo, la toronja, el perejil, la chirivía y las especias1,2.
La DCFT se observa frecuentemente en turistas y camareros (al exprimir limas en las bebidas), mientras que los agricultores, jardineros y cosechadores de verduras, quienes de forma repetida tienen contacto con estos compuestos, también pueden encontrarse en riesgo2. La forma de presentación mas común de la DCFT es una dermatitis prurítica con patrón lineal (por exposición a jugos) en áreas de exposición solar, dejando hiperpigmentación en la piel, la cual puede perdurar por meses2.
Dermatitis de contacto fotoalérgica
La dermatitis de contacto fotoalérgica (DCFA) asociada a alimentos y especias es una entidad rara; como en el caso de la DCA, es una respuesta inmunológica mediada por células T. Esta reacción se diferencia de la DCA en que el alergeno es fotoactivado por luz solar o por luz artificial en el rango de los rayos UVA, y es por esto que se encuentra frecuentemente en áreas de exposición solar2. Como un ejemplo de esto tenemos el ajo.
Comentario
La dermatitis de contacto asociada a alimentos es una enfermedad modificable con la eliminación del alimento causal o de sus fuentes de origen presentes en la dieta. Para un exitoso manejo clínico de alergias por alimentos se deben tener presente 4 factores:
1.Reconocer a la alergia por alimentos como un problema.
2.Tener conocimiento de los alergenos que establecen una reacción cruzada con otros alimentos.
3.Disponer de medidas de apoyo e informativas en el hogar y en el ambiente escolar y ocupacional.
4.Reconocer la alergia por alimentos como un problema creciente en el ámbito de la salud pública.
Por último, con educación y orientación se puede minimizar la morbilidad por alergia a alimentos y mejorar la calidad de vida de los individuos afectados. Desde el un punto de vista de la investigación es necesario el desarrollo de estudios sobre la eficacia a largo plazo de la exclusión dietética de alergenos específicos en alimentos. Con esto en mente, idealmente el paciente tendría acceso a un equipo multidisciplinario completo incluyendo pediatras/internistas, nutricionistas, alergólogos y dermatólogos24.
Conflicto de intereses
Declaramos no tener ningún conflicto de intereses.
Correspondencia:
Antoine Amado de Olazával.
9500 Euclid Avenue Desk A-61.
Cleveland, OH 44195 EE.UU.
correo electrónico: amadodeo@hotmail.com
Aceptado el 18 de abril de 2007.