El bortezomib es un fármaco inhibidor de proteosoma usado en neoplasias hematológicas como el mieloma múltiple (MM)1. Presentamos 2 pacientes con lesiones cutáneas Sweet-like tras la administración de bortezomib que proponemos como cuadro cutáneo específico asociado al tratamiento con dicho fármaco.
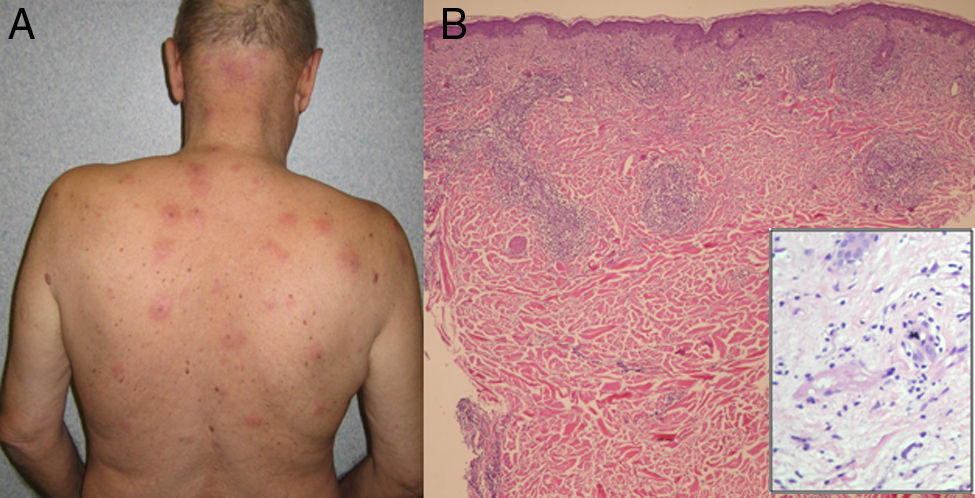
El paciente 1 era un varón de 63 años con antecedente de MM de 3 años de evolución que había recibido previamente tratamiento con distintas líneas de quimioterapia y trasplante autólogo de células mádre hematopoyéticas (aTCMH). Tras detección de recurrencia de su enfermedad de base comenzó tratamiento con bortezomib. Concomitantemente, el paciente llevaba tratamiento con enalapril. Al terminar el primer ciclo de bortezomib el paciente desarrolló en la región superior de la espalda placas eritematoedematosas con área purpúrica central, dolorosas y múltiples. (fig. 1 A) que se intensificaron tras el segundo ciclo.
El paciente 2 era un hombre de 57 años con historia de MM de 9 años de evolución, por lo que había recibido distintas líneas de quimioterapia y 2 aTCMH. Debido a una recaída de su MM comenzó tratamiento con bortezomib. El omeprazol era el único fármaco concomitante. Dos meses después desarrolló placas y nódulos dolorosos de aspecto eritematopurpúrico y edematoso en la región superior del tronco.
Ninguno de los dos presentó fiebre u otra sintomatología sistémica. El hemograma fue rigurosamente normal en los 2 casos, así como la PCR y VSG.
Las biopsias cutáneas demostraron en ambos casos un infiltrado leucocitario mixto difuso afectando toda la dermis. Además se objetivó leucocitoclasia y vasculitis (fig. 1 B). La inmunohistoquímica para marcadores CD 138, CD 79a y CD 68 fue negativa. Ambos pacientes fueron tratados con prednisona oral (40mg/día durante 2 semanas) y las lesiones desaparecieron. Para evitar futuras recurrencias se decidió pretratar con prednisona oral (0,5mg/kg/día 5 días antes de la administración de bortezomib) durante los siguientes ciclos de tratamiento, en los cuales no se objetivó en ninguno de los 2 casos nuevas lesiones cutáneas. Debido a progresión del MM en ambos casos se sustituyó posteriormente bortezomib por lenalidomida y dexametasona, pero desgraciadamente ambos pacientes fallecieron meses después.
Para establecer un diagnóstico de toxicodermia en el MM debe descartarse la presencia de infiltración cutánea por su enfermedad hematológica de base. Se han publicado diferentes reacciones cutáneas secundarias a bortezomib como eritema multiforme, vasculitis, síndrome de Sweet y síndrome de Sweet histiocitoide2–6. Las diversas manifestaciones cutáneas descritas en general tras la administración de bortezomib presentan rasgos clínicos e histológicos similares7: los síntomas suelen comenzar durante los primeros días del tratamiento y pueden recurrir con mayor intensidad después de cada nuevo ciclo de tratamiento. La fiebre está prácticamente siempre ausente y no suele haber repercusión analítica. Los rashs cutáneos se presentan en un 8-18% de los pacientes1. Es de destacar que aunque el MM es solo ligeramente más frecuente en hombres que en mujeres (1,4:1), tan solo hay descritos casos de lesiones tipo síndrome de Sweet en hombres afectos8. Dichos cuadros de lesiones similares a las del síndrome de Sweet se describen como erupciones agudas monomórficas consistentes en máculas, pápulas o placas edematosas o eritematosas dolorosas que afectan preferentemente al tercio superior del tronco y el cuello. Estas lesiones clínicamente remedan las placas del síndrome de Sweet1–5,9,10 pero la ausencia de otros datos clínicos (fiebre, elevación de PCR, neutrofilia), así como los datos histológicos (es frecuente encontrar datos de vasculitis y ausencia de infiltrado neutrofílico) no siempre apoyan dicho diagnóstico, por lo que sería mejor denominarlas «lesiones similares a las del síndrome de Sweet» (tabla 1)1,2. La positividad de una inmunofluorescencia directa para detectar depósitos de inmunocomplejos apoyaría aún más el papel etiopatogénico de la vasculitis en este cuadro11.
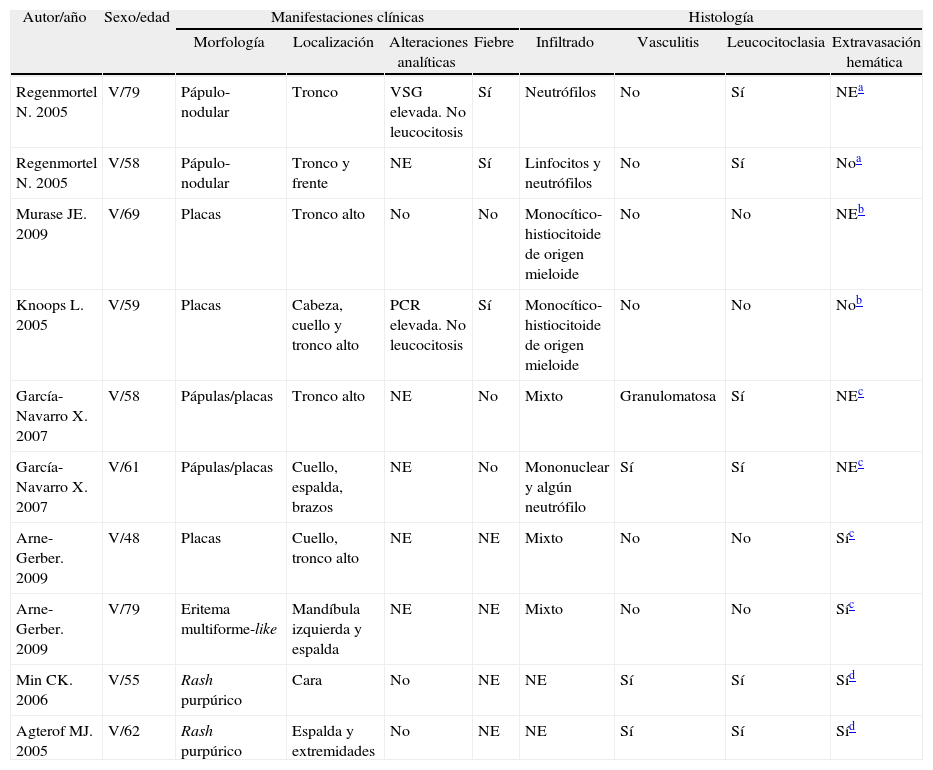
Reacciones atribuidas al tratamiento con bortezomib en pacientes con MM
| Autor/año | Sexo/edad | Manifestaciones clínicas | Histología | ||||||
| Morfología | Localización | Alteraciones analíticas | Fiebre | Infiltrado | Vasculitis | Leucocitoclasia | Extravasación hemática | ||
| Regenmortel N. 2005 | V/79 | Pápulo-nodular | Tronco | VSG elevada. No leucocitosis | Sí | Neutrófilos | No | Sí | NEa |
| Regenmortel N. 2005 | V/58 | Pápulo-nodular | Tronco y frente | NE | Sí | Linfocitos y neutrófilos | No | Sí | Noa |
| Murase JE. 2009 | V/69 | Placas | Tronco alto | No | No | Monocítico-histiocitoide de origen mieloide | No | No | NEb |
| Knoops L. 2005 | V/59 | Placas | Cabeza, cuello y tronco alto | PCR elevada. No leucocitosis | Sí | Monocítico-histiocitoide de origen mieloide | No | No | Nob |
| García-Navarro X. 2007 | V/58 | Pápulas/placas | Tronco alto | NE | No | Mixto | Granulomatosa | Sí | NEc |
| García-Navarro X. 2007 | V/61 | Pápulas/placas | Cuello, espalda, brazos | NE | No | Mononuclear y algún neutrófilo | Sí | Sí | NEc |
| Arne-Gerber. 2009 | V/48 | Placas | Cuello, tronco alto | NE | NE | Mixto | No | No | Síc |
| Arne-Gerber. 2009 | V/79 | Eritema multiforme-like | Mandíbula izquierda y espalda | NE | NE | Mixto | No | No | Síc |
| Min CK. 2006 | V/55 | Rash purpúrico | Cara | No | NE | NE | Sí | Sí | Síd |
| Agterof MJ. 2005 | V/62 | Rash purpúrico | Espalda y extremidades | No | NE | NE | Sí | Sí | Síd |
M: mujer; NE: no especificado; V: varón.
En nuestro caso existe una relación temporal entre el inicio del tratamiento y el desarrollo de lesiones, pero no cumple los criterios de Walker y Cohen de Sweet inducido por fármacos, como tampoco cumple los criterios diagnósticos de Su y Lui del síndrome de Sweet clásico. El estudio inmunohistoquímico, por su parte, descarta que se trate de un Sweet histiocitoide. Por todo ello lo consideramos un cuadro específico asociado a bortezomib tipo Sweet-like.
De acuerdo con los hallazgos histológicos, el proceso subyacente podría consistir en un cuadro de vasculitis con distintos grados de intensidad (1, 2). Además podrían desempeñar también un papel importante las citoquinas proinflamatorias que favorecen la quimiotaxis de neutrófilos y otras células inflamatorias hacia la piel, y que explicaría la buena respuesta a los corticoides1–3. La etiopatogenia de la afinidad de dicho infiltrado inflamatorio mixto por dermis se desconoce. Las lesiones cutáneas similares a las del síndrome de Sweet inducidas por bortezomib podrían representar un mecanismo de daño cutáneo indirecto más que daño directo por el fármaco. Además, se ha sugerido que su presencia pudiera suponer un pronóstico de buena respuesta al tratamiento de otras neoplasias hematológicas donde se emplea este fármaco, como el linfoma no Hodgkin. Su valor pronóstico en el MM es incierto1,2. Los corticoides sistémicos parecen ser de utilidad tanto para el tratamiento de las lesiones cutáneas ya establecidas como para prevenir posibles recurrencias de las mismas en los siguientes ciclos de bortezomib.
En conclusión, ante un paciente con MM que inicie tratamiento con bortezomib, y que desarrolle placas cutáneas tipo Sweet, deberemos tener en cuenta la clínica y la histología para decantarnos por uno de los diferentes diagnósticos que hemos discutido, y ante la ausencia de fiebre o alteraciones analíticas y con histología que muestre infiltrado mixto no histiocitoide el diagnóstico acertado sería el de lesiones cutáneas similares al síndrome de Sweet inducidas por bortezomib.
Lesiones similares a las del Síndrome de Sweet inducidas por bortezomib. Revisión de la literatura; a propósito de 2 casos.